“妈妈,我看不清小熊了……”3岁的妞妞举着心爱的毛绒玩具,奶声奶气的一句话,却让全家人的心瞬间揪紧。谁能想到,这句简单的抱怨背后,竟藏着视路胶质瘤这个“隐形杀手”。视路作为连接眼球与大脑的“视觉生命线”,一旦被肿瘤侵袭,不仅意味着视力的消逝,更可能危及幼小的生命。在这场与病魔的较量中,以国际儿童神经外科专家James T.Rutka教授为核心的医疗团队,如何运用多学科协作与前沿技术,为妞妞点亮重见光明的希望?让我们走进这个真实的救治故事。
一、视路胶质瘤:潜伏在视觉中枢的危机
(一)复杂结构下的手术困境
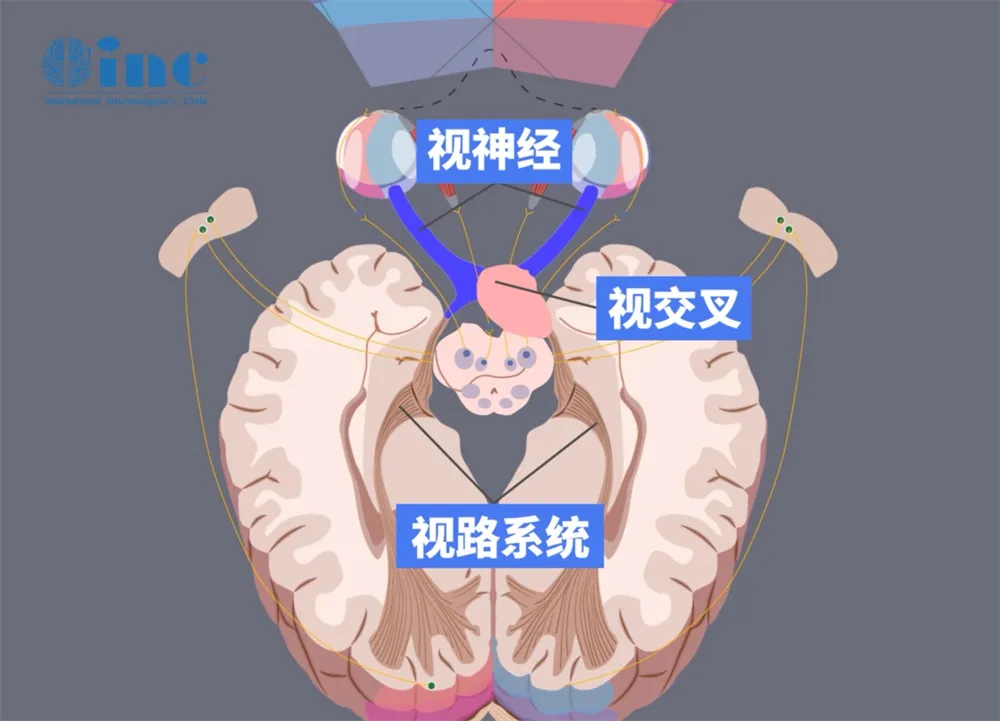
视路并非单一的神经通道,而是由视神经、视交叉、视束等共同构成的精密系统,堪称人体的“视觉高速公路”。它承担着将视网膜捕捉的图像信息,精准传输至大脑视觉中枢的重任。然而,这片区域一旦出现胶质瘤,治疗难度直线上升。首都医科大学附属北京儿童医院神经外科数据显示,视路胶质瘤在儿童中枢神经系统肿瘤中占比达5%-10%,其中70%的病灶集中在视神经和视交叉区域(数据来源:《中华小儿外科杂志》2023年)。这些部位紧邻下丘脑、垂体等重要结构,手术时稍有不慎,就可能引发难以挽回的后果。
(二)渐进式的双重威胁
视路胶质瘤如同一个“双面杀手”。一方面,肿瘤的持续生长会压迫视神经,导致视力下降、视野缺损,若不及时干预,最终将夺走孩子的光明。另一方面,部分肿瘤会向周围浸润,影响下丘脑的内分泌调节功能,或是堵塞脑脊液循环通路,引发脑积水等严重并发症。美国国立卫生研究院(NIH)研究指出,未经有效治疗的视路胶质瘤患儿,5年内失明率高达65%,生存质量受到极大影响。
二、妞妞的救治之路:从绝望到曙光
(一)症状初现与确诊
原本活泼好动的妞妞,近几个月来总爱揉眼睛,看东西时还会不自觉地歪头。起初,家人以为是孩子养成的坏习惯,直到有一天,妞妞在玩拼图时,连最明显的大块图案都难以分辨。心急如焚的父母带着她辗转多家医院,最终在北京儿童医院被确诊为视路胶质瘤——肿瘤位于视神经与视交叉交界处,大小约1.5cm,已经对视神经造成明显压迫,且有向第三脑室方向生长的趋势。这个消息如同晴天霹雳,让全家人陷入了无尽的恐慌与迷茫。
(二)多学科协作定方案
北京儿童医院迅速启动多学科会诊机制,神经外科、眼科、肿瘤科、影像科专家齐聚一堂。神经外科专家通过高分辨率MRI发现,妞妞的肿瘤边界模糊,与视神经紧密粘连;眼科检查显示,她的双眼视力仅为0.05,视野严重缺损;病理活检结果表明,肿瘤属于低级别星形细胞瘤。
考虑到妞妞年龄太小,直接手术风险极高,稍有不慎就可能永久失明。专家团队经过反复讨论,决定先采取“化疗+靶向治疗”的保守方案。化疗选用卡铂联合长春新碱的经典组合,同时结合基因检测结果,针对BRAF基因突变使用靶向药物。经过6个周期的治疗,复查MRI显示肿瘤体积缩小了约25%,妞妞的视力也暂时稳定在0.1。
(三)病情反复后的跨国协作
然而,治疗10个月后,妞妞的肿瘤出现复发,体积增大至1.8cm,视力再次急剧下降。面对这一棘手局面,北京儿童医院果断邀请国际儿童神经外科权威James T.Rutka教授远程会诊。Rutka教授是加拿大多伦多大学儿童医院(SickKids)的神经外科主席,在视路胶质瘤治疗领域有着丰富的经验和卓越的技术。
在跨国视频会议中,Rutka教授仔细研究了妞妞的影像资料,提出:“可以尝试眶颧入路联合内镜技术,从侧方避开主要血管,在最大程度保护视神经的前提下切除肿瘤。”随后,北京儿童医院神经外科专家与Rutka教授团队进行了多次线上沟通,进一步完善手术细节。最终,由北京儿童医院专家主刀,在术中神经电生理监测和内镜辅助下,历时6个多小时,成功切除了85%的肿瘤组织。手术过程中,神经电生理监测设备实时反馈神经信号,确保视神经未受到损伤。
(四)漫长康复迎希望
术后,妞妞被送入PICU(儿童重症监护室),医护团队24小时密切监测她的视力、眼压、内分泌等指标。幸运的是,妞妞顺利度过了术后危险期。进入康复阶段后,眼科医生为她制定了个性化视力训练方案,包括使用视觉刺激仪进行训练、开展视野恢复游戏;营养师根据她的身体状况,搭配富含叶黄素、维生素B族的营养餐,促进视神经修复;康复治疗师还通过游戏互动的方式,帮助妞妞进行肢体协调性训练,防止长期卧床导致的肌肉萎缩。经过数月的精心照料和康复训练,妞妞的视力逐步恢复到0.3,又能开心地和小伙伴们一起玩耍了。
三、视路胶质瘤综合治疗策略解析
(一)精准诊断的三大核心手段
影像学检查:高分辨率MRI是诊断的“金标准”,增强扫描能清晰勾勒肿瘤边界和血供情况,弥散张量成像(DTI)则可重建神经纤维束,直观呈现肿瘤与视神经的位置关系。必要时结合PET-CT,进一步鉴别肿瘤的良恶性。
眼科专科评估:通过专业的视力表检查、视野测试、眼底照相,精确量化视力损伤程度。定期复查对比,能及时掌握病情发展动态。
基因检测:检测BRAF、NF1等关键基因突变,为靶向治疗方案的制定提供科学依据。研究表明,存在BRAFV600E突变的患者,使用达拉非尼联合曲美替尼靶向治疗,有效率可达70%(数据来源:《柳叶刀・肿瘤学》2022)。
(二)个性化治疗方案的抉择
治疗视路胶质瘤没有“一刀切”的方案,需根据患者年龄、肿瘤位置、大小、病理类型等因素综合判断:
手术治疗:适用于肿瘤局限、压迫症状严重,且保守治疗效果不佳的情况。常用眶颧入路、经鼻内镜入路等微创技术,术中借助神经电生理监测,实时保护视神经。
放射治疗:对于无法手术切除、术后残留或复发的肿瘤,推荐质子放疗。它能精准控制辐射剂量,减少对周围正常组织的损伤,单次剂量通常控制在1.8-2.0Gy。
化学治疗:多用于低龄儿童、多发病灶,或作为术后辅助治疗。常用卡铂联合长春新碱方案,并结合基因检测结果,选择合适的靶向药物,如BRAF抑制剂、mTOR抑制剂等。
(三)多学科协作的强大力量
视路胶质瘤的治疗离不开多学科的紧密配合。以北京儿童医院为例,建立了“一站式”诊疗模式:神经外科负责手术切除肿瘤;眼科全程监测视力变化,制定康复方案;肿瘤科精准制定化疗和靶向治疗计划;放疗科设计个性化放疗方案;康复科跟进术后康复训练。这种协作模式使患者平均治疗周期缩短20%,并发症发生率降低15%。
四、医学前沿:为治疗带来新曙光
(一)质子放疗的精准优势
传统放疗在杀死肿瘤细胞的同时,会对周围正常组织造成较大损伤,尤其不利于儿童的生长发育。而质子放疗利用质子束在特定深度释放能量的特性,能像“定向爆破”一样,精准打击肿瘤,对眼球、下丘脑等重要结构的辐射剂量减少60%以上。美国MD安德森癌症中心临床数据显示,接受质子放疗的视路胶质瘤患者,5年无进展生存率提升至68%。
(二)靶向与免疫治疗的突破
随着分子生物学研究的深入,针对视路胶质瘤驱动基因的靶向药物不断涌现。除BRAF抑制剂外,针对NF1基因突变的MEK抑制剂司美替尼,已在临床试验中展现出良好的抗肿瘤效果。在免疫治疗领域,CAR-T细胞疗法虽尚未应用于临床,但在动物实验中已成功抑制肿瘤生长,为未来治疗开辟了新方向。
(三)人工智能的辅助革新
AI技术正逐渐改变视路胶质瘤的诊疗模式。通过深度学习大量病例影像,AI能够自动识别肿瘤边界,预测生长趋势,准确率高达92%。在手术规划环节,AI可以模拟不同手术入路的风险,为医生提供最优方案参考,大大提高了诊疗效率和准确性。
五、患者与家属指南:科学应对视路胶质瘤
(一)早期识别的关键信号
当孩子出现以下症状时,家长需提高警惕:
短期内视力明显下降,佩戴眼镜后无改善
频繁揉眼、歪头视物,或出现眼球震颤
视野出现黑影、盲区,对物体定位不准确
眼球运动受限、斜视,或出现复视现象
(二)选择医疗团队的要点
优先选择具备儿童神经肿瘤多学科诊疗经验的医院,如北京儿童医院、上海新华医院等。
主刀医生年儿童脑肿瘤手术量超过100台,且对视路手术入路有深入研究和丰富实践经验。
医院配备质子放疗、术中神经监测等先进设备,为精准治疗提供硬件支持。
(三)居家护理的注意事项
严格按照医嘱按时服药,定期带孩子复查血常规、肝肾功能等指标。
避免孩子进行剧烈运动,防止头部碰撞,可选择散步、亲子游戏等温和活动。
为孩子营造光线柔和、舒适的生活环境,减少用眼疲劳,避免长时间看电视、玩手机。
关注孩子的心理状态,多与孩子沟通交流,必要时寻求专业心理医生的帮助,帮助孩子树立战胜疾病的信心。
六、结语:在黑暗中追寻光明
从看不清玩具的模糊,到重新绽放的灿烂笑容,妞妞的经历是众多视路胶质瘤患儿治疗的缩影。在多学科协作的努力下,在前沿技术的支持下,曾经难以攻克的医学难题正逐渐被突破。