珍妮:头痛查出第四脑室有个肿瘤,手术切出来是室管膜瘤,这到底是良性还是恶性啊?全切了还会复发吗?
娜娜:啊!你居然和我一样,我也是一开始出现头痛,也是第四脑室室管膜瘤,医生说全切了会复发慢一些。我已经快3年没复发,这算治好了吗?
室管膜瘤是一类胶质肿瘤,颅内室管膜瘤常发生于第四脑室,是由中线第四心室底部室管膜细胞的肿瘤性转化引起的。肿瘤常延伸进入蛛网膜下腔,有时包裹延髓和上段颈髓。幕上室管膜瘤可位于脑室内(通常在侧脑室)或脑实质内。
其性质不能简单地归类为良性或恶性,而是根据世界卫生组织(WHO)的分级系统分为Ⅰ级到Ⅲ级。但是也不必过于害怕,其实多数室管膜瘤是良性的,预后良好,不规范或不良的治疗才是造成预后不好、生活质量低的主要原因。
由于四脑室肿瘤与脑干的关系变异程度较大(简单推挤→浸润脑干),这要求手术者有较高的显微操作技术及术中耐心的分离技巧,在追求手术全切的同时也应以保持良好的生活质量为目标。
“全切”这个条件,是获得长期生存的重要基石。术后3年无复发的这个重要里程碑,这无疑是一个极其积极和令人鼓舞的信号!不过,不能简单地说成就治好了。医学上常以5年生存率作为一个更重要的长期预后评估指标。
室管膜瘤全切案例两则
珍妮和娜娜全切后复发了吗?
29岁珍妮,因右侧头痛、颈部及手臂痛1年就诊。MRI示第四脑室内巨大均匀强化肿物,向下延伸至C2水平(图1A–C)。
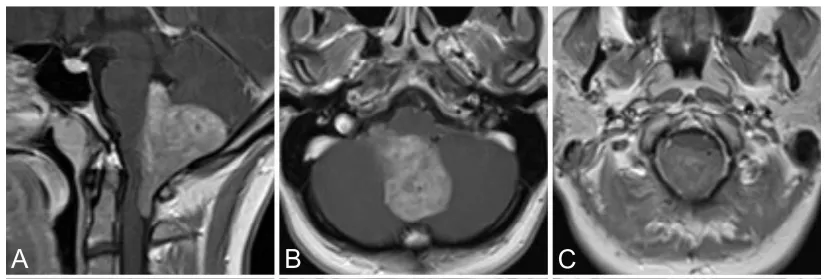
临床查体未见明显异常,无脑积水征象。术中在神经电生理监测下行全切除术。术后短暂出现右手轻度失用,数周后恢复,无永久性神经功能缺损。
术后即刻及14个月随访MRI均未见肿瘤残留(图1D–I)。
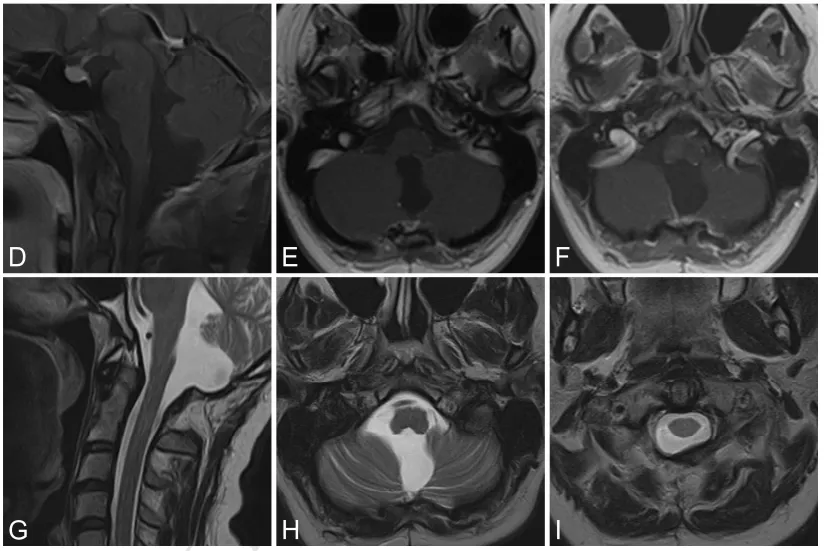
32岁娜娜,因头痛、眩晕及间歇性瞳孔不等大就诊。MRI示第四脑室均匀强化占位并梗阻性脑积水(图2A–C)。
术中在神经电生理监测下全切肿瘤。术后出现短暂右侧外展神经麻(约数日),以及右侧舌咽、舌下神经麻(约两周),均完全恢复。
术后即刻MRI未见肿瘤残留,术后32个月随访MRI未见肿瘤复发及脑积水征象(图2D–F)。
案例来源:INC神经内镜大咖Henry W.S.Schroeder教授(施罗德教授)发表论文《Four-hand suction-irrigation technique leads to gross total resection and long-termprogression free survival in fourth ventricular ependymoma》
室管膜瘤你知道多少?
分级
2021版WHO分类系统根据解剖部位(幕上、颅后窝、脊髓)、组织学(室管膜下室管膜瘤、黏液乳头状室管膜瘤、室管膜瘤)和分子学改变对室管膜瘤进行分类,确定了几种由分子学特征界定的室管膜瘤新类型,包括:
室管膜下室管膜瘤–此为WHO 1级胶质瘤,最常见于颅后窝(第四脑室,50%-60%)或幕上区(侧脑室,30%-35%)。第三脑室和脊髓室管膜下室管膜瘤较罕见。大部分室管膜下室管膜瘤无症状,在神经影像学检查时偶然发现。
黏液乳头状室管膜瘤–此为WHO 2级胶质瘤,黏液乳头状室管膜瘤最常见于脊髓,几乎均位于脊髓圆锥和终丝。其他部位罕见但也有明确报道,包括侧脑室、第四脑室、脊髓上段和CNS之外。
室管膜瘤–此为局限性胶质肿瘤,一般认为室管膜瘤属于2级肿瘤,但若细胞数量多和存在核分裂象,则可能需要归为3级(旧称“间变性室管膜瘤”)。至于3级室管膜瘤的预后是否比典型室管膜瘤明显更差,目前仍不清楚,特别是在较年轻患者中。
治疗方法
疑似室管膜瘤患者的初始治疗是最大程度安全切除肿瘤。室管膜瘤常位于颅后窝,紧邻颅神经和脑干,手术风险很大。然而,切除程度与肿瘤学结局和生存率密切相关,初始良好切除可使患者明显获益。
相比仅可部分切除的患者,接受全切的患者局部复发率更低且长期生存预后更好,即使是恶性室管膜瘤。

共纳入2408例室管膜瘤;其中WHOⅡ级2132例(88.5%),WHOⅢ级(间变型)276例(11.5%)。结论显示全切除手术可显著改善室管膜瘤患者生存。
一旦复发怎么办?
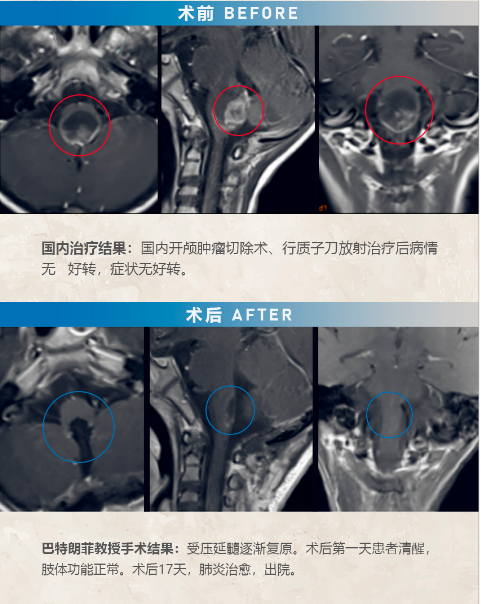
7岁的男孩轩轩,因出现步态不稳,恶心呕吐,头颅MR检查发现脑干肿瘤。当时即在当地医院行开颅肿瘤切除术,术后病理诊断为“脑干间变型室管膜瘤“,术后病情仍继续恶化,治疗后一年复查MR见肿瘤增大且明显压迫脑干。
对于二次手术,轩轩父母十分谨慎,多方打听寻求到INC巴特朗菲教授为其手术。术中患者俯卧位,枕下后正中入路,术中神经电生理监测下,脑干(延髓段)肿瘤肉眼下全切,手术顺利。
总结
手术是室管膜瘤治疗重要的一步,做不好会造成多次开颅。不幸确诊了室管膜瘤,务必不要慌张,理清治疗思路非常重要。不管是复发的室管膜瘤还是初次发现的,手术都是重要的一步,找对方向非常重要。




