尽管越来越多的研究表明原发性脑肿瘤及其治疗通常与认知障碍有关,但对其发病率、性质、严重程度和原因的了解仍然有限。由于弥漫浸润性胶质瘤(国际卫生组织2-4级)患者无法治愈,缓解症状、维持或好转身体功能和健康相关的生活质量(HRQOL)是治疗的重要目标。因此,对这些患者的治疗评估不仅应关注(无进展)生存率,还应关注功能结果和对正常大脑的不良治疗效果。功能结果是指个体的神经、认知、和社会表现,通常抽象为高生活质量。就肿瘤和治疗对正常大脑的影响而言,认知功能是脑肿瘤患者的一个有用的预后指标,因为认知缺陷,即使是轻微的,也可能对人类生存质量产生负面影响、再就业、人际关系、休闲活动。
许多潜在因素有助于认知功能。在试图确定切除手术对认知的独自影响时,应认识到所涉及的多因素过程。这些因素包括发病前的认知功能水平、病变对正常大脑的远程机械影响、癫痫、药物治疗和其他肿瘤治疗。
认知功能和生活质量评估在几项临床试验中被用作次要的结果测量,也可以作为疾病进展的早期指标,并具有预后意义,从而为临床决策提供了额外的论据。
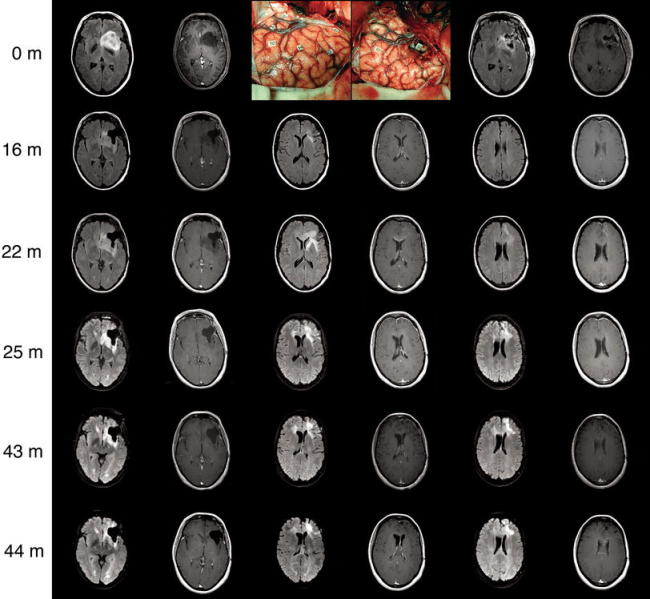
图示:手术时WHO二级少突胶质细胞瘤在22个月时迅速转化为间变性少突胶质细胞瘤
肿瘤和手术的影响
在我们的病例描述中,除了癫痫发作,脑瘤患者还可能伴有头痛、局灶性神经体征和认知障碍。脑肿瘤相关的认知缺陷可由反应性水肿直接或间接地压迫正常大脑引起。减少压缩后不仅可以好转认知功能删除非侵入性的病变如脑膜瘤,与好转注意力的功能,或arachnoidal囊肿,与患者更好的二重听觉的感知和记忆的整体性能甚至头颅成形术后,在手术后患者好转语言和推理能力。除了压迫外,脑实质胶质肿瘤直接侵入脑功能区或通过结构断开间接导致认知功能缺陷。
在放射学诊断后,切除手术通常是脑肿瘤患者的几种治疗方式中的一种。切除手术的目的是平衡功能结果(例如,较小化神经功能障碍)和肿瘤结果(例如,较大化肿瘤切除)以提高生存率。大量的文献都是关于手术治疗各种脑损伤对神经系统结果的影响,如运动强度和语言。然而,由于包括术前和术后认知评估在内的研究数量有限,与切除性脑肿瘤手术相关的认知功能障碍的真实发生率和程度尚不清楚。
外科治疗考虑
历史上,当一个年轻健康的成年人被诊断为低度恶性胶质瘤时,一个普遍接受的策略是“观望”政策,因为这些肿瘤被认为是惰性的,行为多样。然而,对神经胶质瘤生长动力学的回顾性研究显示,在间变性转化之前呈线性生长。现在已知大多数低度恶性胶质瘤随着时间的推移会发展为恶性胶质瘤。对低度恶性胶质瘤的自然史有了更好的了解后,人们对早期治疗产生了兴趣。低级别胶质瘤患者是否应该接受切除、放疗或化疗的决定是基于许多因素,包括年龄、表现状态、肿瘤位置和患者偏好。由于低级别胶质瘤是一组具有不同自然病史的异质性肿瘤,三种治疗方法的风险和益处需与有限前瞻性研究的数据仔细平衡。由于低级别胶质瘤患者在诊断后可在临床稳定状态下存活数年,因此该疾病及其治疗对这些长期存活者认知功能的长期影响尤为。尽管不是一类证据,但大量研究强烈表明,更广泛的外科肿瘤切除术与低度和高度胶质瘤的更长预期寿命相关。与此同时,手术技术和技术的迅速发展,包括旨在保护大脑功能的大脑绘图技术,有助于实现较大限度或放射学上完全的肿瘤切除,同时将发病率降至较低。最近,延伸到肿瘤放射边界之外的超全切除被认为可以提高生存率和功能的持久性。
神经认知测试的结论和评估建议
脑肿瘤患者的认知功能是一个越来越重要的预后指标,因为认知障碍会对自我护理、社会和职业功能产生较大影响,进而影响心率变异性。许多因素影响认知结果,如直接和间接肿瘤效应、癫痫发作、药物治疗和肿瘤治疗。文献回顾表明,原发性脑肿瘤患者的神经认知结果仅在有限的研究中得到系统评估,大多数涉及相对较少的患者。由于缺乏预处理神经认知评估和治疗随机化,在回顾性研究中区分肿瘤效应和治疗效应(包括手术)的能力有限。然而,对长期低度恶性胶质瘤幸存者的研究表明,接受放疗的患者几乎全部的神经认知领域都比未接受放疗的患者损伤更大。虽然放射治疗的作用——长期以来被认为是脑肿瘤患者认知障碍的主要原因——已经得到了广泛的研究,但其他肿瘤和治疗相关因素对认知功能的不利影响仍然难以捉摸。就切除手术而言,根据病理、病变大小、定位和偏侧性,观察到认知好转和下降。神经认知缺陷,如果存在,在大多数情况下是短暂的,除了左半球有肿瘤的低级胶质瘤患者。癫痫发作可能导致注意力障碍和神经认知迟钝,从而通过降低编码和检索的效率影响记忆。脑肿瘤切除手术后的认知结果尚未得到系统确定。同样,手术内认知映射好转认知结果也没有系统地应用于这些患者。因此,有必要采取一致行动,研究与这些患者预后相关的术前、术中和术后认知评估的成本和收益。
INC功能区胶质瘤案例一则




