脑干如人拇指头大小,包括延髓、脑桥、中脑三部分,含有各种运动、感觉神经核团,解剖关系复杂,是人体是呼吸循环中枢所在,其中任一部位发生病变 (如肿瘤、损伤、血管异常、代谢性改变等)统称为脑干病变。脑干病变能否治愈或适当好转,需要根据患者病变的具体位置、发病原因、病理类型、临床症状、治疗效果等综合考虑,不能一概而论,接下来看看这些不同病变都有什么特点。

脑干中部分核团解剖
一、常见的不同脑干位置症候群
肿瘤占位、手术损伤、缺血等引起的脑干中不同位置的损伤常造成如下症候群,患者的表现可以多种多样并进行性进展。脑占位性病变:颅内占位性病变,是指颅腔内空间被局灶性病变所占据,引起临床局灶性神经症状、体征和颅压增高,这种病变称为颅内占位性病变,也叫脑占位性病变。脑干损害体征:脑干损伤后,除了有局部脑神经受损的表现外,意识障碍、运动感觉障碍的表现往往较重,而且还可有呼吸循环功能的衰竭,危及生命。脑功能不全:是指由于某些病因所导致的大脑功能不能完全地发挥出来,或者说不能使机体实行正常的意识情绪活动,从而对机体产生的影响。
1.中脑症状群
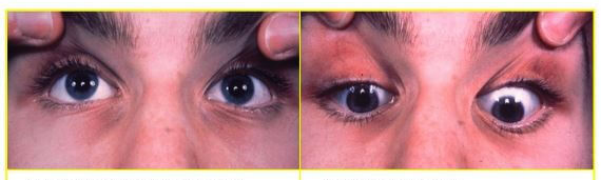
(1)眼球运动障碍:中脑的动眼神经核、滑车神经核及四叠体三个部分之一或全部发生病变时, 出现动眼神经及滑车神经的麻痹,两眼球上视、下视瘫痪,即Parinaud综合征。
(2)感觉障碍:脑干病变同时侵及内侧丘系及脊髓丘脑束, 则出现病灶对侧半身各种感觉障碍,包括痛、温、触觉及深感觉障碍。
(3)运动障碍:脑干病变时出现病灶对侧中枢性面神经、舌下神经及中枢性上下肢瘫痪。中脑的大脑脚发生病变时,常侵及动眼神经的髓内或髓外根,而出现Weber综合征,即病变侧动眼神经瘫痪和对侧中枢性瘫痪。中脑红核、黑质损伤,则出现不随意运动,肌张力减低或增高。出现去大脑强直时,全身肌张力显着增高。
(4)瞳孔异常:动眼神经的缩瞳核及其纤维受损,病侧瞳孔散大、对光反射减弱或消失。
(5)Claude症候群:中脑背侧部近于大脑导水管处病变,同时伴有小脑结合臂的损害时,表现同侧动眼神经麻痹,对侧上下肢共济失调等小脑症状及体征。
(6)精神及睡眠障碍:中脑被盖部病变损害了中脑网状结构,表现为中脑幻觉。患者在黄昏时引起幻视或感觉性幻觉。如看到活动的动物、人体、瑰丽景色,患者自知力缺如,并常以此为乐,可伴有嗜睡、感觉障碍。
2.脑桥症状群:
(1)颅神经症状:脑桥病变引起的三叉神经症状以病灶侧面部感觉障碍为主,角膜反射减低或丧失,同侧咀嚼肌萎缩且肌力弱,张口下颌偏向患侧,外展神经麻痹,眼球内斜。
(2)感觉障碍:感觉障碍程度不一,有的完全缺失,有的轻度减退。股体感觉障碍及面部感觉可以呈交叉状态。肢体感觉症状又表现为分离性感觉障碍。
(3)运动麻痹:多于病灶对侧出现偏瘫。脑桥下部病变时,病侧出现面神经麻痹,对侧出现偏瘫,同时病灶侧尚有外展神经麻痹。
(4)小脑症状:小脑症状为为脑桥病变重要的症状之一 ,脑桥与小脑关系密切,脑桥病变时病灶侧出现共济失调及其他小脑症状。
(5)精神及睡眠障碍:脑桥病变因损伤脑干网状结构可出现精神障碍、智力下降及睡眠障碍,起初淡漠、嗜睡、悲痛易哭、继之则好动,语言讷吃。
3.延髓症状群
(1)肢体瘫痪:延髓锥体束交叉上方病变时,病灶对侧上下肢出现中枢性瘫痪,伴肌张力增高,腱反射亢进,锥体束征阳性。锥体交叉处病变时,出现上下肢交叉性瘫痪,病侧上肢瘫,对侧下肢瘫。
(2)感觉障碍:延髓病变损伤感觉传导路时,多出现病变对侧肢体的分离性感觉障碍。病灶损害双侧内侧丘系时,可出现双侧深感觉障碍。
(3)颅神经障碍:延髓病变时,可出现Ⅺ、Ⅹ、Ⅺ、Ⅻ对颅神经的损害症状。表现为吞咽困难、声音嘶哑、舌肌萎缩等。
(4)小脑症状:延髓病变侵及绳状体,则发生同侧小脑症状,表现为肌张力减退,平衡不稳、患者向病侧倾倒。
(5)植物神经症状:一侧延髓病变可出现霍纳氏征, 即眼球内陷、瞳孔及眼裂变小。常伴有汗液、唾液分泌过多。延髓呼吸中枢损伤可出现呼吸节律紊乱,甚至出现呼吸停止。心血管中枢障碍则表现为心动节律紊乱及血压升高。
(6)精神症状:延髓病变的患者可出现阵发性焦虑,且常于夜间发作。有的出现幻视及错认。
27种脑干病变的影像学特点
1、脑干毛细胞型星形细胞瘤:儿童患者较常见的神经胶质肿瘤,也是较常见累及小脑的肿瘤。值得一提的是该肿瘤有良性的生物行为,10年生存率达94%,大部分发生于20岁以前患者。小脑、视神经、视交叉及下丘脑是较常见的发病部位,但是该肿瘤也可发生于大脑半球、脑室及脑干。MRI通常表现为囊性肿块伴壁结节强化,有时候也表现为实性肿块无瘤周水肿,在脑干,其通常累及中脑及延髓,而浸润型胶质瘤通常累及脑桥。

(横断位T1WI示一低信号肿块累及脑桥延髓交界区,T2WI及FLAIR呈高信号;横断位、冠状位、矢状位T1WI C示片状、不规则形强化)
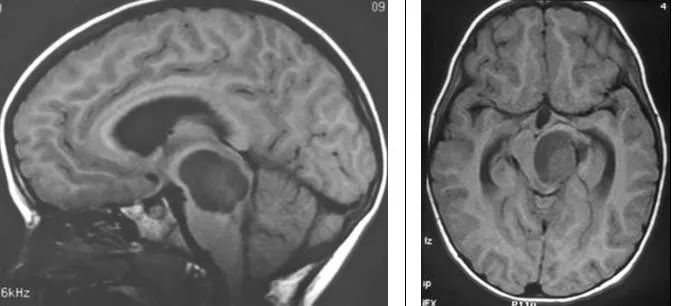
(矢状位及横断位T1WI示中脑及脑桥上部见一囊性肿块伴壁结节)
浸润性脑干星形细胞瘤:星形细胞瘤通常位于脑的某些区域,在成人,浸润型星形细胞瘤通常位于大脑半球(75%),在儿童,浸润型星形细胞瘤通常位于脑干,毛细胞型星形细胞瘤通常位于小脑。浸润性星形细胞瘤通常侵犯脑干,但导致其损害,它可以发生恶性转化。
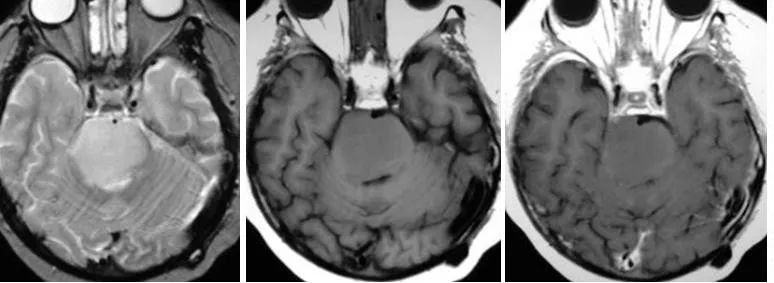
横断位T2WI及FLAIR示脑桥高信号肿块,横断位及矢状位T1WI C示一膨胀性肿块累及脑桥并向中脑和延髓延伸,增强未见强化。
2、脑干胶质瘤 :好发于儿童 5~10 岁,常见;成人:20~30 岁,不常见。临床表现为共济失调等。好发脑桥部位。 影像学表现:侵袭性生长,可累计腹侧基地动脉,不强化。其它特征:在神经纤维瘤 1 型患者中,好发于延髓,不强化,具有占位效应。
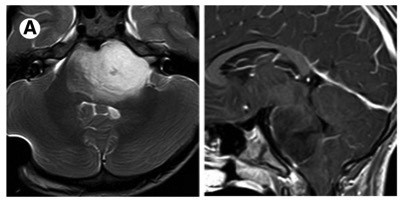
3、脑干血管母细胞瘤:脑干血管母细胞瘤多为实质性,部分为囊性。
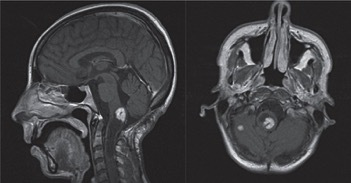
4、脑干淋巴瘤 :好发于 60~70 岁患者,占脑干肿瘤中 3%,临床表现:无特异性。好发部位:无特异性。 影像学表现:钆强化明显,无特征性,ADC 降低。其它表现:幕上结构受累,对皮质醇治疗效果良好,易复发。

5、脑干转移瘤:脑干转移瘤好发于 >45 岁,占整个脑转移瘤中 3%~5%,临床表现依据脑干转移瘤部位不一。 影像学表现:多发,有坏死、强化、出血、水肿。
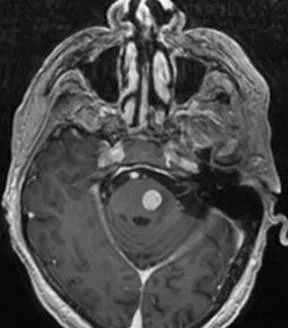
(横断位T1WI C示脑桥结节状强化灶)
血管畸形有四种类型,动静脉畸形,海绵状血管瘤,毛细血管扩张和静脉发育性异常。实质性海绵状血管瘤MRI典型的表现为爆米花样、边界清晰、轮廓规整的复杂病变,中心区域由信号混杂灶组成,代表不同阶段的出血,其周见低信号环环绕,代表含铁血黄素沉积。
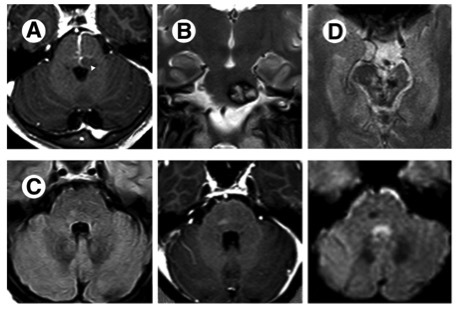
(图 A 为静脉血管瘤及海绵状血管瘤;图 B 为海绵状血管瘤(爆米花征);图 C 为毛细血管扩张;图 D 为动静脉畸形)
6、脑干发育静脉畸形:常见于20~50 岁;大多数无症状,有时与癫痫、头痛、神经功能缺损或脑积水相关,但很少出现破裂或出血。典型影像学表现:海蛇头。
7、脑干海绵状血管瘤:一次发病多在 30 岁左右,易出血(每年增加 2.4%~6%)及再出血(21%~60%),典型影像学表现:「桑葚样」或「爆米花样」。
8、脑干毛细血管扩张:大多数无症状,是否与临床表现相关不明确;病灶大部分位于脑桥,单一,小病灶(通常小于 2 cm),大多数在 T1 相正常,T2WI 等信号或稍高信号,均匀强化或点缀样强化;强化灶边界不规则,刷样改变,而并无特异性;特征性影像学表现为 T2*GE 序列毛细血管扩张。其它影像学表现包括:无占位效应,随访病灶稳定。
9、脑干动静脉畸形:原发性脑内动静脉畸形少见,常见20~30 岁,易出血,80%~90% 的患者因颅内出血而就诊,在脑干部位好发中脑,其次为脑桥及延髓;脑干部位 AVM 与颅内 AVM 影像学表现一致;异常扩张、发育血管结构,「流空」现象,有时因血管内高流速或血栓形成可呈高信号,AVM 破裂时可有出血征象。
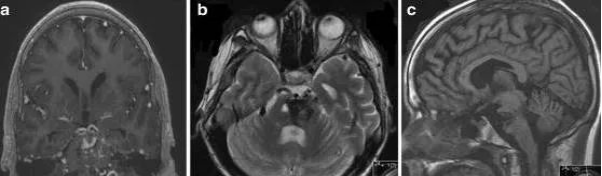
10、脑干梗塞:脑干梗死是致命性的脑缺血事件,常因基底动脉栓塞所致。它通常伴随着突发的头晕、眩晕、复视、构音障碍、唇周刺痛、突发的意识障碍、四肢无力和失明。脑穿通动脉的梗塞可导致旁正中脑桥的梗死,旁正中脑桥梗死约占椎基底动脉梗死的28%。小脑后下动脉的梗塞可导致延髓背外侧梗塞(Wallenberg综合征)。在MRI上,脑梗死表现为T1WI低信号,T2WI高信号,脑梗死的占位效应一半低于肿瘤性病变,占位较明显一般出现于病变的5-7天,DWI有利于小的脑梗死灶的早期观察。
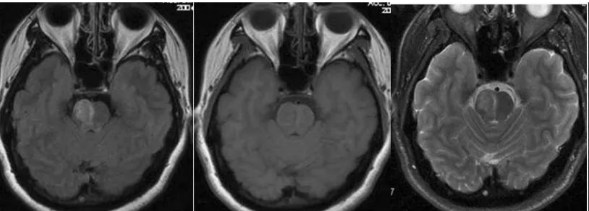
(横断位T2WI FLAIR示脑桥右份局限性高信号,横断位T1WI呈稍低信号,DWI呈弥散受限,符合急性脑梗死表现)
11、脑干出血:脑干出血可以由直接损伤导致,例如弥漫性轴索损伤或桥脑出血。桥脑出血包括继发于颅内疝的脑干腹侧及旁正中小范围的出血,出血的机制可能与脑桥穿支动脉的断裂有关。
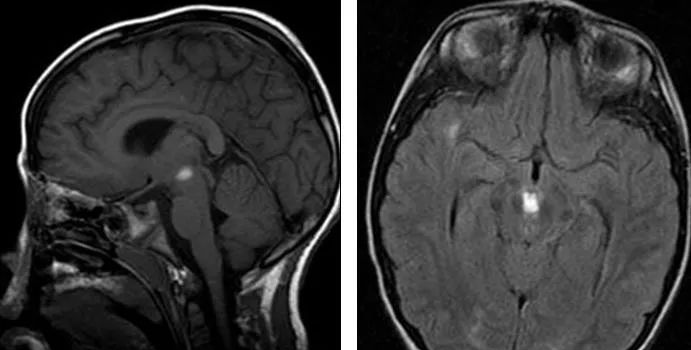
(矢状位T1WI示中脑局灶性高信号,横断位T2WI FLAIR示呈局灶性高信号)
12、脑干损伤:弥漫性轴索损伤是脑损伤的一种类型,继发于旋转加速/减速创伤。向心力通常由高速运动产生,引起皮-髓质剪切。随着剪切力的增加,情况越严重,脑深部区域进一步受累,最终累及到胼胝体及脑干。
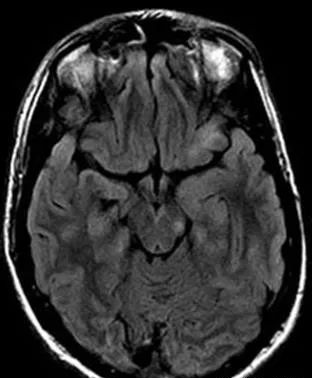
(横断位T2WI FLAIR示左侧中脑区局灶性高信号)
13、白塞氏综合征:约5%-10%的白塞病累及中枢神经系统。白塞病的典型表现为三联征,包括反复出现的口腔溃疡(口疮性溃疡)、生殖器溃疡、葡萄膜炎。及东地中海地区更好发此病,遗传及环境因素,例如微生物感染,被认为导致了白塞病的发生。白塞氏综合征有时也称白塞病,白塞病是一类反复发作的多系统炎症性疾病。中枢神经系统受累主要有两种形式,即累及实质和不累及实质。实质受累型病理表现为多灶性坏死性病变伴继发于血管炎的得炎性细胞反应,主要与小静脉疾病有关。
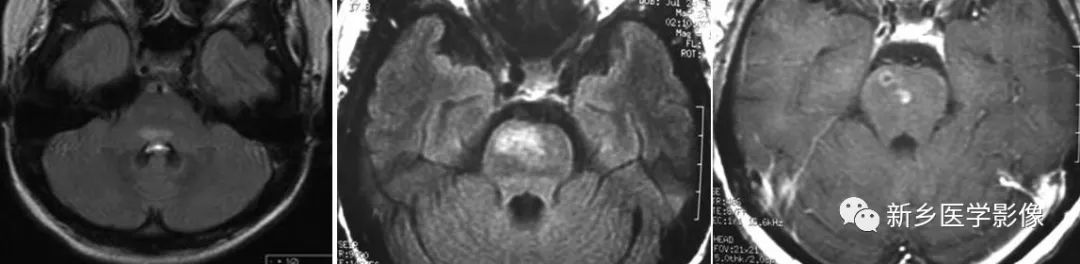
(白塞病患者,横断位T2WI FLAIR示脑桥局灶性高信号,T1WI C示累及右侧脑桥的病灶环状强化)
14、脑干脑炎:脑干脑炎可由大量病毒引起或者是感染后脱髓鞘改变。MRI通常表现为脑干T1低信号,T2高信号。增强可见到强化。
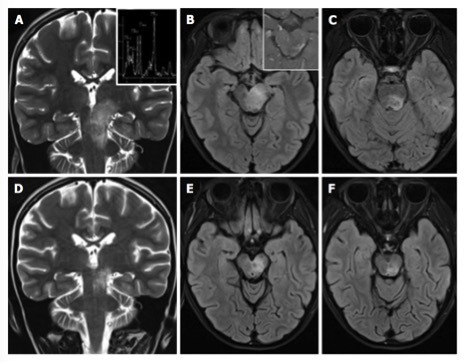
(病毒性脑炎患者,横断位T2WI FLAIR示延髓区域异常高信号)
15、狼疮脑炎:系统性红斑狼疮是一个多系统自身免疫性疾病,累及多个器官,伴随多种免疫及临床表现。其特征性表现为对细胞核及细胞质抗原的自身抗体反应。皮肤、关节、肾脏、血细胞及神经系统常受累。神经精神症状可以表现为明显的神经及精神障碍,也可表现为轻微的症状,如头痛、情绪障碍、认知功能缺陷。MR成像是评估系统性红斑狼疮的一种方式。系统性红斑狼疮患者在MRI上可发现大面积脑梗死、皮质萎缩、灰质和/白质多发病灶,较常见的表现是脑白质区出现多发病灶。
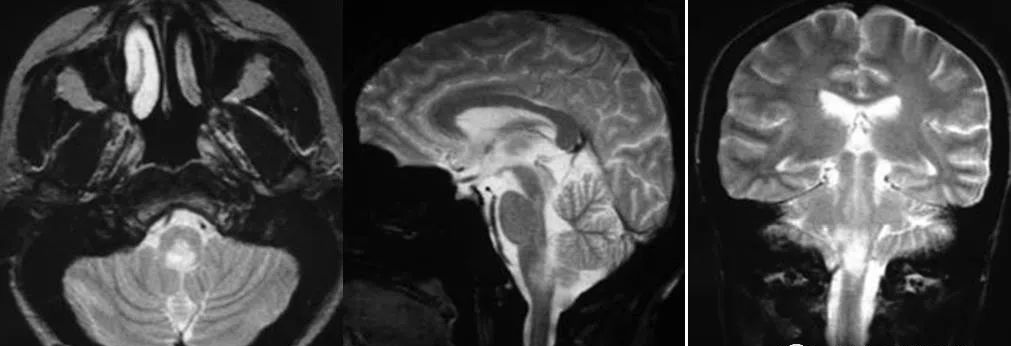
(脑干狼疮脑炎患者,横断位、矢状位及冠状位T2WI示延髓见异常高信号灶)
16、梅毒:随着艾滋病发病率的增高,梅毒的发病日益增多。中枢性梅毒影像上大体分为脑膜型和实质型。脑膜型可以表现为各种形式的脑膜、脑膜脑炎,也可表现为边界清晰的肿块形成。脑实质型表现为血管炎,可累及大的或小的血管。

(横断位T2WI示脑干区高信号病灶)
17、结核:人类感染结核杆菌的历史可以追随到几千年前。中枢神经系统结核是由牛型结核分枝杆菌引起的肉芽肿。该病主要累及脑及脑膜,引起脑膜炎和结核瘤,但偶尔也可以累及脊髓。临床症状可有头痛、发热、神志恶化及癫痫发作。
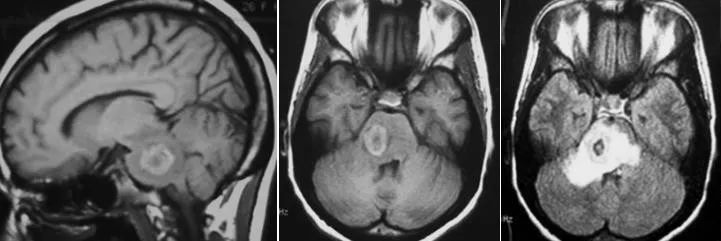
(矢状位及横断位T1WI示一环状高信号,中心呈低信号,伴病灶周围水肿。横断位T2WI FLAIR示脑干区混杂信号病灶伴瘤周水肿,横断位T1WI C示右侧脑桥环状强化病灶伴其周水肿)
18、脑桥中央髓鞘溶解症(CPM)、渗透性髓鞘溶解症(OM):渗透性髓鞘溶解症为脱髓鞘障碍,见于长期饮酒、营养不良及电解质异常患者(包括儿童)。此类疾病的发生常与快速纠正低血钠相关。许多患者可无症状,一些表现为四肢麻痹、假性球麻痹、急性精神状态改变。典型的脑桥病变位于中央区。T2WI上可见脑桥基底部高信号灶,治疗可好转。中枢髓鞘溶解症是一种发生在中枢的不同脱髓鞘病。根据发生部位的不同,分为脑桥中央髓鞘溶解症(central pontine myelinolysis,CPM)和脑桥外髓鞘溶解症(extrapontine myelinolysis,EPM)。当CPM与EPM同时存在时,被称为渗透性髓鞘溶解症(OM)。

(横断位T2WI及FLAIR示脑桥区高信号灶,DWI示明显弥散受限)
19、LEIGH’S病:累及中脑导水管周围脑灰质的异常信号的鉴别诊断包括雷氏病和Wernicke-Korsakoff综合征。雷氏病是一种线粒体脑肌病,为常染色体隐性遗传性疾病,它也被称为亚急性坏死性脑脊髓病。该疾病在婴儿早期出现,预后差。在MRI上异常信号灶位于基底节区,丘脑,脑干,小脑白质,小脑皮层和脑白质区。
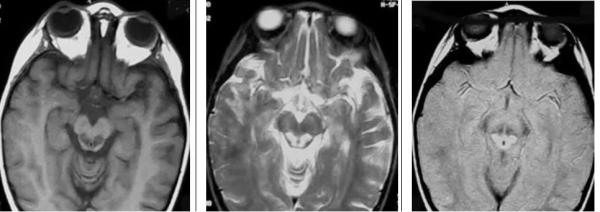
(横断位T1WI示中脑导水管周围脑灰质区呈低信号,横断位T2WI及FLAIR呈高信号)
20、多发性硬化:多发性硬化(MS)的临床特征是神经功能障碍的缓解与恶化。起病因素包括感染,创伤,怀孕,情感压力和过敏反应。临床上确诊为MS的患者中有70%〜95%的患者有MRI异常表现,MRI的发现已经成为诊断MS的一个重要因素。MS累及脑干及脊髓通常见于年轻患者。在尸检中,MS病灶通常散在分布于大脑、脑干、脊髓及脑灰白质中。
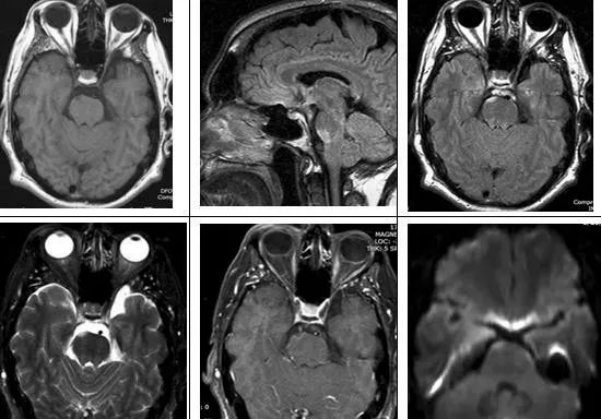
横断位T1WI示脑桥右前方小低信号灶,横断位T2WI及矢状位、横断位T2WI FLAIR示病灶呈高信号,横断位T1WI抑脂后增强示病灶轻微强化,DWI示弥散受限。
21、进行性多灶性白质性脑病(PML):PML是一种脱髓鞘病变,由乳头多瘤空泡病毒(JCV)所致。JCV感染少突胶质细胞,导致细胞溶解损害,从而导致脱髓鞘。艾滋病感染患者,出现皮层下白质病变,出现PML的可能性较其他艾滋病相关的感染更大。临床上,该病呈进展性,一般在出现临床症状后9个月死亡。CT表现为顶枕区及额部脑白质区低密度灶,也可表现为后颅窝病变。PML可以累及深部脑灰质的有髓神经纤维。PML可能难以区分与艾滋病相关的脱髓鞘。艾滋病相关脑白质病变更弥漫且位于脑室周围,而PML是更易多发,皮层下更好发。
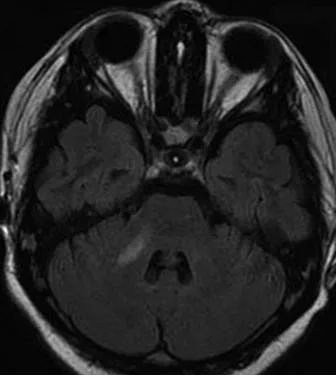
(横断位T2WI FLAIR示右侧桥臂高信号灶)
22.放射性改变:放射性脑损伤可分为早期延迟放射损伤和晚期放射损伤。早期延迟放射性损伤通常发生于放疗后二个月,6周内好转,在MRI上有一过性的T1WI低信号,T2WI高信号。晚期放射性损伤发生于放疗后1到10年。脑白质的改变可弥漫,也可局限。增强可见强化及肿瘤占位效应。

(矢状位T1WI示脑桥肿胀,注意因为之前的放疗使得高信号的脂肪信号代替了骨髓信号)
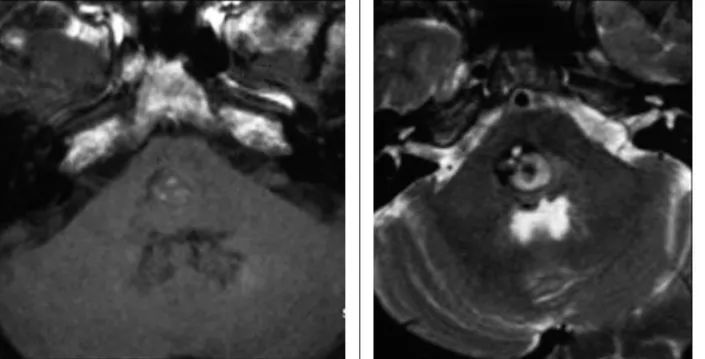
(T2WI示脑桥高信号病灶周围伴随高信号水肿,矢状位T1WI C示椭圆形环状强化灶累及脑桥)
23.菱脑炎:可发生于任何年龄,临床表现:发热、头痛、烦躁、恶心、颅神经麻痹、小脑征。

(影像学表现:弥漫性、斑片状 T2WI 高信号,具有占位效应,无或点状强化。其它特征:基底节、丘脑、灰质可受累,病理性脑脊液异常。)
24.多系统萎缩:多系统萎缩常见于 >65 岁的患者,主要症状表现为帕金森症及神经功能障碍,目前主要分为 2 类,MSA-p 及 MSA-c 型。影像学表现:十字面包征(Hot cross bun)简称十字征。常见于 MSA-c 型,但并非特异性,还可见于 SCA2、SCA3。 其它影像学表现:中小脑角及小脑白质 T2WI 高信号征。
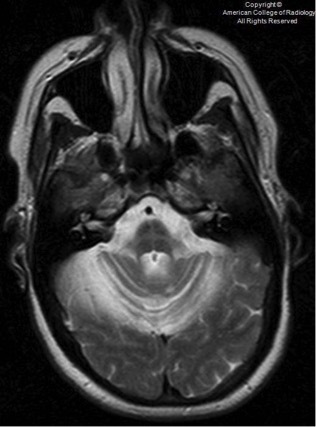
25. 急性播散性脑脊髓炎:儿童及青年,通常为单相病程(有复发不能排除),以脑病为临床表现的常见于急性播散性脑脊髓炎(ADEM)。CSF:淋巴细胞 > 30/ul 倾向于 ADEM;儿童患者,MOG(+)见于 ADEM;OB(+)见于 MS;部分表现 ADEM 的患者,AQP-4(+)归类于 NMOSD。 影像学表现:脑干 + 小脑 + 基底节 + 丘脑常见于 ADEM。在 ADEM 中,胼胝体及侧脑室周围病变不常见,如病变有出血则倾向于 ADEM。
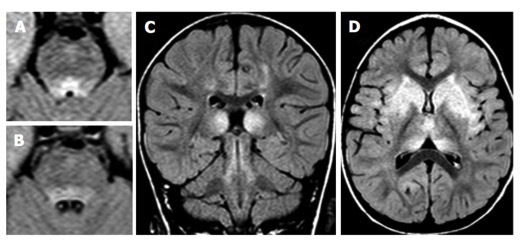
26.急性坏死性脑病:儿童急性坏死性脑病是一类影响婴幼儿和儿童的快速进行性脑病。临床表现:前驱感染史,癫痫发作、快速神经功能恶化及意识水平改变。 影像学表现:丘脑、脑干、壳核、脑室周围白质和小脑多发对称性长 T2 病灶,弥散受限、多发出血灶及明显病灶强化。诊断基于实验室检查及脑脊液分析,排除其他诊断。最终诊断需要靠活检证实。
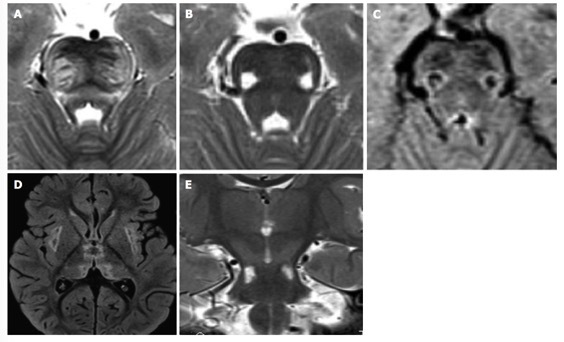
27.伴脊髓与脑干受累以及脑白质乳酸升高的脑白质病:好发于儿童或青少年,主要症状表现为:缓慢进展的小脑共济失调及肢体痉挛,伴脊髓后索功能障碍等,少数可出现癫痫、学习障碍、认知能力下降以及意识障碍等。 影像学表现:累及脑干、脊髓的白质脑病改变,并且伴有磁共振波谱乳酸峰的升高。
参考资料:
neuro.dxy.cn/article/485817




