脑干胶质瘤在儿童脑肿瘤中占10%,在成人脑肿瘤中占不到2%。成人脑干胶质瘤组织学上大多为低级别,主要发生在脑桥,较少发生在延髓和中脑。Ueoka等对86例脑干胶质瘤患者进行了检查,其中24例(27.9%)为成年患者。病变位于脑桥75.6%,中脑15.1%,延髓9.3%。虽然中脑和颈髓神经胶质瘤被报道生存率高于桥脑胶质瘤,但延髓胶质瘤似乎与高发病率和死亡率相关,因为延髓是大脑中重要的自主神经中枢。此外,成人患者偶尔也会出现类似儿科病例的快速生长肿瘤。最近,组蛋白H3.3复发性H3F3A突变已被确定为儿童弥漫性内在脑干胶质瘤(dipg)和丘脑胶质母细胞瘤(GBMs)的常见事件,与预后和生存相关。然而,由于其稀缺性,成人脑干胶质瘤的临床病程与分子生物学特征之间的关系尚不清楚。
脑干-延髓胶质瘤能活多久?在这里,我们提出一个成人延髓胶质瘤的病例,并展示其组织病理学特征和基因分析。
46岁男性,2个月头晕,随后出现头痛、麻痹、四肢感觉异常、发声困难和吞咽困难。一个月后,步态紊乱,食欲减退。磁共振成像(MRI)显示延髓T2-WI呈弥漫性高强度病变(图1a, b),病灶t1 -加权钆(Gd)未增强(图1c)。正电子发射断层扫描(PET)显示病变部位11c -蛋氨酸和18f -氟脱氧葡萄糖(FDG)呈负积累(数据未显示)。入院时,神经系统检查发现声音嘶哑、吞咽困难、咽反射丧失、声带麻痹、四肢麻痹和感觉异常。入院时Karnofsky表现状态(KPS)量表为40。为了进行病理诊断并确定治疗策略,患者进行了开放式活检。经枕下骨瓣切除术和C1椎板切除术,暴露延髓。延髓肿胀。在四脑室底正中沟处进行髓质切口,获得少量组织样本。术后CT 和t2加权MRI显示较小范围的颅骨切除术和活检。患者术后症状没有恶化。
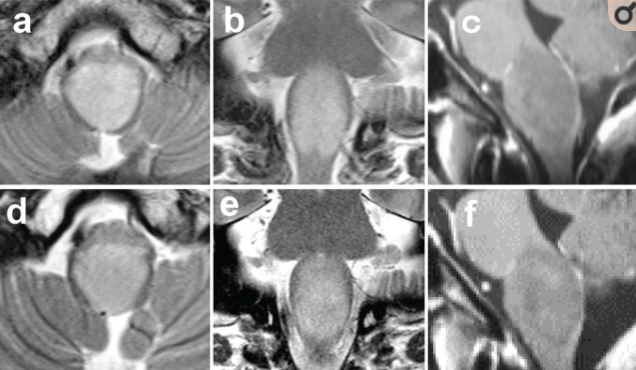
图1磁共振成像(MRI)。a, b:初始t2加权MRI (T2-WI)示延髓弥漫性浸润性病变(a:轴位面,b:冠状面)。c:初始t1加权钆(Gd)增强MRI (T1-Gd)显示肿瘤几乎没有增强(c:矢状面)。d f: 6个月后,T2-WI未见改变(d轴面,e冠状面),T1-Gd病灶未见增强(f矢状面)。采用椭球形方法比较肿瘤体积。治疗前肿瘤体积与治疗6个月后无明显差异。
术后放射治疗(总计50 Gy/25天),同时替莫唑胺(TMZ)化疗75 mg/m2/天(140 mg/天),并联合皮质类固醇治疗。出院后到我院继续接受TMZ辅助化疗维持(一开始150mg /m2, 5天/28天,二次200mg /m2, 5天/28天)。在放化疗期间,患者进行了康复治疗。步态障碍和吞咽困难部分好转,KPS增加80。从最初的6个月治疗后随访MRI显示小的变化发现,稍微增强区域病变(图1 d-f)。而椭球形法比较肿瘤体积分析,治疗前肿瘤体积与治疗6个月后肿瘤体积无差异。
需要指出的是,延髓是脑干中较为关键的区域,该区域的手术干预有严重的发病率或死亡率的风险。对于边界清晰的肿瘤全切是可行的,对对于弥散性内生性的肿瘤来说,全切几乎是不可能完成的任务,甚至的活组织检查是有争议的。由于很少进行活检,弥漫性脑干胶质瘤的独特分子生物学模式仍然几乎未知。在我们的病例中,开放活检是顺利进行的,我们认为活检对诊断和确定治疗策略是有用的。当然,如果主刀医生拥有高超的技术水平,手术全切延髓胶质瘤、或者顺利地次全切也能为患者争取到更佳预后,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)的专家成员德国巴特朗菲教授就是这样一位善于切除疑难位置,诸如脑干、延髓、丘脑等位置肿瘤的国际专家,凭借顺利前提下的较高切除率,国内患者可以咨询INC国际专家远程咨询,为自己评估手术方案。
脑干胶质瘤案例:德国58岁脑干胶质瘤成功案例交流,不想认命!
化疗方案通常由肿瘤的组织学决定。在我们研究所,顺铂加长春新碱用于毛细胞性星形细胞瘤,ACNU(盐酸尼莫司汀)用于III级胶质瘤,TMZ用于GBM。对于脑干胶质瘤,治疗策略应与幕上胶质瘤不同。首先,除了弥漫性内在脑干胶质瘤的活检外,没有手术指征。因此,放射治疗是治疗低级别脑干胶质瘤较有希望的方法。Salmaggi等人证实60%的成人脑干胶质瘤病例有临床好转,25%的成人脑干胶质瘤病例有放射反应。TMZ对高级别胶质瘤合适,但对低级别脑干胶质瘤的疗效尚不清楚。在我们的病例中,我们认为TMZ是一种合适的药物,因为肿瘤大小在初始治疗6个月后稳定。




