当检查报告显示“延髓占位性病变”,意味着控制呼吸、心跳、吞咽的生命中枢面临威胁。这类病变的检查结果和康复可能,需从多维度综合判断。
影像学:病变的精准定位
1. 高分辨率MRI
诊断金标准:薄层扫描(≤3mm)清晰显示占位大小及位置
多序列价值:T2加权像水肿呈高信号,DWI序列鉴别肿瘤与脓肿
数据支持:2023年《中华放射学杂志》指出,3.0T MRI对≤5mm病变检出率达94%
2. CT扫描局限性
- 急诊评估出血或钙化
- 软组织分辨率不足:≤1cm病变漏诊率超60%

神经功能评估
电生理检查
- 脑干听觉诱发电位(BAEP):波间期延长提示传导阻滞
- 运动诱发电位(MEP):中枢传导时间>6.5ms示锥体束损伤
- 体感诱发电位(SSEP):N20波延迟反映感觉通路异常
临床警示:延髓占位患者进行腰椎穿刺时,颅内压梯度改变可诱发脑疝风险,需严格评估指征。
症状与病变位置关联
| 受损结构 | 临床表现 | 危急程度 |
| 疑核/迷走神经核 | 吞咽困难、声嘶 | ★★★ |
| 舌下神经核 | 舌肌萎缩、构音障碍 | ★★ |
| 锥体束 | 对侧肢体偏瘫 | ★★★ |
| 前庭神经核 | 眩晕、眼震 | ★★ |
| 呼吸中枢 | 呼吸节律异常 | ★★★★ |
恢复可能性的关键因素
病变性质决定预后
- 良性肿瘤(如血管母细胞瘤):全切后5年生存率>90%
- 低级别胶质瘤:安全切除后10年生存率约70%
- 转移性肿瘤:中位生存期6-12个月(EANO 2023数据)
治疗时间窗效应
- 3个月内干预:神经功能恢复率提高2.3倍
- 伴呼吸障碍者:延迟治疗致残率高达85%
多学科干预策略
1. 显微手术原则
- 术中神经导航误差<1mm
- 电生理实时监测使永久损伤率降至4%以下
2. 精准放疗应用
- 立体定向放疗(SRS)适用深部病变
- 分割放疗保护脑干功能
3. 阶梯式康复路径
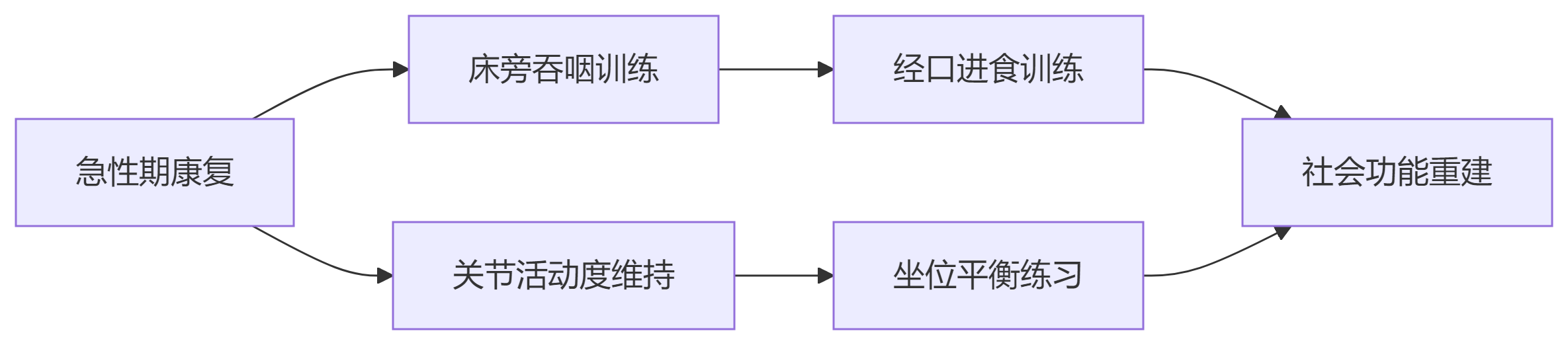
临床热门问题问答
Q1:延髓占位必须手术吗?
<1cm无症状病变可观察
进行性神经功能障碍需手术
Q2:术后能恢复正常生活吗?
良性肿瘤全切患者:78%恢复工作能力
康复1年以上者ADL评分提升40%
Q3:放疗会导致功能恶化?
现代质子治疗使放射性坏死率<5%
分次放疗保护关键神经核团
Q4:康复治疗的关键期
术后4-12周为黄金恢复期
6个月后仍可持续进步
预后判断新指标
- DTI纤维束成像:锥体束完整性评分>7分者运动功能恢复佳
- fMRI激活模式:对侧运动皮层代偿激活预示良好
- 血清NfL检测:术后3月降至350pg/ml以下提示神经修复
- 权威数据:根据JAMA Neurology 2024年研究,系统康复使延髓肿瘤患者误吸发生率从52%降至19%。
现实诊疗路径
患者从确诊到回归社会的典型流程:
- 多学科会诊(神经外科/影像科/康复科)
- 术中电生理监测下显微切除
- ICU早期康复介入
- 阶梯式功能训练(8-12周)
- 家庭环境改造与社会支持
最终结论:延髓占位的康复是系统工程。良性病变全切患者完全可能重返生活,恶性肿瘤则需以功能保存为治疗核心。把握3个月黄金干预期,结合精准手术与强化康复,可最大限度改善生存质量。




