脊索瘤的较新治疗方法是什么?“感谢给我这个机会来演讲,并交流我们在脊索瘤方面的经验,很高兴来到中国进行讨论。在我们医院,我们有很多很多年的颅底脊索瘤治疗的经验;它始于Bernard George,就是我在Lariboisiere医院的导师。我们现在有大约260例脊索瘤,80%以上都是颅底和颅颈交界脊索瘤。”INC法国Froelich教授在其《颅底及颅颈交界脊索瘤的手术治疗》精彩演讲中,详细论述了经鼻入路内镜手术在脊索瘤手术中的应用。脊索瘤的较新治疗方法是什么?
在过去的20多年里,在颅颈交界、斜坡、蝶鞍等位置,经鼻入路变得流行,对于脊索瘤来说,很有意义。这是因为中线的关系,通过鼻子,这可能是到达颅颈交界处的斜坡的较好方法,所以这是治疗这些患者重要的一个工具。自Frazier和Spiller于1922年成功切除颅颈交界区肿瘤以来, 虽然许多学者对处理此区域病灶的入路进行了诸多探索, 如经口入路, 可直接暴露颅颈交界区腹侧, 但术后存在脑脊液漏、感染等并发症, 且对于肿瘤主体位于外侧时存在暴露不良、切除不全等缺点;最近较流行的扩大经鼻入路与传统开颅手术不同的是,经鼻手术是将内窥镜和手术刀从鼻腔进入,进行肿瘤的切除手术,其成功率高,手术时间短,,住院时间短等优势是明显的。
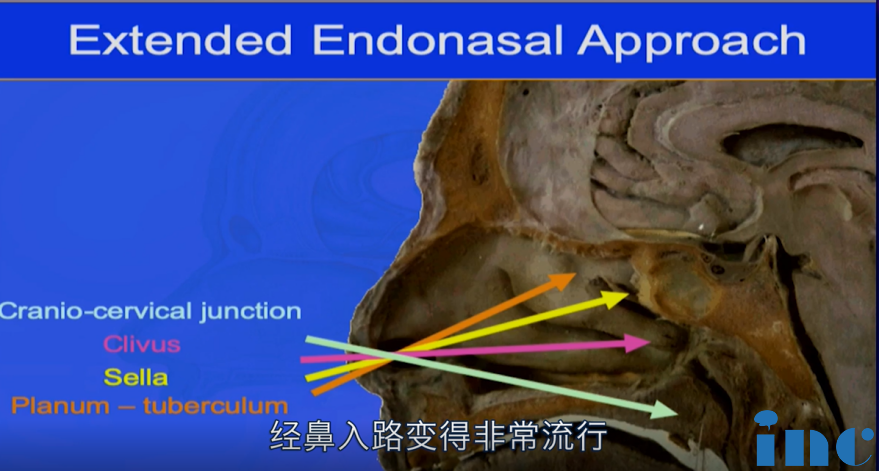
脊索瘤的较新治疗方法是什么?Froelich教授对Lariboisiere医院颅底脊索瘤的内镜治疗系列病例进行了总结分析,其中大概有100多个患者接受了鼻内镜手术。有时在CCJ脊索瘤治疗中要进行两个阶段的手术,例如,在他们的报道中,68%的患者在来医院之前做过手术。但是现实情况是,鼻内镜手术中再次手术是很有挑战性的,特别是如果患者出现脑脊液漏或者没有黏膜瓣。如果病人以前做过手术,再次手术的切除率会降低。在Froelich教授研究病例中,一开始手术患者中,完全切除率达到74%;之前已经手术过的患者,再次手术完全切除率只能达到32%。而放射治疗后再次手术也困难,因为手术的闭合是一个很大的挑战,如果患者在之前接受过放射治疗,即使使用皮瓣也无法总是合适。且还有一个值得注意的问题,颅底脊索瘤患者内镜手术后可能出现的脑脊液漏问题。
脊索瘤的较新治疗方法是什么?鼻内镜经鼻入路治疗脊索瘤案例一则
一名40岁脊索瘤男士,神经系统检查正常,既往无病史,颈痛病史2年。Froelich教授为其经鼻神经内镜全切除后(图1),无神经功能缺损,无肿瘤残余,无其他并发症,这对于术后长期生存效果有较大意义。目前,他正在接受后续的质子放疗。
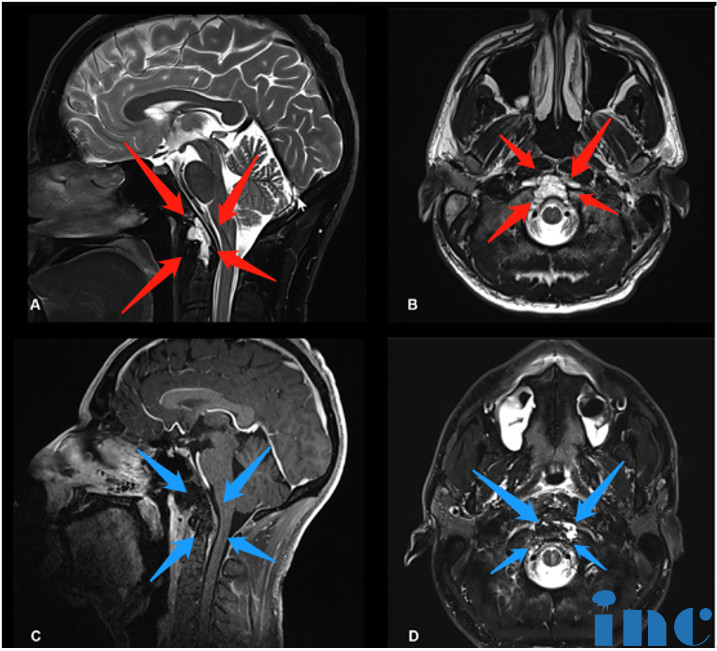
图1,术前术后影像资料对比,术前(红色箭头):图A、B显示了下斜坡及齿状突可见中线占位病变,影像学表现为脊索瘤侧伸有限。术后(蓝色箭头):图C、D显示了用于闭合瘤腔的脂肪移植物,没有肿瘤残留。术后MRI显示完成了肿瘤全切除。术后患者无神经功能缺损。病理检查显示为典型脊索瘤。
术中情况:
术中通过磁共振成像(MRI)监测术后神经功能缺损和术后肿瘤体积。在鼻内窥镜下以30度和45度角行双鼻孔入路。随后,制作一个心形皮瓣,钻取斜坡以暴露病变(图2)。在初始减压后,轻轻钻取C1环以到达齿状突内及周围的肿瘤,并进行完整切除。
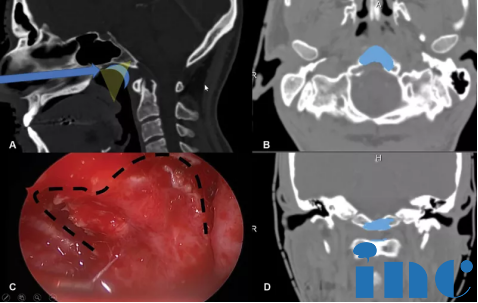
图2:内镜鼻内入路手术技术示意图。(A)显示手术路径(蓝色箭头),以及在鼻咽上部(蓝月牙)形成的心形皮瓣的位置。这张图强调了需要有角度的内窥镜进行更好的术中视野暴露(黄色半透明三角形)(B)为轴向视图,(C)显示了为获得心形皮瓣而进行的切口的术中内窥镜视图,如本例中所用,(D)为冠状视图。(B和D)显示了术后图像分析的结果,在此过程中,Froelich教授对进行骨磨除的部位进行了分段(蓝色),并将其投影到患者的术前CT扫描上。注意,除了下斜坡外,C1环的上部分也被轻微钻孔以到达齿状突的肿瘤。
颅颈交界处扩大经鼻入路内镜手术需要注意哪些?
首先,你要注意到鼻内的病状,比如结痂、嗅觉丧失、臭味;
其次,教授认为有些腭咽功能不全是被低估的,比如鼻音、鼻塞、吞咽障碍等。
还有,咀嚼困难、听力障碍,中耳炎
因为很多神经外科医生或以为这些对患者来说是没有必要考虑的。但是需明白放疗后患者状态会变得更糟,这可能会使患者的症状在治疗期间和之后变得更严重。所以内窥镜鼻内入路很好,但它也有一些缺点。比如,每次从侧面入路,都可能增加手术对颅神经、外展神经、副神经、对颈内动脉造成损伤的风险,这些在手术中是很难确定的。每次你打开硬脑膜,脑脊液漏发生率也可能会增加。另外切除率也会受到影响。因此,鼻内镜手术对于神经外科医生的要求也是较高,如何在内镜微创的情况下,全切病变,且不对患者造成额外的伤害。




