答:伽玛刀(Gamma Knife)是立体定向放射外科(Stereotactic Radiosurgery)的主要治疗手段。立体定向放射外科手术已被用于治疗被认为无法手术的脑海绵状血管瘤(CCM)患者,并且由于肿块效应或复发性出血而导致神经系统症状逐渐恶化。然而,在建立治疗成功的合适终点方面存在困难,因为自然病史知之甚少,因为并发症可能与轻微再出血或延迟放射性损伤有关,并且因为MRI结果在随后的过程中可能不会发生显着变化。Kondziolka等报道伽玛刀用于治疗47例手术难以接近的病灶,至少有一例先前出血。在平均随访3.6年后,他们发现出血率显着下降,从每病变年预治疗的32%降至治疗后2年每病变年的1.1%。治疗后放射引起的并发症发生率很高,平均中心剂量为32 Gy(范围20-40 Gy):42例患者中有12例(27%)受到影响,但仅报告了2例患者(4%)遭受长期性功能缺损。在同一机构的后续报告中,对82名患者进行了分析。同样,治疗后头两年内出血风险降低33.9%至12.3%,此后每患者年降低0.76%。无线电外科发病率的总发生率为13.4%。卡尔森等人还报告了使用伽玛刀的经验,使用较大剂量11至60Gy(平均值和中位数33Gy)和较小剂量9至35Gy(平均值和中位数18Gy)治疗22名有症状CCM的患者。在平均6.5年的随访中,他们注意到治疗4年后出血的减少趋势。然而,他们也发现了高发病率,6名患者(27%)患有辐射相关并发症; 其中5个(23%)导致了长期性功能缺损。17例深部病变患者中有41%发生了与放射相关并发症的高发生率,尽管出血率确实从治疗后的40.1%降至治疗后2年的2.9%。另一系列伽玛刀放射外科治疗指出,治疗后癫痫发作的频率降低,28例患者中有18例(64%)主诉癫痫发作,并有这种益处。

最近的研究表明了类似的结果。Lunsford等人最近公布了一项回顾性队列的研究结果,这组患者表现出103例出血倾向(超过两次出血)并且在显微手术切除风险较大的地方有CCM。他们的分析再次证明出血风险从32.5%降至4.6%。大多数出血风险是在手术后的前2年(10.8%),因为在此初始潜伏期后出血率降至1.06%。该研究的作者评论说,这种潜伏期可能反映了内皮经历进行性透明化和管腔闭塞的时间段,让人联想到动静脉畸形的作用机制。一项关于在接受40Gy辐射后1年显微切除的CCM的组织病理学分析的报告支持了这一假设。尽管使用稍低的平均剂量(30.2Gy,范围21.7-40Gy)并且将目标体积限制在由高分辨率T2图像定义的含铁血黄素环中,但是围绕CCM的放射后T2信号变化的发生率为18.4%。 13.5%的患者发现新的神经功能缺损,尽管该报告的作者评论说这些缺陷都是短暂的,只有1例患者表现出持续性缺陷。同一组人员发现了68例患有出血性脑干CCM的患者的类似结果,这些患者也被认为是手术无法进入的。此外,研究人员提出的观点是,先前的研究表明更高和更持久的不良放射效应可能反映了伴有发育性静脉异常(DVAs)的CCM的治疗,如果用立体定向治疗,静脉淤血和缺血事件具有内在。因此,神经外科医生提倡更好的患者治疗选择,而不是放弃手术高危地区CCM的立体定向放射外科手术。
立体定向带电粒子放射外科手术,氦离子放射外科和质子束治疗,也已被用于治疗海绵状血管瘤。Fabrikant等人指出,氦离子放射外科治疗海绵状血管瘤后的临床结果不如动静脉畸形。还报道了使用线性加速器的放射外科治疗,但治疗的患者数量较少且缺乏长期数据。
对CCM患者的治疗基于对与治疗选择相关的益处和风险的仔细比较,通常是手术或观察。偶尔也会使用放射外科手术。主要由患者的年龄和医疗状况。
一些CCM患者尚未出血或者只出血一次可以选择保守治疗。几乎全部的无症状病变都被观察到,因为它们可以无限期地保持无症状,如果出血,它通常很小并且缺乏严重的神经功能缺损。可以观察到的另一组包括在深度或关键区域中具有症状性病变的那些,当判断手术风险是显着的并且既不存在复发性出血也不存在增加的神经缺陷。已经观察到一些癫痫发作或头痛的患者,其中没有发生出血,但是这些患者也是手术的候选者,如以下部分中所讨论的。关于哪种治疗适当的决定取决于对临床问题的详细评估以及与患者的讨论。关于MRI扫描应该重复的频率,没有明确的指导原则。我们通常每隔6个月对患者进行一次MRI检查,为期2年; 然后,如果病变稳定,则每年重复扫描一次。
脑干海绵状血管瘤患者优选显微外科手术
目前,已确定的手术切除CCMs的指征是复发性出血,进行性神经系统恶化和顽固性癫痫,除非该位置与不可接受的高手术风险相关。当手术风险高,观察或放射应予以考虑。由于许多地方的病变手术风险较低,因此有一组患者(例如,大脑或小脑的CCM患有单发性出血,癫痫发作的患者,以及担心的患者)病变的存在)应该考虑手术。在儿童中,如果病变可以顺利进入,目前有质量效应和/或出血或癫痫发作的症状,或者显示过去已经流血的证据,那么“政策建议对患有海绵状血管瘤的患者进行手术”。
不同类别是想要怀孕的年轻女性(图81-3)。研究人员指出他们的六名急性出血患者中有两名是在怀孕的头三个月。他们建议,在考虑怀孕的女性中,手术切除的适应症之一是可接受的病变。其他作者也评论了荷尔蒙影响作为一个促成因素的可能作用。 Aiba等报道女性在出血患者群体中占主导地位,而年轻女性后续出血率较高。
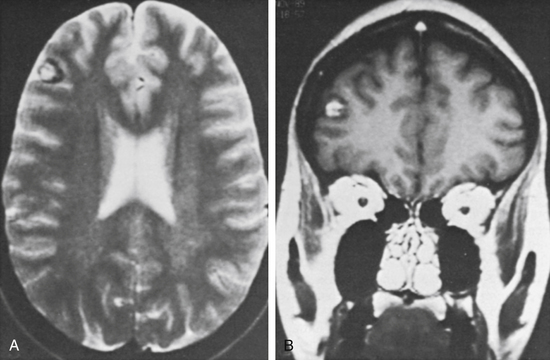
当指示CCM的手术切除时,通常可以完全除去病变并且发病率低。通过围绕病变的胶质组织中的显微外科解剖来促进该过程,允许通过显微外科技术,双较凝固和使用细致调节的抽吸来产生不同的切割平面。当病变暴露时,内部减压肿块并将胶囊缩回到减压区域可以帮助避免对周围正常薄壁组织的压力。当病变被密集钙化时,可以使用超声外科手术抽吸器进行减积。出血通常不是一个重要问题。
在一些患者中,分裂皮质裂隙可能是可能的,而不是进行完整的皮质切除术以接近病变。对于关键区域的病变,可以使用皮质映射和刺激。当指示在大脑半球的深部移除CCM时,通过立体定向技术和术中超声来定位病变。显微手术切除具有或不具有神经导航的比较表明,使用立体定向导航手术的患者占位减小。虽然这项研究没有显示结果的差异,但它清楚地表明神经导航可以带来手术的顺利,以及更干净的切除。这对于基底神经节,丘脑或脑干中的深部病变重要。对于脑干病变,有诱发电位反应的不同监测可能有帮助,临时心脏起搏的手术安排需要谨慎,对于主刀医生的技术喝经验要求也是之高。
颅底脑干手术仍是神经外科界公认难度大的领域,复杂程度一般人难以想象——这些长在大脑“手术禁区”的肿瘤因生长时间长、供血丰富、质地坚硬,与脑组织、血管紧密粘连,想要把包绕肿瘤的神经血管完整分离,不仅要求手术医生有丰富的经验、娴熟的技术手法,还要有难能可贵的耐心。此外,高难度代表着,手术如有不慎,等着患者的将是偏瘫、失语,甚或死亡。
对德国巴特朗菲教授来说,这样高难度手术+的手术并不难,而且正是他所“驾轻就熟”的。同时教授所在的德国汉诺威国际神经外科研究所(INI)也具备国际前沿的设备,更是提高了手术切除脑干海绵状血管瘤的预后效果。目前,他是神经外科领域内脑干海绵状血管瘤手术记录前沿的保持者之一。

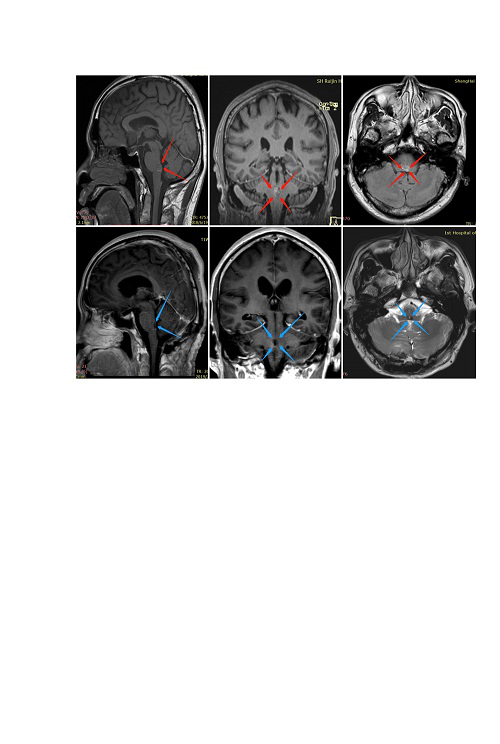
巴特朗菲教授病例一则
巴特朗菲教授作为INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)中的一员,曾受邀来华参与了多场国内高要求的神经外科学术会议,与国内众多神经外科专家共同聚首探讨当前前沿的神经外科咨询理念、方法和技术,较大促进了中外神经外科事业的交流与发展。



