《Stereotactic and Functional Neurosurgery》 2021年7月 21日在线发表美国匹兹堡大学医学院 Gregory Bowden, Andrew Faramand, Arka Mallella,等撰写的《1级脑膜瘤切除术后放射外科治疗时机是否影响远期结果?Does the Timing of Radiosurgery after Grade 1 Meningioma Resection Affect Long-Term Outcomes?》(doi: 10.1159/000517427. )。
背景:
脑膜瘤是较常见的颅内良性肿瘤。伽玛刀立体定向放射外科(GKSRS)已成为复发或残留脑膜瘤的优选治疗方法。本研究的重点是肿瘤控制与切除WHO 1级脑膜瘤和伽玛刀放射外科治疗(GKSRS)之间的时间间隔之间的关系。
脑膜瘤是较常见的原发性颅内肿瘤,估计发病率为每10万人97.5。90%的患者病理分型为良性(WHO1级),但有不典型和恶性形式发生。脑膜瘤的生长速度和位置可能是高度可变的,这些肿瘤经常发生在Simpson 1级切除术不能存活的区域。当肿瘤生长被证实时,残留或复发的肿瘤需要进一步治疗。这种干预的时间早晚仍存在争议。
伽玛刀立体定向放射外科(GKSRS)是公认的脑膜瘤治疗方法。临床和放射影像学随访超过10年的多篇同行评审的发表的文章表明,WHO1级脑膜瘤的无进展生存率在69 - 97%之间。显微外科手术后加入GKSRS在控制肿瘤、降低致死致残率方面具有优势。文献中对脑膜瘤的多种肿瘤及治疗方面进行了分析。然而,关于辅助SRS时机是否会影响1级肿瘤残留或复发的肿瘤控制或临床结果,目前尚无明确的信息。因此,我们分析了我们的单中心临床经验。
方法:
本研究回顾性分析了238例经WHO 1级脑膜瘤切除术后行GKSRS的患者的经验。中位随访时间为7.4年。GKSRS治疗中位肿瘤体积为6 cm3,中位边缘剂量为13 Gy。60%的患者在手术时神经系统症状明显。
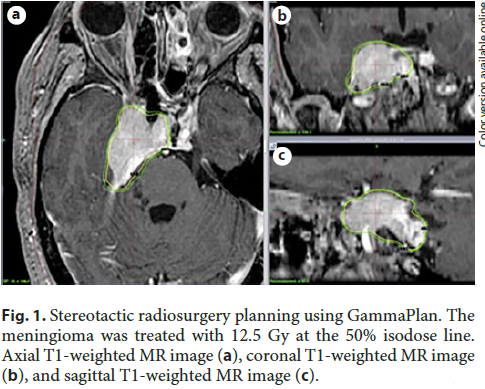
1级脑膜瘤治疗
决定进行放射手术是基于临床状态、文献证据和神经外科手术医生的咨询时间。本研究涉及 C, 4C和Perfexion型Leksell伽玛刀(Elekta AB)的使用。SRS作为门诊治疗进行。使用Leksell立体定向头架,然后进行高分辨率轴位成像(MRI,除非禁忌)。计算覆盖整个增强肿瘤体积的适形平面图(图1)。肿瘤体积中值为6 cm3 (0.3-43 cm3)。中位边缘剂量为13 Gy (9-18 Gy),中位较大剂量为26 Gy (18-36 Gy)。给予的中位等剂量治疗为50%(40-70%)。由于肿瘤大小或复杂性,需要对5例患者进行分期GKSRS(2个单独的疗程)治疗。对治疗后发现的任何新的神经系统症状进行调查。从SRS后6个月开始,以逐渐增加的时间间隔进行临床和影像学随访。如果颅内肿瘤负荷增加,则建议重复SRS治疗或开颅手术。野内复发定义为肿瘤生长在初始治疗中使用的GammaPlan等剂量线内或1cm附近。
结果:
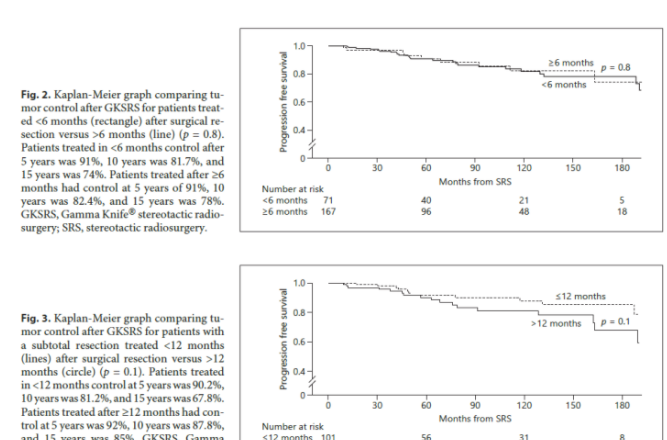
总体精算肿瘤控制率,5年的为91.3%,10年的为83.4%,15年的为76%。有35例(15%)患者在GKSRS治疗区域内或直接邻近区域发生肿瘤进展。进展的中位数时间为6.3年。在3个月(p = 0.9)、6个月(p = 0.8)、12个月(p = 0.5)或24个月(p = 0.9)时,手术干预与GKSRS之间的持续时间没有统计学意义。15名患者(6%)在GKSRS靶区外的解剖位置有肿瘤进展。早期放射外科干预更有可能好转神经症状(p = 0.007)。
1级脑膜瘤治疗
讨论:
对于WHO级1级脑膜瘤患者,放射外科治疗是初始主要的治疗方法,或者是在既往切除术后。重要的是要认识到,既往手术干预和手术后脑膜瘤进展都已被证明是降低控制率的危险因素。本研究中的大多数患者仅因肿瘤位置而符合Simpson 4级切除术的要求。5年和10年的精算肿瘤控制率分别为91%和82%。这似乎与以前发表的文章相是一致,不管具体位于何处。
在术后3个月、6个月、12个月和24个月期间,与GKSRS治疗时间相关的肿瘤控制的结果在任何时间点无统计学意义。有多种因素可以影响手术后GKSRS治疗的时机。这包括选择偏差,因为早期咨询的患者可能被咨询的外科医生和放射外科团队认为肿瘤进展或神经系统损害的风险更高。在这些结果的背景下值得注意的是,在肿瘤达到神经损伤或需要重复手术的点之前,利用辅助治疗来控制肿瘤是有内在价值的。
肿瘤进展
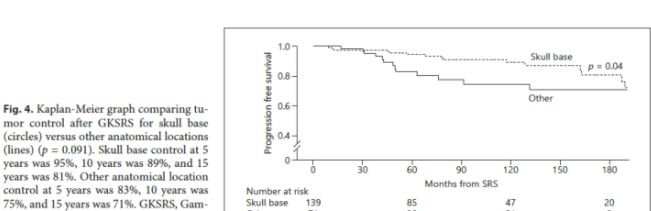
15%的患者发生GKRS治疗肿瘤后肿瘤进展,平均时间间隔>6年。相比之下,最近的一篇文章显示,在一个以放射外科为主的队列中,大约有8%的患者出现了肿瘤生长。在本研究中,当考虑到进行次全切除术的患者时,颅底肿瘤位置确实达到了降低照射野内进展率的统计学意义,这与之前发表的有偏差。颅底肿瘤的统计治疗较早,这可能与残余肿瘤体积和颅底手术的内在风险有关。
脑膜瘤复发的患者主要采用另一个疗程的放射外科治疗,但有些患者确实需要多模式的入路。在大约5年的时间里,再治疗的结果是71%的控制率。相反,27%的患者在初次手术后发现肿瘤体积减小。先前的研究表明,在不局限于术后切除的队列中,44-67%的患者脑膜瘤大小减小。
6%的患者在GKSRS治疗后>5年的中位时间间隔出现了解剖学上不同区域的脑膜瘤生长。这一结果低于先前公布的1级肿瘤的5年远处失效率16.6%。这些肿瘤只用GKSRS治疗,85.7%在近5年的随访中保持稳定。这一结果与之前的一篇文章一致,该文章指出多灶性疾病是控制率降低的评估因子。
神经系统症状
良性脑膜瘤可能增殖指数低,但由于占位效应或初次切除时,其生长位置往往会导致的神经系统损害。在我们的研究中,60%的GKSRS患者出现神经系统体征或症状,这些症状或最初由肿瘤引起,或作为手术后遗症。15%的患者出现神经功能好转,与术后早期执行GKSRS相关。以前的一项研究表明,显微手术和GKSRS治疗后的好转率为14%。相反,在最近的出版物中,总并发症发生率率在7.7到8.3%之间这与本研究中确定的10%的患者相对一致。
结论:
无论一次手术后的间隔时间如何,GKSRS治疗后与WHO 1级脑膜瘤良好的长期肿瘤控制有关。此外,早期放射外科与较好的症状好转相关。
GKSRS是一种已知的有利辅助手段,可好转WHO 1级脑膜瘤手术后的预后。无论放射外科的时机如何,辅助GKSRS都能带来较好的肿瘤控制率。术后早期进行GKSRS治疗与较好的症状好转相关。对这些患者保持警惕的长期影像学随访很重要,以监测进展情况。




