“孩子还小,当妈的怎么狠下心让他第二次开颅的?”
孙女士7岁的儿子轩轩正在经历常人难以想象的痛苦,一切都源于他脑中巨大的室管膜瘤。第一次开颅残留,孙女士没有绝望;孩子术后性情大变,她耐心沟通;放疗一年肿瘤复发,她重整旗鼓,因为——
“为了孩子的将来,我必须这么做。”
01、当综合治疗失效后
2023年,7岁男孩轩轩因头痛、呕吐、走路不稳就诊,MRI提示第四脑室底部占位性病变。于医院行开颅肿瘤切除术,术后病理诊断为“间变型室管膜瘤WHO III级”(注:2021年第五版WHO中枢神经系统肿瘤分类已取消“间变性”分级)。
术后影像学证实存在肿瘤残留。为控制残留病灶,轩轩接受为期一年的质子放疗。然而治疗结束后,症状非但未缓解,反而出现明显吞咽功能障碍。复查MRI显示:肿瘤不仅复发,且已浸润脑干右侧深部,脑干受压变形。
鉴于肿瘤位置特殊、二次手术可能导致呼吸衰竭或高位截瘫,医生大多建议继续保守观察。
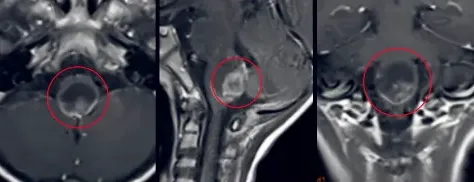
不愿放弃的轩轩家人最终通过INC联络到德国巴特朗菲教授进行远程咨询。教授详细了解后给出明确判断:“肿瘤快速生长,存在明确的显微外科手术指征。首要任务是移除肿瘤,之后再考虑辅助放疗。”
实际上,这一决策建立在一个核心逻辑之上:对于儿童室管膜瘤,手术切除程度是最重要的预后因素,二次手术具有可接受的安全性与有效性。
于是,轩轩母亲仅考虑了几个小时,便做出决定。不久后,巴教授正式抵华,而轩轩也成为巴教授那次中国行中的小患者之一。巴教授采用枕下后正中入路第四脑室肿瘤显微切除术,全程神经电生理监测。术后影像学证实肿瘤实现肉眼全切。
术后第1天,轩轩清醒,肢体功能较术前有所恢复;术后第15天,孩子顺利出院;术后第5个月,孩子的吞咽功能、运动功能显著改善,精神状态良好,已回归校园,并在术后按巴教授建议继续行辅助质子治疗。
02、室管膜瘤二次手术的价值
英国一项临床试验数据显示:对于儿童室管膜瘤,次全切除患者的5年生存率仅为22%-47%,而全切患者可达67%-80%。这一巨大差距构成了二次手术决策的根本依据——对于初次手术后残留的患儿,二次手术可能是改变预后的关键机会。
关于二次手术的临床价值,近年多项研究提供了高质量循证证据:
(1)SIOP Ependymoma II试验的英国经验

英国国家室管膜瘤多学科顾问组(EMAG)对SIOP Ependymoma II试验入组患儿进行了集中分析。结果显示:初次手术后,全切或近全切率为66%,经EMAG多学科讨论后,43%的次全切除患儿被建议接受早期二次手术。二次手术后,全切率提升至79%。研究同时发现:二次手术的并发症率低于初次手术,后颅窝肿瘤术后球麻痹发生率为43%,但二次手术并未增加新发永久性神经功能缺损。
(2)单中心队列研究:安全且有效

发表于《Brain and Spine》的一项单中心分析纳入59例初次术后残留患儿,其中12例因室管膜瘤残留接受二次手术。结果显示:所有病例术后肿瘤体积均进一步缩减,75%的病例肿瘤切除率达95%以上,无新增永久性致残率或围手术期死亡,仅8%出现一过性并发症。研究结论明确指出:“二次手术在体积缩减参数方面安全且有效,即使在初次切除良好的病例中也是如此。”
(3)米兰国家癌症研究所研究:改善无事件生存率

针对术后残留病灶的患儿,米兰研究团队尝试了“二次手术+加量放疗”的高强度局部治疗策略。结果显示:二次手术实现全切的亚组,5年无事件生存率达75%。这一数据与初次手术即实现全切患儿的77%无显著差异。研究者指出:“要改善残留病灶儿童患者的治疗结果,就需要整合多次手术与加量放疗的高强度局部治疗策略。”
(4)复发性室管膜瘤的再手术价值

对于已经复发的患儿,二次手术同样具有明确价值。一项北美6家癌症中心参与的多中心研究纳入35例局部复发性儿童室管膜瘤患者,结果显示:二次手术前实现全切的患者,无进展生存期显著改善。对于后颅窝肿瘤,全切还带来总生存期获益。
但是,并非所有残留患儿都必须接受二次手术。决策需综合考虑以下因素:
- 分子生物学特征:如PFA后颅窝室管膜瘤预后较差,更应积极考虑二次手术
- 残留位置与可切除性:需由经验丰富的神经外科医生基于影像学评估
- 潜在并发症风险:需权衡全切获益与新增神经功能缺损风险




