听神经瘤绝大多数情况下遵循着惰性生长的模式。手术或放射治疗后多数患者预后良好。然而,在这看似明确的良性轨道上,一个极其罕见却致命的可能性始终存在——恶性转化。
本文报告一例27岁男性患者,在伽玛刀术后十年发生恶性转化的完整过程。该病例无2型神经纤维瘤病背景,此案例不仅关乎治疗,更触及肿瘤生物学行为的不确定性。
病情发展
一位27岁男性因左侧面部麻木及平衡障碍就诊。影像学检查显示左侧桥小脑角区存在一直径约4.5厘米的占位性病变,影像特征符合听神经瘤表现,肿瘤体积已导致脑干受压。
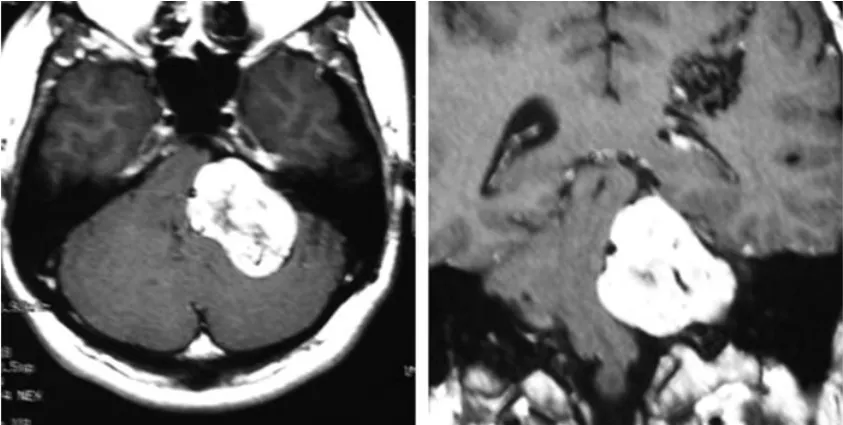
首次就诊时的轴位CT(左)和增强冠状位T1加权MRI(右)显示左侧桥小脑角区肿瘤并脑干受压
与此同时,检查意外发现左侧顶叶深部存在一处动静脉畸形。该患者无2型神经纤维瘤病的临床特征及家族史。

左侧颈内动脉造影数字减影图像显示左侧顶叶深部动静脉畸形
治疗过程
面对较大体积的肿瘤,治疗团队制定了手术联合放疗的阶梯方案:
初次手术与放疗
患者首先接受左侧听神经瘤部分切除术。术中因合并动静脉畸形导致静脉压升高,止血困难,未能实现全切。术后针对残留肿瘤行伽玛刀立体定向放射外科治疗,处方剂量为15 Gy,脑干受量控制在9 Gy。术后6个月,患者再次接受伽玛刀治疗以处理动静脉畸形。
早期复发与二次手术
在初次治疗后两年,患者因症状复发就诊,影像学显示肿瘤体积增大。遂行第二次手术切除,术后组织学检查仍为良性前庭神经鞘瘤,未见恶性转化证据。

1999年增强轴位T1加权磁共振成像,显示肿瘤复发
长期随访与稳定期
此后,患者进入常规年度影像随访,7年间肿瘤体积保持稳定。直至7年后一次面部疱疹感染后,患者出现进行性左侧面瘫,但当时MRI仍显示肿瘤稳定,面瘫被归因于亨特氏综合征(一种水痘-带状疱疹病毒再激活引发的周围性面瘫)而非肿瘤进展。

影像学检查显示肿瘤病灶稳定
恶性转化
患者再次出现面部麻木与共济失调。此次MRI显示肿瘤体积显著增大。临床判断肿瘤行为发生改变,遂行根治性切除术。

影像学检查显示肿瘤显著增大
术后病理报告揭示了剧变:肿瘤已转化为恶性外周神经鞘膜瘤。免疫组化显示,此前弥漫阳性的S100蛋白变为仅灶性阳性,提示去分化开始。
然而,恶化进程呈加速度态势。首次根治术后仅3个月,肿瘤即快速、侵袭性复发,并导致严重脑干受压。为挽救生命,患者紧急接受第二次手术行脑干减压。

术后3个月肿瘤迅速、侵袭性复发,压迫脑干
此次病理结果证实肿瘤发生了进一步去分化,转化为间变性软组织肉瘤,完全丧失了S100蛋白等神经源性标记物的表达。
最终结局
在计划进行辅助放疗期间,肿瘤在4周内再次复发。疾病的恶性程度与增殖速度超出了所有现有治疗手段的干预窗口。

末次手术后1个月,残余肿瘤再次侵袭性生长,严重压迫脑干并最终导致患者死亡
患者最终于初次诊断的十年后,因肿瘤无法控制导致脑干功能衰竭而死亡(从首次发现恶性转化至死亡,间隔仅四个月)。必须强调,该患者在整个病程中无任何2型神经纤维瘤病的临床特征。
这一罕见案例提示,听神经瘤虽为良性肿瘤,但规范治疗后的长期随访至关重要,即使病灶长期稳定,也需警惕远期恶性转化的可能。对于接受伽玛刀等放射治疗的患者,尤其是年轻患者,需制定长期、规律的影像学随访方案,一旦发现病灶异常增大,需及时结合病理检查明确性质,为早期干预争取时间,最大程度改善患者预后。
小结
为何反复治疗仍难控制?
医学研究发现,听神经瘤在伽玛刀放射外科治疗后的恶性变虽极为罕见,但确实是潜在的严重并发症。
一项研究回顾性分析了39例在接受立体定向放疗后出现再生的听神经瘤患者,其中92.3%的患者在放疗后表现出稳定的肿瘤生长。更令人担忧的是,放疗后可能出现耳聋(41%)、头晕(35.9%)、面部麻木(25.6%)等新症状或原有症状加重。
对于放疗后再手术的难度,多数学者认为听神经瘤放疗后再手术比直接手术难度更大,由于神经与肿瘤粘连导致面神经更难分离。放疗还增加了脑神经损伤、脑积水、脑水肿或脑坏死的风险。
听神经瘤手术:第一次就选对至关重要
在过去,听神经瘤手术的首要目标是切除肿瘤、提高生存率,有时难免以牺牲听力和面神经功能为代价。然而,随着显微外科技术、神经电生理监测设备和手术理念的飞速进步,“功能保留”已成为与肿瘤切除同等重要的治疗目标。
首次手术是保留神经功能的最佳时机。此时肿瘤边界相对清晰,神经粘连和损伤可能尚未达到最严重程度。
主刀医生的经验与技术至关重要。一位经验丰富的神经外科医生,能够凭借精湛的显微解剖技术,更清晰地在肿瘤与神经之间寻找安全的分离界面。
此外,接受伽玛刀治疗的患者,需警惕病情进展风险,术后需严格遵循医嘱定期复查,一旦发现肿瘤生长迹象,及时采取规范干预措施,切勿拖延病情。良性肿瘤的治疗,容不得丝毫侥幸,科学选择与规范治疗,才是守护健康的核心前提。
案例来源:
Malignant Transformation of Acoustic Neuroma/Vestibular Schwannoma 10 Years after Gamma Knife Stereotactic Radiosurgery




