


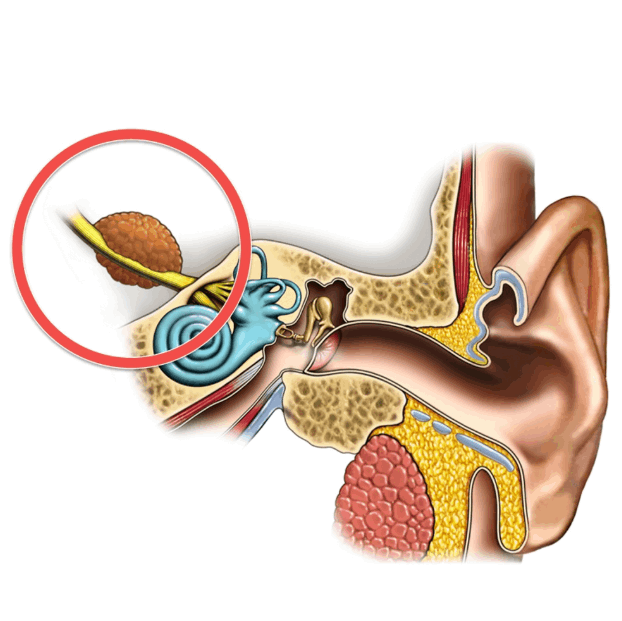
听神经瘤是来源于内听道内前庭神经施旺细胞的良性肿瘤,约占成人桥小脑角肿瘤90%,颅内肿瘤8%,是内听道、桥小脑角区域较为常见的良性肿瘤。多见于成年人,高峰在30~50岁,20岁以下者少见。左、右发生率相仿,偶见双侧性。临床以桥小脑角综合征和颅内压增高征为主要表现。
 1、顺利高质量的外科手术:
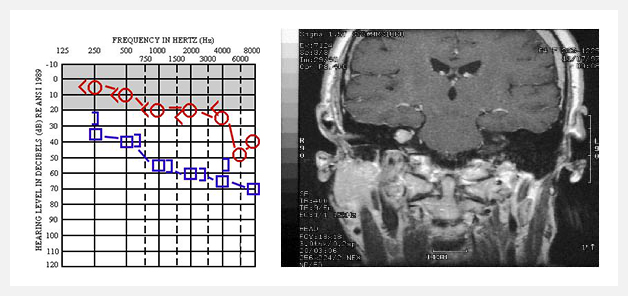
1、顺利高质量的外科手术: 作为国际公认的颅底肿瘤手术大师,巴特朗菲教授尤其擅长听神经瘤的治疗。目前还任职国际神经外科联合会(WFNS)教育委员会主席、德国INI国际神经学研究所血管神经外科主任的他每年要进行类似张先生这样的手术不下400台。对于听神经瘤的治疗,巴特朗菲教授能非常娴熟地进行三维可视化和化的显微外科手术,结合神经导航、神经电生理检测、DTI、术中核磁等多种设备的辅助配合下,实施顺利的肿瘤全切术,尽可能去除剥离肿瘤病变的同时,又能对听神经功能、面神经功能乃至周边神经功能区进行很好地保护,从而使得患者术后生存质量得以保障。在这方面,德国的巴特朗菲教授不仅能够做到对3cm以下的听神经瘤进行完整切除,且不损伤听力,不造成面瘫,对于具有较大挑战性的3cm以上听神经瘤,他也能做到完整切除,且尽可能地使听力保留,98%以上的概率不会面瘫。
作为国际公认的颅底肿瘤手术大师,巴特朗菲教授尤其擅长听神经瘤的治疗。目前还任职国际神经外科联合会(WFNS)教育委员会主席、德国INI国际神经学研究所血管神经外科主任的他每年要进行类似张先生这样的手术不下400台。对于听神经瘤的治疗,巴特朗菲教授能非常娴熟地进行三维可视化和化的显微外科手术,结合神经导航、神经电生理检测、DTI、术中核磁等多种设备的辅助配合下,实施顺利的肿瘤全切术,尽可能去除剥离肿瘤病变的同时,又能对听神经功能、面神经功能乃至周边神经功能区进行很好地保护,从而使得患者术后生存质量得以保障。在这方面,德国的巴特朗菲教授不仅能够做到对3cm以下的听神经瘤进行完整切除,且不损伤听力,不造成面瘫,对于具有较大挑战性的3cm以上听神经瘤,他也能做到完整切除,且尽可能地使听力保留,98%以上的概率不会面瘫。
 2、质子放疗
2、质子放疗
更新时间:2026-05-16 10:12:35
更新时间:2026-05-16 10:07:53
更新时间:2026-05-14 10:07:01
更新时间:2026-05-12 10:04:13
更新时间:2026-05-11 14:04:07
更新时间:2026-05-09 10:41:48
更新时间:2026-05-07 09:39:21
更新时间:2020-11-26 16:03:10
更新时间:2020-10-27 10:14:04
更新时间:2020-10-14 14:20:27
更新时间:2020-10-06 15:01:01
更新时间:2020-09-11 11:46:53
更新时间:2020-01-31 16:37:14
更新时间:2019-12-27 13:24:52