James T . Rutka教授曾任世界神经外科学院院长,目前是世界神外知名杂志《JNS》主编 ,30多年来深耕儿童神外研究,带领团队不断突破,从脑瘤分子分型、精准治疗、新药治疗、微创治疗,为全球神经外科疑难病患儿带来希望,他于近期发表研究《Long-term outcomes of vagus nerve stimulation in children with drug resistant epilepsy are driven by early benefit》(迷走神经刺激对药物难治性癫痫儿童的长期疗效受早期获益的驱动),以下是研究简述。
01. 研究简要
在本研究中,我们探讨了迷走神经刺激(VNS)早期获益对药物难治性癫痫(DRE)儿童长期疗效的影响。我们回顾性收集了 2007 年至 2022 年间在本机构接受 VNS 治疗的连续儿童系列的数据。从病历中提取了基线、术后 3 个月、6 个月、12 个月、36 个月和 60 个月的发作频率和刺激参数。将 VNS 治疗反应定义为发作频率减少 ≥50%。早期获益定义为 VNS 术后 6 个月内发作频率的任何改善。
我们进行了生存分析,以计算在不同随访时间点达到治疗反应的可能性。为了考虑反应和非反应状态之间的转换,我们拟合了一个多状态 Cox 比例风险模型,使用三种可能的转换状态:a)非反应到反应,b)反应到非反应(即复发),以及 c)复发回到反应。此外,我们拟合了包含手术时性别和年龄作为协变量的多变量逻辑回归模型,以评估基于早期获益在特定随访时间点发作反应的可能性。最后,为了考虑不同 VNS 刺激参数对早期获益可能性的影响,我们在每个随访时间点比较了各组之间的输出电流和占空比。
采用这些方法,我们分析了 209 例接受 VNS 治疗且术后随访至少 12 个月的儿童的数据。其中,126 例(60.3%)为男性,83 例(39.7%)为女性,手术时平均年龄为 11.8(±3.8)岁。其中,137 例(65.6%)表现出早期获益,而 72 例(34.4%)没有。在最后一次随访(平均 35.9±19.6 个月)时,122 例(58.4%)对 VNS 有反应,而 87 例(41.6%)没有。表现出早期获益和未表现出早期获益的儿童在人口统计学变量和基线临床特征方面相似(补充表 S1)。与未表现出早期获益的儿童相比,表现出早期获益的儿童在每个随访时间点表现出治疗反应的可能性显著更高(12 个月 OR=24.21.95%CI:11.05–59.68.p<0.001;36 个月 OR=13.89.95%CI:5.93–35.94.p<0.001;60 个月 OR=15.38.95%CI:4.97–55.00.p<0.001;图 1A)。在考虑手术时年龄和性别的多变量模型中,早期获益与最后一次随访时 VNS 反应显著相关(OR=16.47.95%CI:8.15–35.48.p<0.001)。
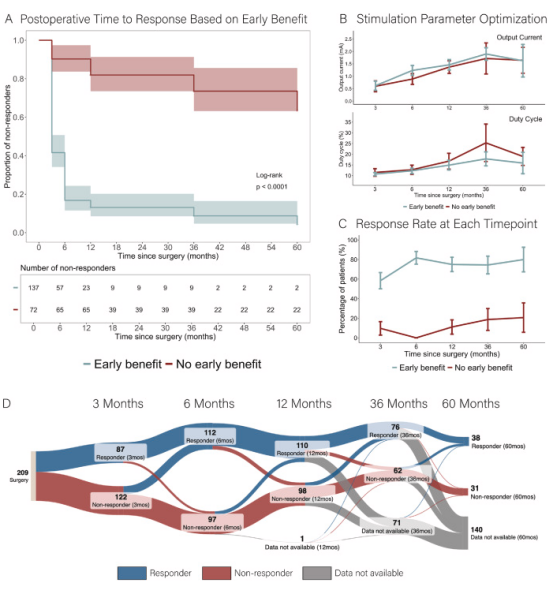
图 1 迷走神经刺激(VNS)后按早期获益分层的长期发作结果。
(A) Kaplan-Meier 生存曲线显示未达到治疗反应(发作频率减少≥50%)的儿童比例,按早期获益的存在与否进行分层。有早期获益的儿童在每个随访时间点达到治疗反应的可能性更高。在本可视化中,经历“复发”(从反应到非反应的转变)的受试者被审查,这解释了与 D 面板相比组别数量的差异。
(B) 早期反应者和早期非反应者在每个随访时间点的刺激参数相似。
(C) 按早期获益和非获益分层的每个时间点的 VNS 反应者比例,显示在术后 6 个月后变化不大。
(D) 每个时间点的治疗反应者(发作频率减少≥50%)和非反应者(发作频率减少 <50%)的总数。
02. 结语
多状态比例风险建模显示,有早期获益的患者比没有早期获益的患者更有可能实现长期反应(风险比 HR=6.86.95% 置信区间:4.01–11.74.p<0.001.补充表 S2)。这种关联与刺激参数无关,这些参数在各时间点相似(图 1B– 补充表 S3)。在最后一次随访时,没有早期获益的患者中 19.4%(n=14)在≥50% 发作阈值上成为反应者,只有 5.6%(n=4)实现了发作频率减少 >80%,没有人达到无发作(补充表 S4)。术后 6 个月时发作频率没有任何减少,预测最后一次随访时 50% 发作反应状态的特异性为 0.67.敏感性为 0.89(补充图 S1)。
我们的研究结果挑战了大多数个体对迷走神经刺激(VNS)的反应随时间改善的普遍观点。尽管一些研究报告称治疗反应者的比例随时间增加,但我们为早期无反应者的反应轨迹提供了独特的视角。目前的分析表明,在很大程度上,随着时间推移群体水平发作反应率的改善是由早期反应者推动的,他们多年来持续获得增量益处(图 1C 和 D)。
这些结果可能为 VNS 后何时开始额外治疗的决策提供信息。在儿童人群中早期添加辅助治疗可能特别重要,因为发作控制不足可能会干扰神经发育,从而产生潜在的终身后果。最近的 ADVANCE 试验表明,在至少接受 12 个月 VNS 治疗后无反应的儿童中添加深部脑刺激(DBS)比继续优化 VNS 参数能获得更好的发作控制。尽管 VNS 参数的调整是一个可能需要数月甚至数年的迭代过程,但我们的研究结果表明,临床医生可以在术后 6 个月时考虑寻找 DBS 等替代方案,尤其是在没有观察到任何益处的情况下。
一些局限性需要关注。首先,部分患者的编程数据不可用,本分析无法排除选择偏差。此外,与任何回顾性队列研究一样,本分析受到 5 年随访期间各时间点缺失结果数据的限制。因此,我们只纳入了术后至少有 12 个月数据的患者,并通过生存分析方法考虑了随后的随访损失,这些方法对这种形式的审查具有鲁棒性。最后,我们没有分析随访期间抗发作药物(ASMs)变化的数据。
本报告表明,没有早期获益的儿童不太可能实现长期发作控制。未来的研究应专注于改善患者选择,以及为那些没有获益的患者开发替代神经治疗干预措施。
03. 关于作者
国际儿童神外大咖 James T. Rutka教授
教授是世界神经外科联合会(WFNS)执行委员会&顾问委员会成员之一,发表超过500多篇的文章,在临床上的研究方向以颅内肿瘤为主,对胶质瘤、纤维瘤、颅咽管瘤、室管膜瘤具有多年的临床经验,擅长清醒开颅术、显微手术和被广泛用于治疗恶性脑瘤和癫痫的国际前沿技术激光间质热疗(LITT)技术经验,对于儿童胶质瘤,尤其是高级别胶质瘤开展多项临床试验,其所在的医院加拿大SickKids是国际知名的儿童医院之一。




