在儿童肿瘤的复杂图谱中,室管膜瘤占据着不容忽视的位置。它起源于脑室与脊髓中央管内的室管膜细胞,这些细胞如同精密仪器的零件,正常情况下参与脑脊液的循环与神经保护。然而,当细胞生长调控机制失控,室管膜瘤便悄然滋生。这一疾病不仅影响着患儿的身体健康,也给无数家庭带来了沉重的心理负担。了解儿童室管膜瘤的病因、治疗手段、预后情况以及生存率等关键信息,是守护患儿健康的重要前提。

一、儿童室管膜瘤是什么引起的?
儿童室管膜瘤的发病并非单一因素导致,而是遗传与环境等多因素相互作用的结果,犹如一场复杂的 “多米诺骨牌” 效应。从细胞层面来看,室管膜细胞的异常增殖是肿瘤形成的基础。
(一)遗传因素:潜在的风险密码
部分儿童室管膜瘤与特定的基因突变密切相关。研究发现,NF2 基因(神经纤维瘤病 2 型基因)的突变可导致细胞内信号通路紊乱,破坏正常的细胞生长调控。当 NF2 基因功能缺失,细胞的增殖、分化和凋亡平衡被打破,室管膜细胞开始不受控制地生长。除了 NF2 基因,CIC、YAP1 等基因的异常表达也在室管膜瘤的发生中扮演重要角色 。这些基因犹如细胞生长的 “指挥官”,一旦出现异常,就可能下达错误的 “指令”,引发肿瘤的形成。
家族遗传因素在儿童室管膜瘤中也占有一定比例。如果家族中存在神经肿瘤病史,尤其是神经纤维瘤病等遗传性肿瘤综合征,其直系亲属患室管膜瘤的风险会显著增加。这类遗传因素导致的肿瘤发病,往往具有家族聚集性和早发性的特点。
(二)环境因素:不可忽视的外部诱因
虽然环境因素在儿童室管膜瘤病因中的确切作用尚未完全明确,但一些潜在的风险因素已进入医学研究的视野。电离辐射被认为是可能的环境诱因之一。长期暴露在高剂量电离辐射下,如接受头部放射性治疗、处于核辐射污染区域等,会直接损伤室管膜细胞的 DNA,导致基因突变。不过,日常生活中的普通辐射,如手机、电脑辐射等,目前尚无确凿证据表明与室管膜瘤发病相关。
化学物质暴露也可能对儿童健康产生潜在威胁。某些有机溶剂、杀虫剂等化学物质,在动物实验中已被证实具有致癌性。虽然目前缺乏直接证据表明这些化学物质与儿童室管膜瘤的直接关联,但儿童处于生长发育阶段,对环境毒素更为敏感,减少接触潜在有害物质仍是必要的预防措施。
此外,病毒感染在部分肿瘤的发生中具有重要作用,尽管目前尚未发现明确导致儿童室管膜瘤的病毒,但一些研究提示,某些病毒可能通过免疫调节等机制间接影响肿瘤的发生发展。
二、儿童室管膜瘤治疗和预后情况?
儿童室管膜瘤的治疗是一个系统工程,需要神经外科、肿瘤科、放疗科等多学科团队协作,根据肿瘤的位置、分期、病理类型以及患儿的个体情况,制定个性化的治疗方案。
(一)手术治疗:治疗的基石
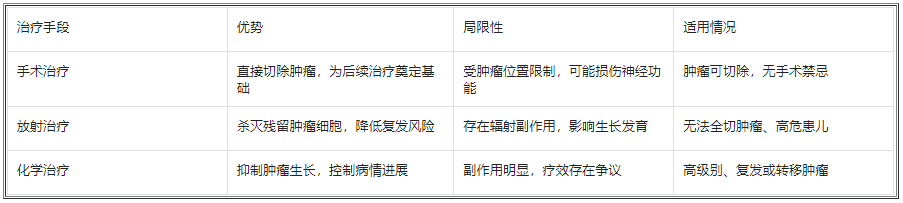
手术切除是儿童室管膜瘤的首要治疗手段,其目标是尽可能实现肿瘤的全切除。手术的成功与否直接影响后续治疗效果和患儿的预后。在手术过程中,神经外科医生需要在保护正常神经功能的前提下,最大程度地切除肿瘤组织。随着神经导航、术中磁共振成像(iMRI)、神经电生理监测等先进技术的应用,手术的精准性和安全性得到了显著提升。
然而,由于儿童室管膜瘤常位于脑室、脑干等重要部位,手术难度极大。例如,当肿瘤位于第四脑室时,周围毗邻脑干、小脑等关键结构,手术操作稍有不慎就可能损伤这些重要神经组织,导致术后出现严重的神经功能障碍,如肢体运动障碍、吞咽困难、呼吸异常等。因此,对于无法实现全切除的肿瘤,术后往往需要结合其他治疗手段。
(二)放射治疗:巩固治疗效果
放射治疗在儿童室管膜瘤的治疗中具有重要地位,尤其是对于无法完全切除的肿瘤、复发肿瘤以及具有高危因素的患儿。传统的外照射放疗通过高能射线破坏肿瘤细胞的 DNA,抑制其增殖。随着放疗技术的发展,调强放射治疗(IMRT)、质子治疗等先进技术逐渐应用于临床。
IMRT 能够根据肿瘤的形状和位置,精确调整射线的强度和方向,在提高肿瘤照射剂量的同时,减少周围正常组织的辐射损伤。质子治疗则利用质子束独特的物理特性,将能量集中释放于肿瘤部位,进一步降低对周围正常组织的影响,尤其适用于儿童这类对辐射更为敏感的人群。但放疗也存在一定的副作用,如可能导致生长发育迟缓、认知功能障碍、继发性肿瘤等,需要在治疗过程中密切监测和干预。
(三)化学治疗:辅助治疗的选择
化疗在儿童室管膜瘤治疗中的作用仍存在一定争议。对于低级别室管膜瘤,单纯手术或手术联合放疗往往能取得较好的效果,化疗的价值相对有限。但对于高级别室管膜瘤、复发或转移的肿瘤,化疗可作为辅助治疗手段。常用的化疗药物包括铂类、依托泊苷等,这些药物通过干扰肿瘤细胞的代谢和分裂,抑制肿瘤生长。
然而,化疗药物缺乏特异性,在杀伤肿瘤细胞的同时,也会对正常细胞造成损伤,导致患儿出现恶心、呕吐、脱发、骨髓抑制等不良反应。因此,在化疗过程中,需要根据患儿的身体状况调整用药方案,并给予相应的支持治疗。
三、儿童室管膜瘤全切术后生存率和复发率?
儿童室管膜瘤的预后受到多种因素的影响,包括肿瘤的病理类型、手术切除程度、肿瘤部位、患儿年龄等。这些因素相互交织,共同决定着患儿的治疗效果和生存前景。
(一)病理类型与预后的关联
儿童室管膜瘤主要分为低级别室管膜瘤和高级别室管膜瘤。低级别室管膜瘤,如室管膜瘤 WHO I 级、II 级,肿瘤细胞分化程度相对较高,生长较为缓慢,恶性程度较低。这类患儿如果能够实现肿瘤全切除,预后相对较好,5 年生存率可达 70% - 90%。
而高级别室管膜瘤,如间变性室管膜瘤(WHO III 级),肿瘤细胞分化差,生长迅速,容易复发和转移。即使经过积极治疗,其 5 年生存率也仅为 40% - 60% 。不同的病理类型犹如不同的 “剧本”,在很大程度上决定了患儿疾病发展的走向。
(二)手术切除程度与生存率
手术全切除是影响儿童室管膜瘤预后的关键因素。多项研究表明,肿瘤全切除的患儿复发风险显著降低,生存率明显高于部分切除或次全切除的患儿。当肿瘤被完全切除,体内残留的肿瘤细胞极少,疾病复发的 “种子” 被最大限度地清除。有数据显示,肿瘤全切除的患儿 5 年无进展生存率可达 70% 左右,而部分切除患儿的这一比例仅为 30% - 40% 。
(三)肿瘤部位与预后差异
肿瘤所在的部位也对预后有着重要影响。位于幕上的室管膜瘤,相对更容易实现手术全切除,预后相对较好。而位于后颅窝,尤其是第四脑室的室管膜瘤,由于周围结构复杂,手术难度大,全切除率较低,复发风险高,预后相对较差 。此外,脑干等重要部位的肿瘤,即使进行部分切除,也可能因损伤神经功能而影响患儿的生存质量和预后。
(四)复发率与影响因素
儿童室管膜瘤的复发是临床治疗中的一大挑战。总体而言,儿童室管膜瘤的复发率在 30% - 60% 之间 。肿瘤未全切除、高级别病理类型、肿瘤位于后颅窝等因素均会增加复发风险。复发后的肿瘤治疗难度更大,对患儿的身体和心理都会造成进一步的伤害。因此,定期随访和监测至关重要,通过头颅 MRI 等检查手段,早期发现肿瘤复发迹象,及时采取治疗措施。

四、儿童室管膜瘤延伸问答
儿童室管膜瘤治疗后如何进行康复护理?
治疗后的康复护理对于提高患儿的生存质量至关重要。在身体康复方面,根据患儿的神经功能损伤情况,制定个性化的康复训练方案,如肢体运动功能训练、语言训练、吞咽功能训练等。同时,关注患儿的心理状态,由于疾病和治疗过程可能给患儿带来恐惧、焦虑等负面情绪,心理疏导和支持不可或缺。此外,合理的营养支持也有助于患儿身体恢复,保证充足的蛋白质、维生素和矿物质摄入。
儿童室管膜瘤有哪些早期症状?
儿童室管膜瘤的早期症状因肿瘤位置不同而有所差异。常见症状包括头痛、呕吐、视力下降、步态不稳等。当肿瘤位于脑室系统,导致脑脊液循环受阻时,会引起颅内压增高,出现头痛、呕吐等症状;如果影响到视神经,会导致视力减退;累及小脑时,患儿可能出现平衡失调、步态异常等表现。家长如果发现孩子出现这些异常症状,应及时就医检查。
如何降低儿童室管膜瘤的发病风险?
由于儿童室管膜瘤病因尚未完全明确,目前尚无确切的预防方法。但对于有家族遗传病史的家庭,建议进行基因检测和遗传咨询,了解潜在的发病风险。在日常生活中,减少儿童接触电离辐射和化学有害物质,保持健康的生活方式,如均衡饮食、适量运动、充足睡眠等,有助于增强儿童的免疫力,从一定程度上降低患病风险。




