头痛伴随复视或吞咽困难?这些可能是颅底斜坡区域病变的警示信号。斜坡作为颅底核心骨性结构,一旦发生占位性病变,其类型和生长速度直接影响治疗选择和生存质量。
一、斜坡:颅底的生命中枢
斜坡(Clivus)位于颅底中央,形似坡道:
- 上方承托垂体
- 下方连接颈椎
- 前方毗邻鼻咽部
- 后方紧贴脑干(呼吸心跳中枢)
- 两侧密布颅神经与血管(如基底动脉)
关键特性:
- 位置深在:传统手术难以直达
- 结构精密:内含脑干、神经传导束、核心血管网
- 功能核心:调控生命体征及颅神经功能
《Neurosurgical Review》指出:此处微小病变即可引发严重神经功能障碍。

二、病变类型与生长速度
脊索瘤:隐匿的慢性进展
起源:胚胎脊索残留组织
速度:多数缓慢(低度恶性)
数据:占颅内肿瘤<0.2%(CBTRUS登记数据)
症状:
首发常为持续性复视(压迫动眼/外展神经)
后期出现头痛、吞咽困难、面部麻木
软骨肉瘤:局部侵蚀者
起源:斜坡区软骨细胞(好发岩斜裂)
速度:低级别(I/II级)缓慢,但破坏骨质
症状:
与脊索瘤相似
早期听力下降更具提示性
脑膜瘤:温和的压迫者
起源:脑膜细胞
速度:
良性(WHO I级)生长极慢
非典型性(II/III级)可加速
症状:
进展缓慢:复视、行走不稳
常为影像检查偶然发现
转移瘤:急骤的破坏者
起源:肺癌、乳腺癌等远处转移
速度:数周至数月快速恶化
症状:
突发剧烈头痛、呕吐
急性颅神经麻痹(面瘫/复视)
《Journal of Neuro-Oncology》2023:斜坡转移生存期常以月计
三、精准诊断路径
影像学组合策略
| 检查手段 | 核心价值 | 典型表现 |
| MRI | 肿瘤定位/性质鉴别 | 脊索瘤"蜂窝状"强化 |
| CT | 骨质破坏评估 | 软骨肉瘤钙化灶 |
| PET-CT | 鉴别转移瘤 | 全身肿瘤负荷评估 |
病理活检:确诊金标准
必要性:避免脊索瘤与脑膜瘤的误治
方式:
1. 神经内镜经鼻微创取样
2. 影像引导穿刺
四、治疗策略:速度决定方案
手术干预
适用:有症状/进展性病变
关键点:
入路选择(经鼻内镜/开颅)
神经功能保护优先于全切除
风险:颅神经损伤(面瘫/听力丧失)
放射治疗
适用:术后残留/无法手术者
技术进阶:
质子治疗:精准保护脑干(脊索瘤首选)
立体定向放疗:控制中小肿瘤
药物与支持治疗
化疗:高级别肉瘤或转移瘤
康复核心:
吞咽功能训练
面神经康复治疗
五、预后:速度与性质的博弈
| 病变类型 | 5年生存率 | 核心风险 |
| 脊索瘤 | 60-80% | 局部复发 |
| 低级别软骨肉瘤 | >80% | 骨质破坏 |
| 脑膜瘤(全切) | 接近正常 | 罕见复发 |
| 转移瘤 | <6个月 | 原发癌失控 |
神经功能损伤是影响生存质量的首要因素。
临床决策树
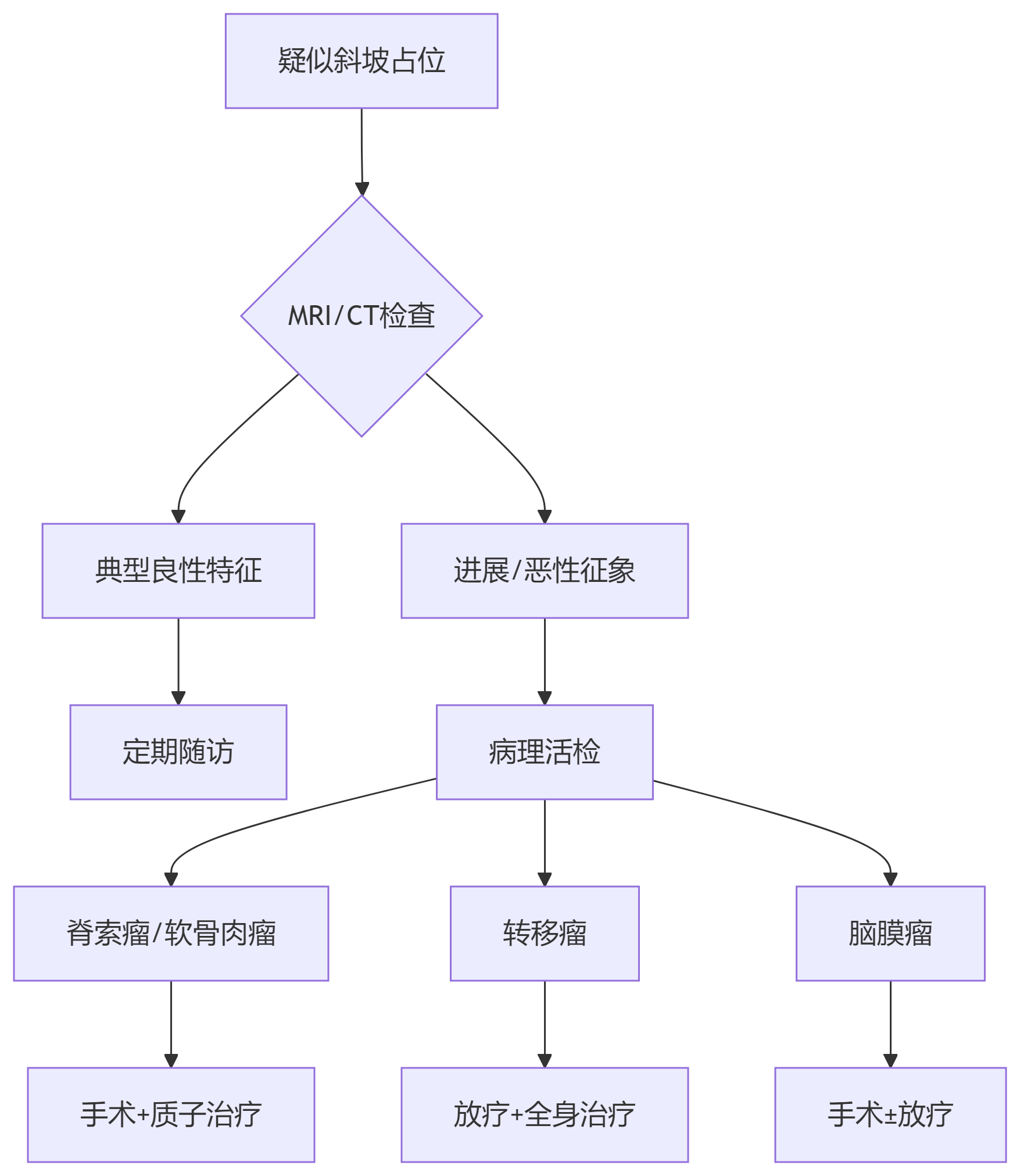
核心提示:
缓慢生长病变:密切监测神经功能
快速进展病变:72小时内启动多学科会诊(MDT)
早期识别生长节奏,是挽救神经功能的关键窗口。




