
在颅内众多肿瘤中,垂体瘤因其良性居多、手术预后良好而常被患者“忽视”其中的风险。然而,当肿瘤突破常规位置,向颅底深处极具挑战性的解剖区域——海绵窦侵袭时,情况便急转直下,治疗策略的选择与手术的实施也带来挑战。
当垂体瘤侵入“手术雷区”-海绵窦
海绵窦,因其内部如海绵状的静脉腔隙结构而得名,是位于大脑深处、蝶鞍两侧的复杂静脉腔隙。它是一个被坚硬的颅底骨骼包裹、内部穿行着决定生命与核心神经功能“生命线”的“立体交通枢纽”。
·颈内动脉:大脑最主要的供血动脉之一,穿行其中,一旦损伤,后果是灾难性的致命大出血。
·动眼神经、滑车神经、外展神经:控制眼球运动的第三、四、六对脑神经,在此经过,损伤将导致复视、眼睑下垂乃至眼球固定。
·三叉神经:负责面部感觉的重要神经,也与之毗邻。
本例患者术前磁共振清晰显示,一个大型垂体瘤不仅向上生长压迫视交叉,更向侧方“攻城略地”,侵犯了右侧海绵窦。这意味着,肿瘤已与上述生死攸关的血管神经紧密交织。
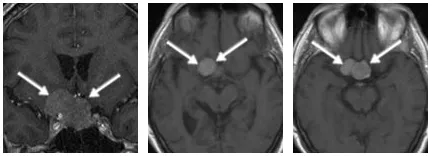
术前MR显示患者存在一个大型垂体肿瘤(箭头所示),该肿瘤向上生长并紧密靠近垂体区域(位于鞍上和鞍旁),侵犯海绵窦。
神经内镜-照亮“手术暗区”的“鹰眼”
面对如此复杂病例,INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S.Schroeder教授(施罗德教授)选择的“武器”是常规的神经内镜下经鼻蝶入路手术。
01
自然的通道,零脑牵拉
手术无需开颅,而是通过人体天然的鼻腔通道,在鼻内镜的指引下,精准抵达蝶窦,进而打开鞍底骨质,直击肿瘤腹地。这一入路完全避免了传统开颅手术对脑组织的牵拉,从根本上杜绝了由此带来的脑损伤风险,患者术后头痛轻、恢复快。
02
内镜视野,无“影”可藏
这是本手术的核心优势所在。传统显微镜是“管状视野”,光线直线传播,存在视野盲区。而带角度的内镜(如30°、45°、70°镜),如同可弯曲的“鹰眼”,能让医生看到显微镜下完全无法观察到的角落。
在本案例中,Schroeder教授利用70°内镜,清晰观察并完整切除了向鞍上(垂体上方)和鞍旁(侧方,即海绵窦方向)侵袭的肿瘤。这些部位在显微镜下是典型的盲区,极易残留肿瘤,而内镜技术使其无处遁形,这是实现肿瘤全切、降低复发率的关键。
03
神经导航护航
在深邃、狭窄的鼻道与颅底结构中,精准定位是安全的前提。Schroeder教授在术中使用了神经导航系统。该系统如同汽车的GPS,将患者的术前影像(MRI)与实时手术器械位置进行融合,在屏幕上实时、三维地显示器械尖端在颅内的精确位置。这使得手术路径的规划精确到毫米级别,能完美避开重要的血管神经,尤其在解剖结构因肿瘤侵犯而变形时,导航系统是医生重要的“指路明灯”,极大地降低了损伤颈内动脉等关键结构的风险。
手术全程精要解析
精准入路:从右侧鼻腔进入,建立工作通道,内镜下磨除蝶窦前壁骨质,暴露鞍底。
安全显露:在神经导航实时指引下,精确打开鞍底骨质,切开硬脑膜,白色、质脆的肿瘤随即暴露。
分块全切:在内镜直视下,使用精细的环钻、吸引器和钳子,分块、仔细地切除肿瘤。内镜的近距离、广角视野,让医生能清晰辨别肿瘤与正常垂体组织、垂体柄、视神经及大脑前动脉的边界,在保护所有正常结构的前提下,切除肿瘤。
探查“禁区”:通过切换不同角度内镜,特别是70°镜,对海绵窦内、鞍上等显微镜盲区的肿瘤进行仔细探查与彻底切除,确保无残留。
严密重建:肿瘤全切后,鞍膈上方的蛛网膜清晰搏动。为防止术后脑嵴液鼻漏这一常见并发症,Schroeder教授采用自体脂肪组织(取自患者腹部)严密封填瘤腔及鞍底开口。这种自体材料兼容性佳,无排异反应。
微创闭合:教授精湛的技术确保了无需用填塞物堵塞鼻腔,患者术后鼻腔通畅,可自然唿吸,极大提升了舒适度。
术后情况:全切、保功能、微创伤
术后复查的MRI给出了令人振奋的结果:肿瘤被完全切除,海绵窦得到解放,周围重要结构完好无损。患者不仅解除了肿瘤压迫的威胁,更保全了所有的神经功能——无新增的复视、无视力下降、垂体功能正常。
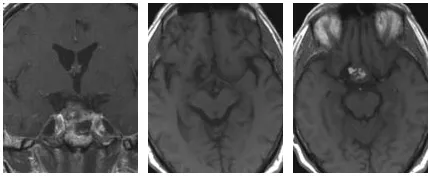
术后MRI结果显示,该患者的肿瘤已完全切除,且使用了脂肪组织进行了封闭处理。
后记
面对复杂的侵袭海绵窦垂体瘤,施罗德教授的理论和临床实践强调个体化治疗。根据患者的具体情况(如肿瘤的大小、位置、类型以及是否分泌激素等),采取不同的治疗方案,避免“一刀切”的治疗方法。他的研究为垂体瘤的治疗提供了更加精确的手术策略,并且通过结合现代技术(如内镜、微创手术和神经监测)提高了手术成功率和患者的生活质量。




