16岁女孩罹患较大侵袭性垂体瘤
压迫眼动脉、视神经等重要部位
视力下降、药石无灵
“良性”肿瘤为何如此严重?
内镜手术切除病变后,视力好转!
然8年后,病魔再次来袭
肿瘤复发,视力渐渐丧失。
再次手术还能够顺利无虞,
恢复视力吗?
什么是侵袭性垂体瘤?
垂体瘤(pituitary adenoma,PA)是较常见的颅内良性肿瘤之一,发病率约占颅内肿瘤的15%。多数这些肿瘤是良性的,生长缓慢;或是临床上不明显,或是很容易通过标准治疗(手术、根据瘤种的常规药物治疗,在某些情况下还可以进行放射治疗)进行治疗。然而有25-55%的垂体腺瘤生物学行为上呈现出类恶性肿瘤的侵袭特征(如侵犯海绵窦、蝶窦或骨质等),这类垂体腺瘤被称为侵袭性垂体瘤。临床研究发现部分Knosp分级为3或4级的垂体瘤表现出侵袭性的特点。肿瘤生长常侵犯邻近的组织,如硬膜、颅底骨质、包裹颈内动脉、压迫视神经等;侵袭性垂体瘤手术全切率低,放射治疗和药物治疗效果不佳,肿瘤易复发,是目前临床治疗上较为困难的神经外科疾病之一。本次故事的主人公就是这样一位经历过手术,8年后又复发的难治性垂体泌乳素瘤的患者。
表1,垂体腺瘤改良Knosp分级
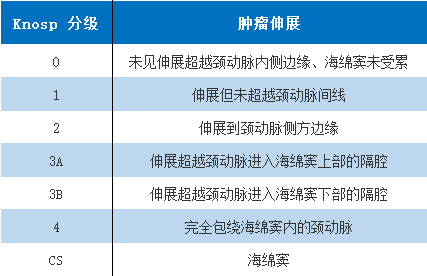
表2,进袭性垂体腺瘤的影像标志


16岁女孩视力下降,检查竟是较大垂体瘤!
16岁的小葵,是一名高中生,聪明、美丽、向往远方,在这个在这个充满憧憬的年纪里,她过着让人羡慕不已的生活。
可是小葵的国际突然变模糊了,看不清书本、看不清同学的面容……小葵发现自己好像“近视”了,对于这个青春期的孩子来说,这很常见。小葵准备放假的时候去医院检查、配眼镜。可是等不到暑假,小葵的右眼视力越发严重,眼科检查右眼视力只有0.1。什么概念呢?视力只有0.1说明眼睛视力差,只能看到视力表一行较大的。不仅如此,无法缓解的头痛、月经不调也困扰着她。这哪里像一个年轻健康的青春期女孩子!
咨询到神经外科后,经过核磁共振检查后,真相大白!小葵脑子里长了一个垂体泌乳素瘤(图1)!自己的改变都是因为这个讨厌的肿瘤,而且较大。泌乳素瘤为何会导致视力下降呢?主要是肿瘤已经压迫到视神经。而且随着肿瘤的持续增长,小葵很可能远远失去视力,未来一片漆黑……
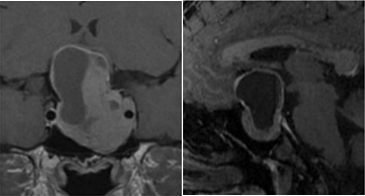
图1:初始病灶
药物治疗失败,一次手术解一时之患
从临床角度来看,与其他垂体肿瘤相比,泌乳素瘤作为一线治疗,单独药物治疗效果良好。一开始治疗,小葵选择了药物,每日服用卡麦角林。注意,尽管在卡麦角林治疗作用下,肿瘤体积没有明显变化,药物治疗宣告失败。
小葵赶紧咨询手术,并行了内镜下鼻内窥镜切除术,手术切除肿瘤,大脑组织压迫得以缓解,部分视力得到好转。不幸的是术后因为有肿瘤的残留,医生建议小葵行伽马刀治疗,伽玛刀医生认为小葵行的肿瘤残余压迫视神经不适合伽马刀治疗,随时面临复发的风险。
8年逃不过复发“魔咒”,突发中风、继发空蝶鞍综合征
8年后,小葵出现渐进性视力丧失、上睑下垂,且突发中风住院,检查发现肿瘤复发,再次进行了手术。然而这次手术还是出现残留。4个月后,患者因视力持续受损而转至神经外科。MRI显示肿瘤残余,继发性空蝶鞍综合征伴有鞍区前交通动脉复合体的下移位(图2)。继发性空蝶鞍综合征伴系因鞍隔缺损或垂体萎缩,蛛网膜下腔在脑脊液压力冲击下突入鞍内,致蝶鞍扩大,垂体受压而产生的一系列临床表现,如蝶鞍扩大,视力减退、视野缺损等表现。

图:眼动脉冲突及视神经引起眼内、脑内角高信号
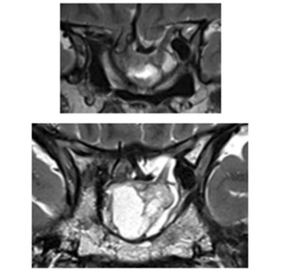

图:影像显示一开始肿瘤切除8年后复发
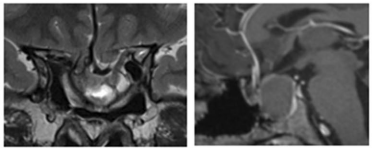

图2:术前MRI显示二次手术后肿瘤残余、患者出现继发性空蝶鞍综合征的影像学特征
继发性空蝶鞍综合征是个问题……
医生说,除了肿瘤残余的问题,继发性空蝶鞍综合征也是一个相对复杂的疾病,其引起的垂体功能低下和视力下降是长期慢性的过程。在此过程中,垂体、视交叉受压变细、变薄、向后下方移位;供血的细小血管也会牵拉延长变细。关于空蝶鞍综合征的手术技巧报道较少,现有文献报道中,空蝶鞍综合征术后发生并发症机率较高。由于视神经通路和交叉被肿瘤拉伸的时间较长,并伴有粘连,可能导致病变切除后裂开的鞍膈肌和交叉向下移位。因此,由于术后瘢痕组织的发育而引起的回缩可逐渐增加牵拉的程度,这也解释了术后数月或数年内经常发生的延迟视力损害。
开颅手术、经鼻手术、硬膜外复位、硬膜下复位,治疗方式繁多。如复位速度过快,程度过多,可能出现视交叉快速移位,小血管撕裂,造成视力快速下降等不可逆的严重并发症(文献报道可出现颅内出血、视力快速下降)。小葵进入了进退两难的境地,接下来的治疗之路何去何从?如果不能手术,症状将进一步加重,将来的生活没有保障,一辈子都将在和病魔做斗争。如果手术可能面临着严重并发症风险。
小葵深知这种疾病的危害,而自己的病情又是这么复杂,总归要想尽办法给自己多一次机会。通过查阅论文、书籍……,最终得知在这类手术领域,国际上有一位颅底手术教授有着多种独到的治疗优势,他即是当前WFNS颅底手术委员会主席Sebastien Froelich教授,同时也是国际神经外科医生集团INC世界神经外科顾问团的成员。在国际神经内镜手术领域,他是数一数二的引领开拓者,更高效率的“筷子手法”就是他发明的。小葵找到了教授,这里,会不会给她带来转机呢?
黑暗中的“希望亮光”
Froelich教授术后1年右侧视力从0.03好转到1.0
“一步是神经内镜下经鼻入路,进行视交叉固定术(chiasmapexy)。然后二步需要切除残余肿瘤,并重建鞍底。防止肿瘤复发的同时,缓解目前的症状。”到了Lariboisiere医院,Froelich教授耐心解释了他的治疗方案。
手术过程:
由于视神经的脑池段和视神经管段之间有明显的扭结,所以先行经鼻内镜视交叉固定术(图3)。钻孔视神经管近端部分。然后切除残余肿瘤。使用硬脑膜替代胶原补片闭合脑脊液漏。通过横膈膜的一个薄薄的残余物,透明地观察到有视神经的蛛网膜池,并使用鞍内腹部脂肪轻轻向上移动。使用鼻中隔骨和钛网重建鞍底。
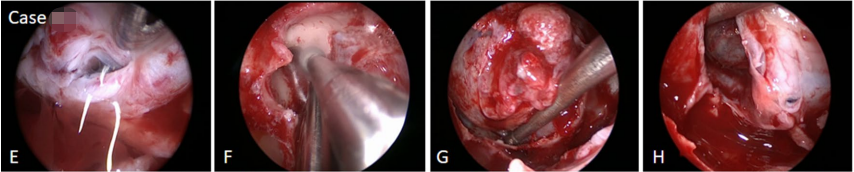

图3:(e,f,g,h)显示前交通动脉复状体的鞍内疝(e),右侧视神经管钻孔(f),硬膜外剥离鞍内内容物(g),然后硬膜内开口切除肿瘤(h)。
术后一年,MRI显示继发性空蝶鞍综合征矫正后填充脂肪仍在(图4)。术后左侧视野好转,视力稳定在3/10(0.3),右侧视力从0.3/10(0.03)好转到10/10(1.0)。
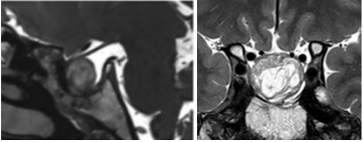

图4:术后一年MRI
主刀医生:国际经鼻神经内镜技术的先行者、筷子技术提出者:Sebastien Froelich教授
Sebastien Froelich教授是国际神经外科年轻一代杰出、具天赋的教授,是声明享誉世界的神经内镜手术专家,更是一个使用内镜手术仪器如“筷子”般熟练的天纵之才。他早年专注于神经内镜鼻内解剖学,在医学博士期间就曾多次获得大学颅底研究奖学金,是法国巴黎Lariboisiere大学较为杰出的年轻医学博士代表之一,如今还任职Lariboisiere大学医院神经外科教授兼主席。
Sebastien Froelich教授擅长神经内镜鼻内入路的颅底肿瘤切除,针对垂体瘤、脊索瘤、复杂脑肿瘤等采取神经内镜下微创手术,其高超的内镜下手法和显微外科技巧深刻印证了“天赋”的定义。由于其在颅底肿瘤手术及神经内镜手术中的贡献,他还受邀成为50多家医学院的课程主任和讲师,此外,他以作者或合著者身份在学术杂志及书籍上发表了60多篇文章。近几年,Froelich教授在国内外广泛开展海绵窦解剖学、神经内镜治疗脊索瘤、颅颈交界处的手术方法等重要讲座,供医学学者共同研究学习,在国内医生圈具有的声望。




