颅咽管瘤是最具挑战性的脑肿瘤之一,鉴于其少见性和复杂性,只能由经验丰富的外科医生在综合颅底中心进行治疗。它们起源于颅底中央的垂体柄,可能涉及关键结构,如大脑的下丘脑、视觉通路和深部脑血管。
长期以来,颅咽管瘤被认为是良性的,现在被归类为低度恶性肿瘤,缩短了预期寿命。经验丰富的多学科团队(神经外科、耳鼻喉科、内分泌科、眼科、放射治疗)对于儿童和成人患者的最佳治疗至关重要。事实上,短期和长期结果与手术团队的知识直接相关。
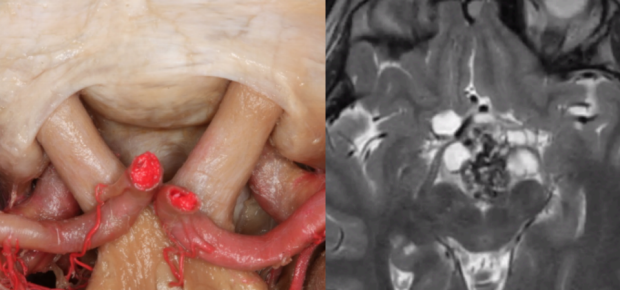
在过去的十年中,内视镜鼻内入路已经成为大多数颅咽管瘤的理想手术方式。
颅咽管瘤的主要治疗是手术切除,目的是完全切除肿瘤,以较大限度地提高手术治疗的机会。
如果可能的话,这对于应该避免辐射的儿童来说是特别理想的。在某些情况下,更有限的手术切除可能更有利于保护垂体的功能,但在许多情况下,垂体的功能已经受到肿瘤生长的损害,或将随着肿瘤的发展而恶化。类似地,也有这样的情况,肿瘤粘附于视觉通路、下丘脑或深部脑血管;在这些情况下,外科医生的知识是保留这些结构的关键,同时留下较小可能的肿瘤残留。
手术的主要风险是垂体激素分泌的减少。这种风险在侵犯漏斗结节区域的大肿瘤中较高,在垂体柄附近的小肿瘤中较低。幸运的是,目前的激素替代疗法,垂体神经内分泌专家的监督下,合适,可以让患者拥有健康的生活。
手术的二个较常见的风险是脑脊液(CSF)漏,根据我们的经验,少于5%的患者会发生脑脊液漏,并且需要进行二次手术来修复该漏。前沿的重建技术与我们的耳鼻喉科团队一起使用局部鼻粘膜瓣对预防和/或治疗脑脊液漏合适。耳鼻喉科团队的知识对于较大限度地减少对鼻腔结构的损伤并加快其恢复至关重要。
手术对周围脑结构的风险,导致视力丧失、下丘脑损伤或中风,与手术团队的技能和经验直接相关。
即使有较好的外科治疗,一些肿瘤也不能完全切除或在数年后再生。在不完全切除或复发的颅咽管瘤病例中,放射治疗是必要的。诸如射波刀立体定向放射外科手术的新放射技术允许聚焦在肿瘤上的放射的高度精确的传递,以便限制对周围脑结构的损伤。鉴于EEA的优越性,经颅入路很少用于我们中心的颅咽管瘤,但仍应用于超出EEA解剖限制的某些病例。手术后复发的肿瘤囊肿可能需要通过植入(Ommaya)储器引流或灌注放射性同位素。




