脑干出血有多恐怖?
你可能还不知道,
5ml可能就会致命!
得了中脑海绵状血管瘤、曾经遭遇3次脑干出血的创业狂魔Kevin就差点“中招”,幸运的是,一台手术拆除了他脑内的“不定时炸弹”,他很快奇迹般恢复!如今的他事业如日中天,更感恩当时的这次让他“绝地重生”的高难度手术!
这是INC国际神经外科顾问团成员教授、国际神经外科联合会WFNS教育委员会主席、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授众多成功手术治疗的一例患者,该治疗案例巴教授还发表脑干海绵状血管瘤手术系列研究论论文《Microsurgical management of midbrain cavernous malformations: does lesion depth influence the outcome?》中。
事业高,病魔降临
40岁的电脑工程师Kevin已经是一家互联网公司的老板,今天的都来之不易。创业初期,熬夜编程到凌晨三四点是家常便饭,为了保障速度和准确性,每天的工作总是废寝忘食。过度的劳累让Kevin看起来,一点都不像20出头的年轻人。但就是靠着一帮工程师敢打敢拼的闯劲儿,Kevin和朋友挣到了人生的一桶金。这时候,他刚刚27岁。
每天工作24小时,甚至有时候连续几天几夜不休息,因为太忙,只能靠不睡觉挤出时间。10年后,曾今的小公司已经成长为行业内企业,彼时的Kevin也走上了人生小高。
在一次连续4天不合眼的工作后,Kevin昏倒在了机场。检查出来竟是基底神经节、小脑和中脑多发海绵状血管瘤,这是他的一开始脑干出血,幸运的是没有神经功能障碍。但是医生的解释让他害怕,中脑脑干是人体的“司令部”,稍有差池患者都有可能,呼吸心跳全停、意识丧失、四肢瘫痪等等,因此手术需做到万无一失,对医生的要求也较为苛刻,因为手术可能直接下不了手术台或出不了ICU,加上他目前只出过一次血,因此建议保守治疗。
他自己也搜索了许多资料,37岁正是一个男性敢闯敢拼的年纪,公司正处于上升期,太多事情等着他去处理,这一次他选择了保守治疗。
为斩草除根,决定赴德手术
然而在一次随访中,检查发现再次轻度出血,这一次依然无症状。间隔两年多的出血,他本以为这个“炸弹”会一直静默。接下来的日子该怎么过?是疯狂享受,挥霍自己全部的积蓄;还是放弃工作,用心治病?Kevin开始了新的人生思考。十年之路,钱,房子,名声,只要一场病痛就会瞬间失去全部。Kevin决定治疗,在医生好友的下,远赴德国,寻求巴特朗菲教授手术。入院前3周再次出血,这一次出血直接击溃他,左侧偏瘫、感觉减退,右侧六、七神经麻痹,意识昏迷。手术需进行了,在一帮亲朋好友的帮助下,从美国紧急医疗转运,飞往德国。
一场手术,奇迹般康复
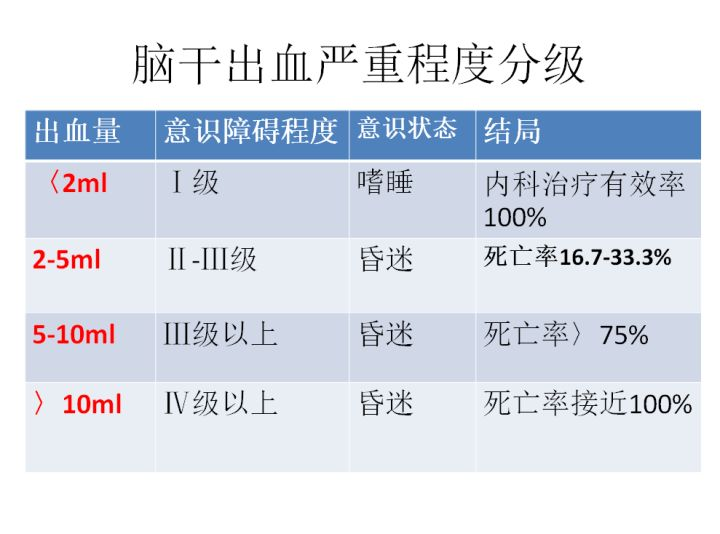
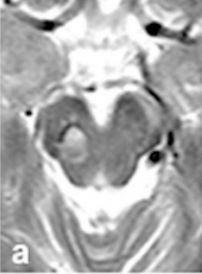
抵达德国的二天即入院检查,术前轴位(b)和矢状位(c)MRI显示22mm中脑海绵状血管瘤出血,并向尾侧延伸。
图a:术前6个月MRI显示轻度出血
图b和c:显示22mm出血性中脑海绵状血管瘤,向尾侧延伸
术中情况
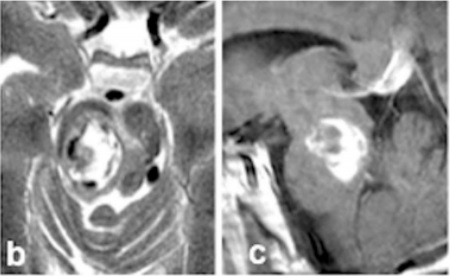
术中,四脑神经水平被盖表面突出(箭头,d)。患者采用仰卧位(e)进行手术。在手术过程中,使用运动、感觉和脑干听觉诱发电位监测。
图d:四脑神经水平被盖表面突出(箭头)
图e:患者采用仰卧位进行手术
术后情况
术后48小时内进行了对照MRI检查。术后轴位(f)和矢状位(g) MRI以及术中照片(h)证实中脑海绵状血管瘤完全切除。患者术后恢复迅速。
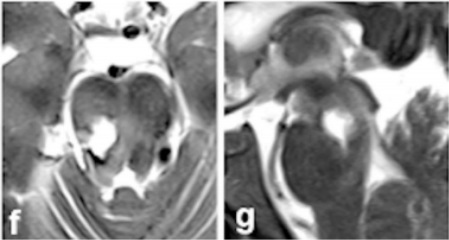
图:术后轴位(f)和矢状位(g) MRI术中照片
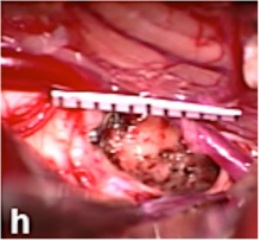
图h:术中照片证实中脑海绵状血管瘤完全切除
术后随访
6个月后随访,神经功能正常,无长期性神经功能缺损。一台手术让Kevin奇迹般的康复了,仅仅休养了几个月,便再次投入工作。公司即将上市,Kevin感触颇多,一个人较大的敌人就是他自己,只有战胜自己才可能战胜。Kevin在二次出血后曾说,如果你拥有的在一瞬间可能会全部消失掉,你就明白了不该浪费时间、不该消耗生命。其实,无论对于创业还是生命,这其中的共通点:渴望、投入、热爱和不服输。
中脑海绵状血管瘤手术难在哪儿?
脑海绵状血管瘤是指由众多薄壁血管组成的海绵状异常血管团,体表体外均有发生。当这种良性病变位于脑干时,就如同人的呼吸、心跳中枢上的定时炸弹——可反复血管破裂、诱发脑干出血,导致脸歪、站不了、看不清、喝不了水、饭难下咽等,较可怕的是可能一不小心就远远的昏迷过去再也难以醒来,而这“炸弹爆炸、脑干出血”什么时候会出现是不可评估的、难防的,且出血间隔期会越来越短,每出血一次,症状往往呈进行性加重,神经系统症状的恢复可能性较低,危险性越来越高。当如拇指头大的脑干出血量达10ml时死亡率近乎教授。
Kevin的海绵状血管瘤正生长在脑干中脑部位,这处于脑干上端,介于脑桥和间脑之间,是脑的六个部分中较小和较少分化的部分。人的中脑长度约仅15~20mm。中脑是视觉以及听觉的反射中枢。全部大脑皮层与脊髓间的上行及下行神经通路都经过中脑,同时,中脑通过白质与其他中枢神经系统的分部相联系,中脑的病变治疗难度大,难以手术,手术风险较大。但中脑海绵状血管瘤与中脑胶质瘤不同,其是良性病变,并且与正常脑组织有相对的界限。尽管手术难度很大,如选择适合的手术入路并结合高超的显微神经外科手术技巧是可以全切肿瘤并获得良好疗效的。
手术适应症及手术时机的选择
脑干海绵状血管瘤一次出血率仅为0.6%-1.1%,而再次出血率则可高达30%-60%;而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。因此,脑干海绵状血管瘤的自然病史提示及时正确的处理以防止再出血较为关键,而及时的手术治疗对好转患者预后具有重要作用。INC国际神经外科顾问团成员、德国巴特朗菲教授综合231例手术经验,对脑干海绵状血管瘤手术治疗要点总结如下:
1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的;
4、有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是较好的手术入路选择;
5、大于90%的患者愈后很好;
6、再发出血的患者应该再次手术。
中脑占位手术解析
脑干长期被视为“手术禁区”,即使显微神经外科技术、术中辅助技术发展及脑干安,全区的发现,直到如今依然有少数术者有较多成功的手术报导。
选择较佳手术入路是中脑手术关键
小小的中脑位处大脑深处,手术入路的选择对中脑病变手术仍至关重要。临床常见脑干病变术后发生严重的并发症,有些是可以通过改进手术入路而避免并且达到较好的肿瘤切除效果。合理的选择个体化手术入路治疗脑干病变至关重要,这就需要术者对脑干的解剖基础、肿瘤生长特点有深入了解以及拥有丰富的各种手术入路成功经验。
中脑手术入路顺利区
1、中脑前区
中脑前区的病变可以经大脑脚局部的区域切除,内侧以三叉神经为界,外侧以皮质脊髓束为界,这样可以避免皮质脊髓束和红核的损伤。脚间池内手术操作切入点的上界为大脑后动脉,下界为小脑上动脉。
2、中脑外侧沟
中脑外侧沟自内侧膝状体向下至中脑桥脑沟走形,上方有大脑后动脉的 P2 段跨过,中间部有脉络膜后内侧动脉跨过,下部有小脑上动脉的小脑中脑段、滑车神经、天幕缘跨过。该部位的手术顺利区位于黑质的前外侧,内侧丘系的后侧。从红核至黑质走形的动眼神经为该区的前内侧界。
3、丘间区
上丘和下丘之间的区域由于分布有很少的神经纤维束,因此可以选择该区作为手术的切入点。
案例总结
巴特朗菲教授指出,对于患有临床相关或反复出血,神经系统症状加重的患者,或患有海绵状畸形(CMs)且具有引起神经功能缺损的个体,无论病变是否到达中脑表面均已成立手术指征。使用手术方法来暴露血管畸形病变,原则上,选择的手术方法应允许通过距中脑表面的较短距离实现较佳病变的暴露。与此同时,还根据该区域的个体血管解剖结构相应地调整了手术方法。
反复出血是造成脑干以及脊髓等海绵状血管瘤患者伤残和死亡的重要原因,部分切除的病例再出血可能性较大,可引起灾难性的神经功能缺失,因此,完整切除病灶进行全切手术是防止再出血的根本方法,也是患者获得治愈的根本方法。以上案例中的患者就是一次两次出血不手术导致三次严重出血,目前的他已回归了正常生活和工作。
近年来,随着神经影像学的进步,神经导航、神经电生理监测的应用以及显微神经外科技术的进步。全切手术效果也明显提高。技术高超的神经外科手术团队、正确选择手术适应证、个体化设计的手术入路,术中行神经电生理监测和神经导航辅助手术,有助于提高肿瘤全切除率,也可为获得更佳的疗效提供重要确定。
参考资料:Helmut Bertalanffy.Microsurgical management of midbrain cavernous malformations: does lesion depth influence the outcome?




