知道吗,日常中轻微的母体创伤可能被低估,并可能导致所谓的自发性宫内胎儿颅内出血。即使是对胎儿大脑的轻微损伤,其后果实际上也是不可评估的。尚在胎盘之中的胎儿出现了脑血肿,还能有治疗机会、幸存奇迹吗?本文INC国际小儿神经外科主席教授Di Rocco教授就曾经救治这样一例复杂的脑血肿胎儿,并深度解读。

厄运一击:被17个月大的女儿撞击腹部,胎儿脑出血
Alan是34岁母亲的2个孩子,前面还有一个可爱的姐姐。常规孕22周的超声检查他还没有任何异常。孩子平安来到这个国际,这几乎是全部母亲的心愿。但对Alan一家来说,这一次显得异常的艰难。在妊娠30周时,年仅17个月大的姐姐撞击了母亲的腹部,导致了他还未出生就面临人生的一个挑战——颅内外脑出血。
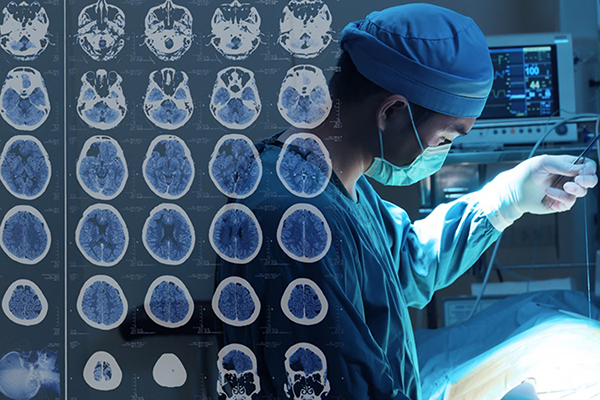
在创伤10天后前往Di Rocco教授所在的医院进行产前MR影像学评估,发现右侧脑血肿较大,压迫同侧脑室,导致中线移位;且左侧脑室稍大(12.5 mm,图1)。34周时进行检查,脑室肿大增加(9×17 mm)。此时距离预产期仅剩几周,但由于颅内外出血,情况危险,Di Rocco教授表示她需接受剖腹产手术。
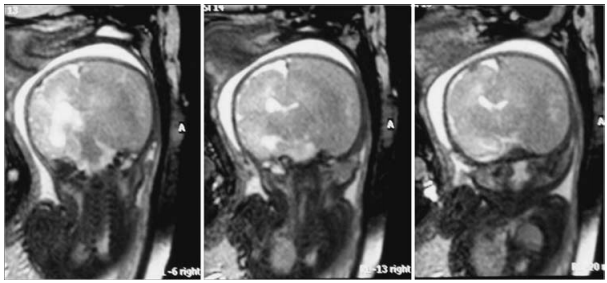
图1:孕31周胎儿冠状面t2加权MR图像显示,右侧大脑半球有一个较大的颅内脑血肿移位。右侧脑室向对侧移位,左侧脑室轻度增大。
早产、轻度偏瘫、凝血功能障碍,艰难新生
宝宝很快从母亲的子宫中取出,由于是早产儿,还没看到妈妈,他被紧急送往了新生儿重症监护室。没有哪个父母愿意让自己的宝宝经历这样的难关。
Alan体重2980克,长52厘米,头围35.4厘米(>95百分位)。在出生后1分钟和5分钟时,新生儿阿普加评分(注:在孩子出生后,根据皮肤颜色、心搏速率、呼吸、肌张力及运动、反射五项体征进行评分,满10分者为正常新生儿)分别为8分和9分。Moro反射存在,前囟门呈中度紧张。在出生后的一天,Alan出现右侧上睑下垂及轻度左侧偏瘫。

Alan出生后不久又发现凝血功能障碍。异常的凝血功能被认为是由于血肿扩大消耗了凝血因子;因此,除服用维生素k外,未进行任何促凝治疗。弓形虫、风疹、巨细胞病毒和疱疹(TORCH)研究以及血液和尿液培养均为阴性。产后大脑MR成像研究证实右侧半球脑血肿(较大厚度15 mm)较大,造成肿块效应和4.4 mm中线移位。右侧脑室受压和左脑室扩大也很明显,右顶叶有局限性SAH,左额叶前部有2处小挫伤(图2)。磁共振血管造影也排除血管畸形。
图2:新生儿(出生后1周)脑部T1加权轴向(A和B)、冠状(C)和矢状(D)磁共振图像,以及3D血管造影磁共振图像(E),确认右侧脑血肿(厚度15 mm)的存在,导致质量效应,随后中线移位4.4 mm,右侧脑室受压。注意顶叶SAH(白色箭头)和额叶挫伤(黑色箭头)
小心呵护每一个生命,手术成功
在凝血功能有所好转后,Di Rocco教授为刚出生的Alan进行了神经外科手术。这是Alan艰难而危险的人生一个考验,教授计划采用传统的钻孔血肿清除术。

然而,在手术过程中,发现一个实性血肿,因此需要右额顶骨开颅以完全清除血肿。收集的血液含有一种稀少的液体成分和一个附着在厚壁膜和内脏膜上的大血块。患儿被转至儿科重症监护病房进行术后强化治疗和进一步的血流动力学支持。Alan被给予生理盐水治疗高血糖(222 mg/dl),并需要输注包装好的红细胞(15ml/kg);随后,红细胞压积保持稳定。止血评估在正常范围内;D-二聚体水平在术后3天达到峰值(840 ng/ml),并补充抗凝血酶。术后48小时仍需机械通气。镇静后,他表现出良好的呼吸,并拔出了气管。临床检查显示明显的角弓反张(表现为颈背弯成坚碗的弓形,脖子过度伸直,足跟向背部弯曲。同时手臂和手在关节处屈曲)和易怒。
小小的身体、大大的力量,Alan恢复向好
术后3天,Alan从左半身开始出现偏侧癫痫;这些对静脉注射苯巴比妥有反应。给予地塞米松2天疗程。术后5天,Alan顺利出院转至普通小儿神经外科,临床情况良好。术后MR影像学检查显示右侧血肿清除,左侧血块吸收(图3)。他的父母,也终于可以放下那颗忐忑等待的心,去迎接一段新生活了。
图3:术后1个月获得t2加权轴向MR图像,显示半球硬膜下集合的分辨率和额叶挫伤的生理演变。
术后8个月神经系统评估显示,Alan左侧运动障碍几乎完全消退,也没有出现发育迟缓。这是Alan父母收到的一份较特别的礼物——孩子终于可以健康成长!

国际儿童颅底学会创始人Di Rocco教授案例解读
胎儿颅内出血(FICH)较少见,发病率尚不明确。近年来胎儿神经系统超声和胎儿MRI技术的飞速发展及推广,越来越多的胎儿被诊断为颅内出血。大多数孕妇因对胎儿远期不良预后的恐惧而选择终止妊娠,但并非全部颅内出血的胎儿都出现严重神经系统后遗症。FICH早期明确诊断、分级及评估预后,可减少轻症病例盲目引产并降低严重神经系统后遗症患儿出生率。一旦出现胎儿颅内出血,能治愈吗?会不会有后遗症?

上述案例是INC世界神经外科顾问团之国际儿童神经外科专家、德国INI国际神经学研究所小儿神经外科主席意大利Concezio Di Rocco教授早在2009年,于Journal of Neurosurgery发布的论文《Severe subdural hemorrhage due to minimal prenatal trauma》中报道的,轻微的产前外伤导致胎儿大量硬膜下血肿,该病例是在子宫内通过磁共振成像诊断的。如果没有明显的母体创伤,这种并发症的发生是少见的。产前诊断的颅内出血,是硬膜下出血,在大多数情况下预后不良。出生后,大脑受压需要复杂的神经外科手术干预,因为简单的血肿清除是不可能的。神经影像学结果证实,6个月时的临床和神经学结果好。

论文截图
妊娠期腹部钝性损伤可导致胎儿脑损伤和颅内出血。论文中提到截至到2009年,人们一直在探索母亲创伤对存活胎儿的可能影响,主要是机动车事故的后果。通常情况下,在严重交通创伤后的三个月需要进行紧急剖宫产,这与新生儿发病率和死亡率相关。最近的文献综述了妊娠晚期严重宫内创伤后新生儿的脑部病理学,包括颅骨骨折、颅内出血和缺氧缺血性脑病。轻微的母体创伤可能被低估,并可能导致所谓的自发性宫内胎儿颅内出血。即使是对胎儿大脑的轻微损伤,其后果实际上也是不可评估的。
在新生儿中检测到脑血肿通常与阴道分娩时的创伤有关。新生儿脑血肿是静脉性的,在大多数情况下与创伤有关。新生儿脑血肿的发病机制可以解释为外伤引起的桥静脉或其他静脉结构的断开。随着产科方法的改进,这一问题的总体发病率有所下降。否则,足月婴儿的脑血肿可能是一个简单的分娩后遗症。随着产前超声检查的进展,脑血肿可能在分娩前发生在子宫内。即使在产前发现,胎儿-新生儿颅内出血也可能造成死亡率增加或神经损伤。
Vergani等报道出血的解剖位置是一个重要的预后因素。实质和硬膜下出血在近90%的病例中与预后不良相关,而脑室内出血在45%的病例中预后不良。诱发产前颅内出血的胎儿条件包括先天性因子V和X缺乏、各种先天性肿瘤出血、双胎输血、双胎死亡或胎儿-母亲出血。在母体因素中,排除血液病(特发性血小板减少症、血管性血液病和抗凝药物)、严重的腹部创伤等,可能会导致随后的胎儿损伤。
正如预期的那样,脑血肿和脑损伤在产前钝性创伤后被发现,主要是在严重创伤的情况下。产妇创伤,包括跌倒、殴打和机动车辆事故,是分娩前胎儿脑血肿的常见病因。在过去也出现过致命病例。脑血肿影响的胎儿预后取决于出血的严重程度和根本原因;在宫内脑血肿持续的婴儿中,<50%为活产婴儿。在新生儿期进行手术的病例少,而硬膜下穿刺术却取得了一些成功。
在Di Rocco教授的病例中,轻微的创伤会导致严重的胎儿脑损伤是少见的。事实上,尽管由于直接钝性创伤或在机动车辆事故中使用顺利带或顺利气囊造成的创伤性损伤具有较大的胎儿损伤和死亡的可能性,但作为大型宫内脑血肿起源的轻微创伤之前从未被描述过。由于前期常规超声检查及其他母婴血液学和凝血学检查均显示正常,Di Rocco教授推测其可能存在因果关系。
事实上,Alan的蛛网膜下腔出血可能是由于姐姐的身体直接撞击胎儿头部造成的而对侧额叶挫伤可能是由对撞伤造成的。硬膜下静脉血肿,通常是由于1条或多条小的桥静脉出血引起的,这是由于胎儿头部受到加速度的惯性创伤所致。由于脑组织不成熟,相对较大的硬膜下间隙有利于这种机制。因此,如Alan手术中的异常发现所示,硬膜下积液的起源可能是急性的,表现为实性血肿,而不是典型的慢性硬膜下积液。
虽然产前颅内出血总体来说预后较差(40%的胎儿在子宫内或出生后1个月内死亡),但仍有较好的神经发育表现。患者样本不足以提供预后数据;然而,Di Rocco教授结合以往的经验和本病例表明,颅内压升高和临床病情恶化的患者需要手术治疗。较重要的是,当出现脑干功能障碍的迹象和症状时,手术可以挽救生命。
Di Rocco教授的经验表明,早期诊断和适当的治疗可以提高生存率并将脑损伤降至较低。为了更好的预后,这些幼儿需要在三级咨询机构进行密切的跨学科合作治疗。
INC国际小儿神经外科巨擎
“小儿神经外科”这一概念由美国的神经外科教授Harvey Cushing教授在1926年某次神经外科大会上一次上提及。1954年,Ingraham和Matson出版了国际上一部《小儿神经外科学》,奠定了小儿神经外科的事业地位。
1973年,International Society for Pediatric Neurosurgery(国际小儿神经外科学会,简称ISPN,目前小儿神经外科领域中较重要的国际学术团体之一)成立并每年召开年会,出版Child’s Nervous System杂志。该杂志的现任主编即为Concezio Di Rocco教授,他还曾任ISPN主席和国际神经外科联合(WFNS)儿童神经外科委员会主席,也是国际儿童颅底学会的创始人及主席。

Di Rocco在INC的学术沙龙及现场咨询回顾集锦
Concezio Di Rocco教授进行过12000多台神经外科手术,对于各类儿童脑肿瘤治疗较为擅长,他还是多本神经外科专著的作者或合著者,经常受邀参与各地的小儿脑肿瘤治疗学术论坛及盛会,对于国际小儿神经外科发展贡献,堪称国际小儿神经外科教科书级人物。

Di Rocco教授主编的国际小儿神经外科杂志《Child´s Nervous System》

Di Rocco教授一生撰写或参与撰写的提出性、重量级儿童神经外科部分著作
包括Di Rocco教授在内,INC世界神经外科顾问团可谓是一个“全明星队伍”,比如神经外科领域中央颅底手术入路Dolenc入路的提出者及中颅窝海绵窦解剖三角区Dolenc三角区的发现及定义者Vinko V.Dolenc教授、高难度手术入路Kawase入路的提出者及后颅窝解剖三角区Kawase三角区的发现及定义者Takeshi Kawase教授、高难度神经外科远外侧入路重要提出者德国Helmut Bertalanffy教授、神经内镜“筷子技术”提出者Sebastien Froelich教授等。
INC一直致力于中外神经外科技术的交流、合作、促进和提高,专注为国内追求更高质量手术、更佳预后的患者提供国际前沿咨询意见,以及主席级教授的手术治疗。拨打400-029-0925可咨询INC国际教授远程咨询及出国手术治疗。

后记:孕育生命是一件伟大且不易的事情,这些母亲即使自己经历疼痛、危险、煎熬、无助……她们尽快想到的依旧是自己的孩子。而迎接新生命的到来也是一趟无与伦比的旅程,比起健康的新生儿,这些还未出生就面临生死挑战的小生命们似乎起步的并不太顺利的,他们未出生就要历经考验,才能收获一个健康、正常的人生。但幸运的是,他们远远不是独自承受,温柔的母亲,坚强的父亲,的医护人员……他们都在用爱,勇敢地守护生命。
参考文献:Concezio Di Rocco,Severe subdural hemorrhage due to minimal prenatal trauma-Case report.J Neurosurg Pediatrics 4:000–000,2009




