人到中年却突发“颅内双面危机”:
- 右颈动脉"堵车"——颅内右侧颈内动脉重度狭窄导致脑缺血。
- 左脑动脉瘤"炸弹"——左侧P1-P2段10×12mm梭形动脉瘤是个“未爆弹”。
颈动脉狭窄遇上PCA动脉瘤,55岁的他命悬一线!看INC国际脑血管大咖川岛明次教授如何用搭桥术让血管重新通畅。
55岁 男性 梭形动脉瘤
55岁男性患者,因短暂性脑缺血发作(TIA)及认知功能障碍就诊。
影像学检查显示右侧颈内动脉重度狭窄,同时左侧大脑后动脉(PCA)P1-P2交界处存在一大小为10×12 mm的梭形动脉瘤。
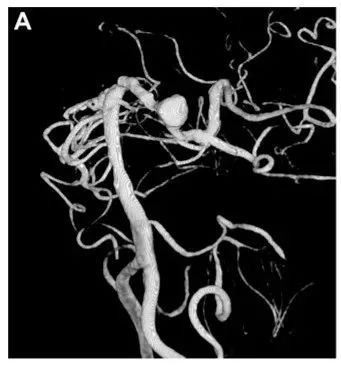
术前 3D-DSA 显示位于左侧 P1-P2 交界处动脉瘤。
为预防右侧血流动力学障碍,INC国际脑血管搭桥手术大咖川岛明次教授为这位患者先进行了右侧颞浅动脉-大脑中动脉(STA-MCA)搭桥术,以改善脑灌注。
术后10个月,鉴于该动脉瘤体积较大(10×12 mm)、位于P1-P2交界、瘤壁不规则且患者需长期抗凝治疗,破裂风险较高,川岛教授团队决定针对左侧PCA梭形动脉瘤进行二次手术。
手术方案包括:通过颞下入路行动脉瘤孤立术,并行PCA远端血运重建术。术中发现患者P2段远端存在严重动脉粥样硬化,故选择PTA作为搭桥受体动脉。
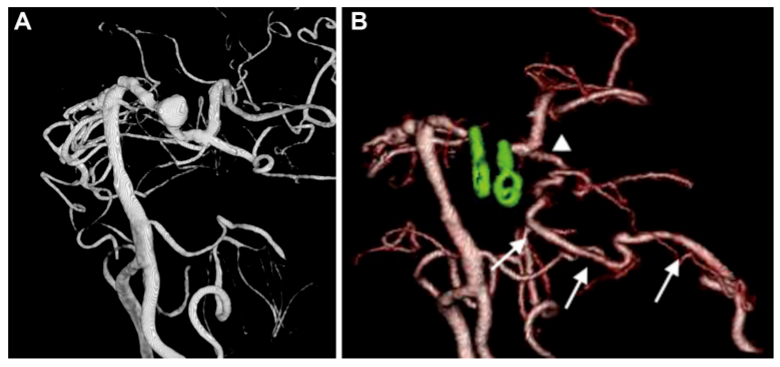
A,术前 3D-DSA 显示位于左侧 P1-P2 交界处动脉瘤。B,术后3D-CTA显示左侧 PCA 区血管穿支(箭头)和重建的 PTA 血管(箭头)血流通畅。
术后患者出现短暂性失语,但在一周内完全恢复。
术后1年血管造影随访显示:动脉瘤完全栓塞,左侧PCA(含旁路血管)血流通畅。
STA-PCA搭桥重建术五大难点
对于难治性后循环疾病,INC国际川岛教授多施行STA-PCA搭桥术,该术式通过颞浅动脉 (STA)与大脑后动脉P2段的精密吻合重建血运,常规治疗困难的后循环动脉瘤病例。手术实施需克服几大核心难点:
01. 解剖挑战
大脑后动脉深藏于颅底,毗邻脑干与视觉中枢,术中对显微器械的操控需避开这些生命功能区,稍有不慎可能造成不可逆损伤;
02. 血管匹配
STA与PCA之间的直径差异较大。STA较细,而PCA相对较粗,因而进行血管吻合时需要高超的显微外科技术,确保吻合口血流通畅,避免术后出现血栓或狭窄。精准的缝合对于保持血流畅通和减少并发症风险至关重要。
03. 血供平衡
PCA供血区域较为重要,尤其是涉及视觉处理的枕叶区域,术中一旦发生短暂血流中断,可能会对患者的视力、认知及运动功能产生影响。因此,术中必须精准控制血流,避免在血管重建过程中引起供血不足。
04. 操作局限
手术区域靠近颅底,操作空间非常有限,尤其是大脑后动脉的深部位。显微手术环境下,外科医生必须极度小心地操作工具,并充分利用显微镜和其他辅助设备,避免对周围组织的过度牵拉和损伤。
05. 痉挛防控
在STA-PCA搭桥手术过程中,血管痉挛是常见的并发症,可能导致供血不足,影响手术效果。术中处理血管痉挛的措施包括应用血管扩张剂等,但需精准把握药物剂量,以免影响术后恢复。

颞下入路的操作技巧
INC国际川岛教授认为在手术治疗动脉瘤时,通过颞下入路的 STA-PCA 旁路术具有潜在优势。通过颞下入路放置远端 PCA 旁路时,可以将 P1 到 P3 前部整个暴露出来,这很容易实现对同一手术区域中动脉瘤的操作。
颞下入路的关键在于熟悉前中颅窝的解剖结构。中颅窝底的前部位于鞍上区的深部,以前后床突和鞍膈为界,这就意味着,如果用外侧(颞侧)入路,那么颞叶前部就会遮挡进入鞍上重要结构的视角。
因此,颞叶前部及底面的牵拉伤、挫伤在所难免。为了最小限度的牵拉颞叶,颞下前部的开颅位置应当尽可能的靠近颅底。
川岛教授 · 颞下入路夹闭动脉瘤 ·操作技巧
术前常规服用阿司匹林100mg/d1周。采取颞下入路开颅,腰大池引流50-100ml,可减少对颞叶牵拉。
使用多普勒超声引导并标出颞浅动脉的额支或顶支位置;分离出10cm长的STA主干移植段后,延长切口至耳廓上方。将皮肌瓣上抬暴露Henle棘和颧弓根部。
随后,向STA主干移植段插管,用肝素盐水冲洗。接着,颞部开颅形成5-6cm的骨瓣。以曲线形切开硬膜,牵拉颞叶暴露环池并释放脑脊液,此时腰大池引流呈关闭状。
暴露颞后动脉(PTA)和大脑后动脉P3段的近端。STA主干移植段至少10cm长,以防其吻合后扭曲缠绕。将STA与PCA的P3段或PTA起始处吻合。动脉吻合使用10-0单丝线间断缝合或9-0聚丙烯线连续缝合。
确定吻合后PCA远端血流通畅。使用动脉瘤夹在动脉瘤的近端和远端夹闭载瘤动脉,完成动脉瘤孤立。
INC国际神经外科专家团川岛明次教授

INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、世界脑血管搭桥手术大咖、日本东京女子医科大学神经外科主任川岛明次(Akitsugu Kawashima)教授,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。
神经外科经验:
- 烟雾病脑血管搭桥手术:1300例
- 脑动脉瘤夹闭手术:1000例
- 脑血管畸形切除术:500例
- 颈内动脉内膜切除术:450例
- 开颅脑瘤切除术:280例
- 颅后窝搭桥术、High-flow Bypass技术等




