齐女士,作为企业高管,她追求效率和精准,可被频繁的头痛和视力问题折磨得苦不堪言。一向相信体检报告的她,这次却等来了一个意想不到的结果:颅内占位性病变,通俗说,就是脑肿瘤。这让她既震惊又困惑:“我每年体检都正常,也没有家族史,怎么会查出脑瘤?”
女高管罹患脑肿瘤,治疗之路一波三折
“我是38岁那年确诊的脑肿瘤,因为有一段时间工作压力非常大,几个大项目的年度预算赶在一起,每天需要统筹和决策很多东西,所以一开始头晕我也没有放在心上,毕竟在这种高压的精神状态下头痛头晕都很正常。”齐女士这样说道。“以前也只是偶尔不舒服,但那段时间我每天晚上都头晕,而且看东西有点重影,我的医生朋友说头晕恶心、视力下降是必须要警惕的症状,问题可能比我想象中要严重,催促我立刻去做检查。”
齐女士听取了朋友的建议,立刻去当地医院全面检查,医生拿着影像资料告诉她“松果体及四脑室占位可能”,脑肿瘤压迫脑组织进而造成了头晕和复视,建议患者尽早接受治疗,但脑瘤位置较为深在,手术有一定难度,建议先行放疗,如能遏制病变进展就可以不用手术。
齐女士对此非常不解,自己身体一向不错,也没有遗传病史,为什么会得脑瘤呢?可病情却不给她缓冲时间,与家人跟医生沟通后立刻决定先做伽马刀,治疗后的影像显示此举并未使肿瘤缩小。
虽然治疗收效甚微,但此时她仍不愿做开颅手术,遂接受立体定向放射外科治疗,经过一段时间的治疗,不仅头晕复视症状没有好转,齐女士的视力还开始下降,甚至出现了走路不稳和脑积水等症状,此时她才意识到放疗的选择并不明智,于是前往医院,接受了手术,但医生告知她由于肿瘤位置多发,且伴有出血、钙化,而且肿瘤位置不好手术,所以切除程度可能不会高,齐女士对此也表示接受,经过几个小时的手术,术后影像显示肿瘤仅被部分切除。
第一次手术没切完,再次手术能否全切?
齐女士在手术后,病情得到了短暂的缓解,但是就在她以为自己只需要定期复查即可时,病情竟然开始进展,核磁结果显示松果体区肿瘤向下延伸到第四脑室,甚至造成了脑干水肿,此时的手术难度相较确诊时显着增加。
手术情况及预后
术者:INC巴特朗菲教授
手术结果:巴教授使用小脑幕上、幕下联合的膜髓帆入路来到达肿瘤区域实现全切除。
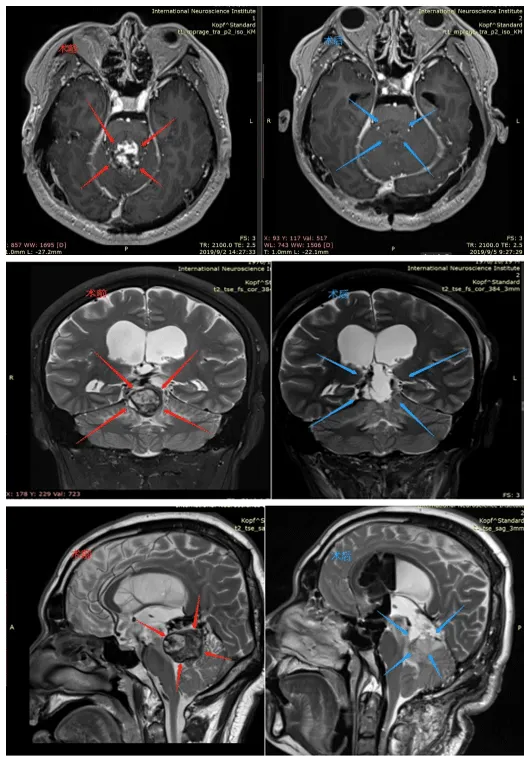
术前MR(红色):松果体区占位,考虑肿瘤病变,可见增强强化,侵犯压迫第四脑室。脑干水肿。
术后3天内复查MR(蓝色):松果体肿瘤全切,无残留,无神经损伤(病灶处异常信号为填充的手术相关止血材料)
术后情况:
术后第2天即拔除气管,自主唿吸正常,身体体征正常,迁出ICU,复视好转;
术后5天在专业陪同下床康复锻炼,头晕明显改善,肌力好转;
术后18天顺利出院,无新发神经功能缺损。
这台手术究竟难在哪?
松果体区肿瘤,一般位于大脑中央位置,累及脑内多根大血管,并且靠近脑干,伴有脑积水,手术难度及风险均很大。该区域手术死亡率曾高达50%-70%,常规放疗曾是这一区域肿瘤的标准治疗方法。
尽管目前显微神经外科技术的发展已使大多松果体区病变得到有效地治疗,但开颅手术对脑组织、脑血管的牵拉损伤仍难以避免,手术全切除肿瘤仍是神经外科医生面临的巨大挑战。
何况齐女士的肿瘤巨大且位置深在,还有着放化疗和手术病史,这些都使肿瘤的手术难度加大。




