2022年,林女士攥着最新的MRI报告,指尖发白。报告上冷冰冰地写着:“脑干海绵状血管瘤较前增大。”她闭上眼,两年前那个“求稳”的决定,像一颗钉子,深深扎在心里。
01
一场运动后的意外
改变了她的人生
2020年,林女士像往常一样运动,突然一阵天旋地转,左腿像被电击般剧痛。急诊MRI提示:脑干海绵状血管瘤伴卒中出血。
脑干——人的“生命中枢”,管着呼吸、心跳、意识。医生告诉她,这个位置开刀风险极大,稍有不慎就可能瘫痪甚至下不了手术台。
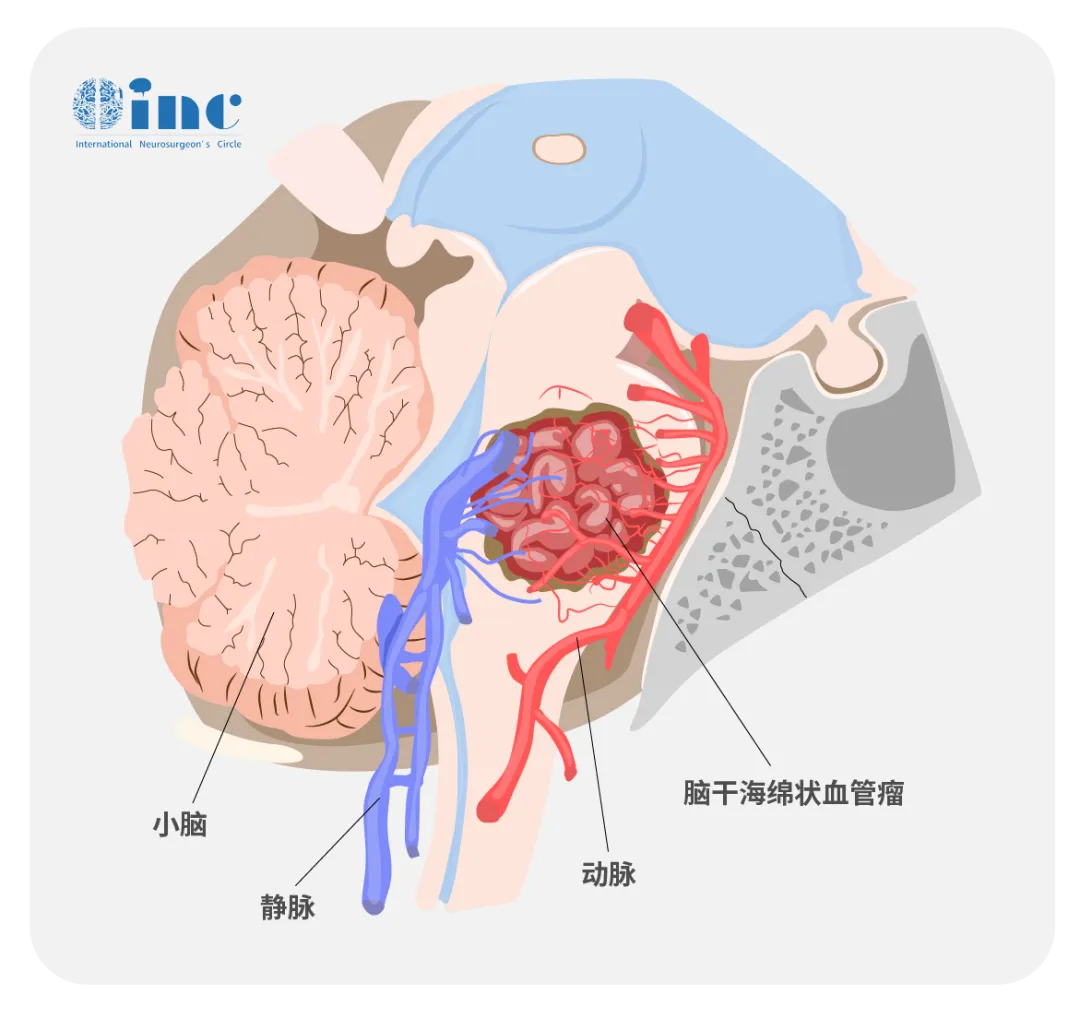
“那就不开刀。”林女士和家人商量后,选择了听起来很安全的伽马刀。不用开颅、无创、恢复快……她以为这是最稳妥的路。
然而,期望中的控制并未到来。右腿开始不听话,走路姿态扭曲,甚至不自主地抖动。从步履蹒跚到几乎无法独立行走,身体的失控感日夜折磨着她。更残酷的是复查结果:病灶非但没小,反而长大了。
02
“为什么治了反而更严重?”
“为什么治了反而更严重?”她拿着报告,无助又困惑。
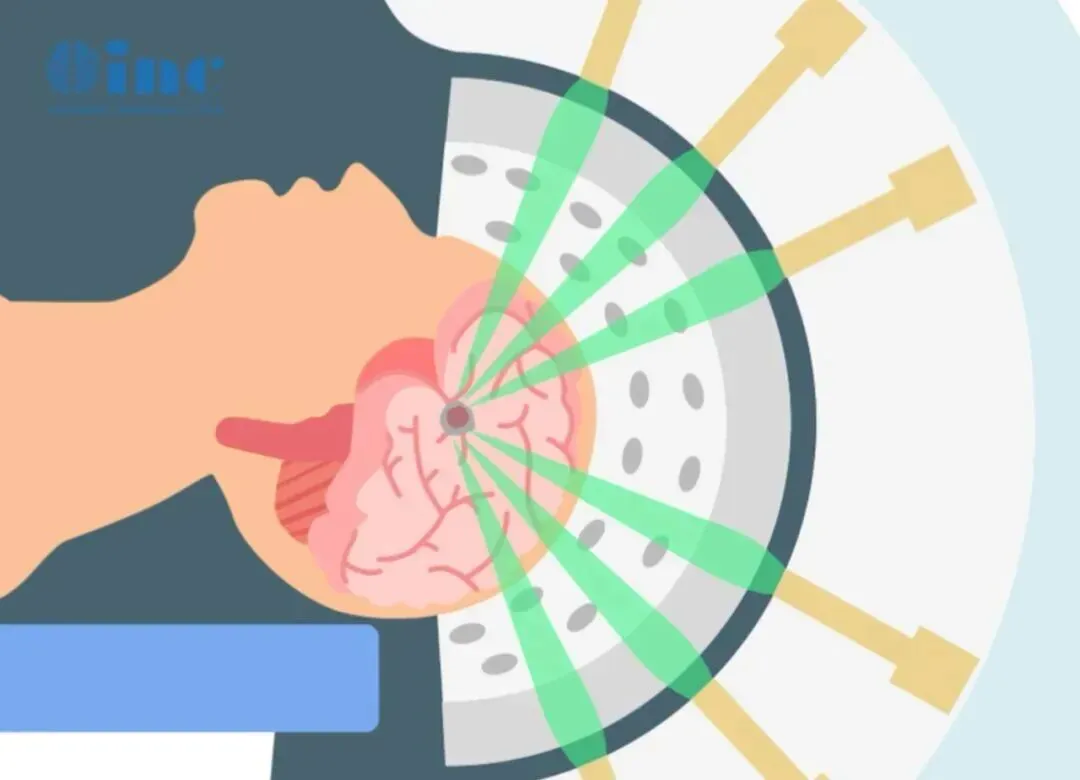
很多人以为伽马刀是“不用开刀的手术刀”,其实它是放射治疗的一种——用伽马射线聚焦照射病灶,试图摧毁病变组织。但它有严格的适应症。对于脑干海绵状血管瘤,伽马刀不仅无效,还可能损伤正常脑组织,给后续治疗“雪上加霜”。更可怕的是,放疗还可能诱发新的海绵状血管瘤(RICH),这种并发症常在放疗后数年突然引发脑出血,危及生命。
03
当脑干病灶遇上
“放疗后遗症”
带着最后希望,林女士咨询了专攻脑深部病变的#INC巴特朗菲教授。评估后,巴教授直言不讳:“如果最初来问我,我不会建议做伽马刀。”
情况比想象更棘手:病灶本身位于手术“禁区”脑干,已是极高难度;而之前的放疗,很可能已对周边健康的神经组织造成了附加损伤。“这意味着,即使手术成功全切病灶,神经功能也很难100%恢复到从前。”

教授的话很坦诚,手术的首要目标,是彻底“拆除”再出血这个最危险的炸弹,为功能康复赢得安全基础。
一边是凶险的位于脑干的病灶,一边是放疗留下的“烂摊子”,手术难度和风险,不言而喻。
为什么放疗后的手术这么难?
组织粘连如“钢筋混凝土”:放疗导致局部纤维化,病灶与正常脑组织、血管紧密粘连,分离时极易大出血。
血管“一碰就破”:放疗损伤使血管壁脆弱,术中止血极其困难。
脑损伤“迷雾”:放疗后的水肿和坏死可能掩盖病灶边界,增加判断难度。
04
在更复杂的废墟上
挑战“生命中枢”
但巴教授也给了她希望:“现在还不算晚。全切病灶,依然是控制病情的关键。”经过艰难抉择,林女士决定接受手术。术中,巴教授凭借极致精准的解剖知识和显微技术,在错综复杂的神经与血管网络中,病灶被完整切除。
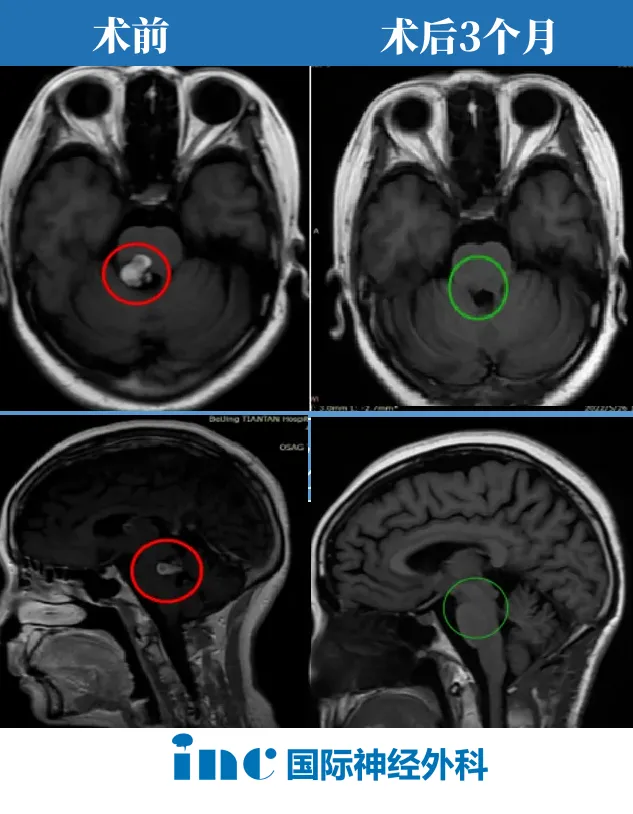
术后三个月,复查MRI的结果带来了期盼已久的好消息:病灶全切,无残留。虽然右腿功能仍需漫长康复,但“随时可能再出血”的致命威胁终于解除。生活,重新有了安稳的盼头。
当脑海绵状血管瘤引起明显症状(如药物难治性癫痫、进行性神经功能障碍)或已发生出血时,进行外科手术完全切除是目前唯一的治愈性手段。核心在于,在最大程度保护正常神经功能的前提下,实现病灶的完全切除。经验丰富的医生能根据病灶位置,选择最合适的手术入路(如经幕下、经岩骨等),即使是“禁区”病变,也有望获得良好疗效。
INC国际脑血管专家
Prof.Helmut Bertalanffy
巴特朗菲教授
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,作为德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤等。
同时,巴特朗菲教授收到过来自欧洲、中东、北非以及日本、中国、韩国、新西兰、南非和智利的40个国家的学术邀请,应邀出席了400多场世界各地的学术会议或在神经外科大会作为特邀发言人,对世界神经外科学科做出重大贡献,特别是颅底外科和显微外科血管病变的脑和脊髓治疗。




