什么是岛叶胶质瘤?
岛叶胶质瘤具有特定的组织学和自然病程,通常为低级别。就其表现和行为而言,岛叶胶质瘤代表了内源性脑肿瘤中的一个独特类别。这些肿瘤通常出现在与同种皮层或中皮层相邻的白质区域。
岛叶胶质瘤多见于低级别胶质瘤,少数为高级别胶质瘤。临床分型有很多种,国际神经外科教授Yasargil将岛叶病变分为4型:
④累及岛叶、眶额叶回皮质及颞较的称为眶额—岛叶—颞较肿瘤
岛叶胶质瘤
岛叶胶质瘤是否严重?
岛叶胶质瘤症状主要有两方面的表现。一是颅内压增高和其他一般症状,如头痛、呕吐、视力减退、复视、癫痫发作和精神症状等。另一是脑组织受肿瘤的压迫、浸润、损害所产生的局部症状,造成神经功能缺失。
岛叶毗邻重要功能区和血管,顺利切除岛叶胶质瘤充满挑战。在过去20年,通过神经外科医生、麻醉师、神经科学家和解剖学家的共同努力,人们对大脑解剖和功能的理解上升到新的高度;微创外科技术的发展、唤醒麻醉、语言和运动区脑电监测技术应用,为好转患者预后提供可能,使高、低级岛叶胶质瘤患者都可以考虑进行较大顺利范围下的切除。
岛叶胶质瘤有治愈的吗?预后怎么样?
最近的研究显示,岛叶胶质瘤的中位切除程度为81-86%,切除程度达90%以上的WHO 2级肿瘤患者5年生存率为全切,切除程度小于90%的患者5年生存率84%。不同切除程度的WHO 3、4级岛叶胶质瘤患者5年生存率由91%降至75%。肿瘤切除程度是WHO 2-4级岛叶胶质瘤总体生存期与无进展生存期的评估因素;切除程度低的患者容易发生恶变,肿瘤复发时应当及时手术。
唤醒手术中,皮质及皮质下脑电图监测可以降低术后长期性神经功能缺损率(p=0.008)。除此之外,3D超声导航、高分辨术中磁共振等辅助技术也可以降低术后并发症发生率。WHO 3-4级胶质瘤的长期神经功能缺损发生率高于WHO 2级胶质瘤;短期神经功能缺损较常发生在1区胶质瘤以及涉及4个区域的较大岛叶胶质瘤。
过去十年,岛叶胶质瘤的手术入路中,Yaşargil经外侧裂入路应用较多。但87%的病例需要牺牲横跨过外侧裂的优势引流静脉。通过岛盖作皮质造瘘后的经皮质入路,也称为“皮质窗口入路”,可暴露岛叶皮质及大脑中动脉M2段的穿支。术者可以在保护桥静脉的情况下,进行岛叶肿瘤切除,适用于涉及4个区的较大岛叶胶质瘤。
岛叶胶质瘤顺利全切一例
Z老师,近1年来出现反复右臂的感觉麻木障碍,有时甚至放射延伸至右半部面部,并出现了语音障碍,单词识别困难,伴有疲劳和精神不振,严重影响了工作。后就诊医院检查发现岛叶占位,考虑岛叶肿瘤引起的反复癫痫发作。由于该位置紧靠功能区,术后发生瘫痪、认知障碍等风险较大,四处求医不得,终获巴特朗菲教授顺利全切。术后当天即拔除气管插管,可完全自主呼吸。术后3天,患者能独自下床、少量活动,能自行康复锻炼,无癫痫发作,无构音障碍,无肢体无力、感觉障碍等,无呼吸控制等手术相关并发症。术后14天,出院,神志清楚,语言流利,全身状态好,无肢体无力、感觉麻木等问题。
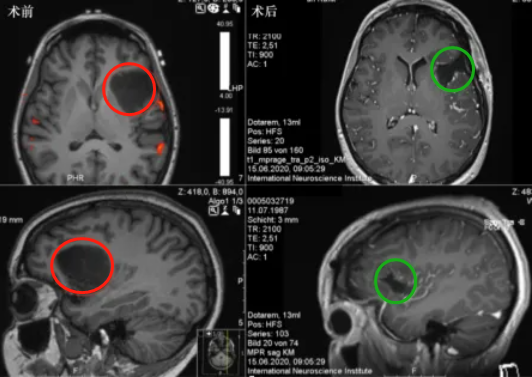
岛叶胶质瘤
Z老师的主刀医师、INC世界神经外科顾问团成员、世界神经外科联合会WFNS教育委员会主席、德国INI汉诺威神经外科研究所Helmut Bertalanffy(巴特朗菲)教授专注脑干、颅底等复杂手术近40年、上千台成功脑干手术记录,其中包括800台脑干胶质瘤成功案例、300台脑干海绵状血管瘤成功案例等,大部分脑干肿瘤手术患者,术后ICU观察一天,气管插管不超过1天,术后少有肢体瘫痪、颅神经损伤急需呼吸机支持、长期卧床的患者,这无疑是成功的高难度手术较直接合适的证明。除了脑干,其他神经外科疑难的位置,如颅底、功能区、颅颈交界处、脊髓等也拥有众多成功手术病例,近几年他还为中国的患者进行了多台成功的疑难手术,并且为其争取到了较好预后。




