32岁那年,妮娜第一次真切感受到生命的脆弱——月经紊乱、视野缺损、持续头痛,最终竟被诊断为视路-下丘脑胶质瘤。
“无法手术”,是她听到最多的一句话。可肿瘤如果继续生长,视力有可能不断下降。就在她几乎绝望之时,一位医生却坚定地说出了“可以手术”。他带来了不一样的答案,也带来了黑暗中的一束光。
诗人说:“黑夜给了我黑色的眼睛,我却用它寻找光明。”然而,许多视障者的眼睛,却逐渐失去了追寻光明的能力。他们眼中的世界,一点一点黯淡:起初是视野模煳,如蒙薄雾;继而出现蜂窝状黑斑,随视线移动;直至某天醒来,彻底坠入无边黑暗……
视路-下丘脑胶质瘤,尤其“青睐”青少年,一旦出现在他们的脑子里,可沿整个视觉传导通路自视神经延伸至视放射。依其体积及侵袭程度视路-下丘脑胶质瘤可累及多种关键神经血管结构,包括视神经、视交叉、视束及视放射、下丘脑-垂体轴、边缘系统、第三脑室与前连合、Willis环、额叶与颞叶、基底节、中脑及丘脑等。
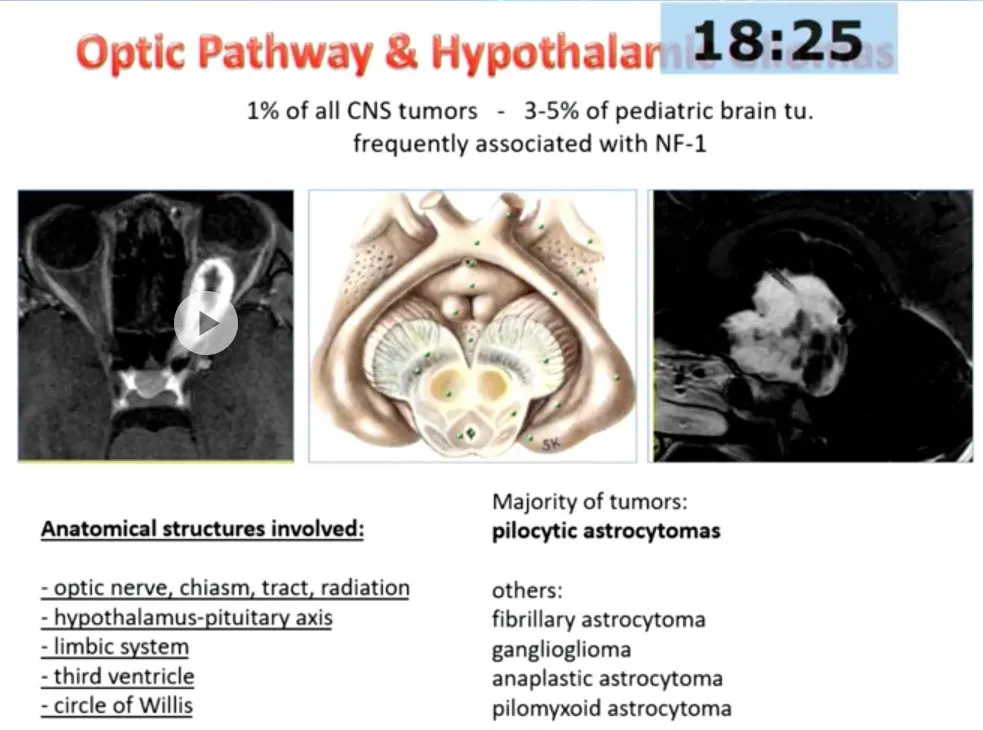
以低级别肿瘤为主,其中毛细胞型星形细胞瘤(pilocytic astrocytoma)最为常见,有望治愈。但亦可见其他病理类型。尽管组织学级别低,其临床表现及病程却多变且难以预测。
临床表现因位置而异:有人视觉受损,有人内分泌紊乱,有人出现认知障碍,还可能出现脑积水,甚至多种复合症状。更棘手的是,这类胶质瘤常被认定为“无法手术”,化疗成为许多家庭的选择,甚至被写进诸多文献的一线治疗方案。
常见症状
然而,二十年来,巴特朗菲教授坚持采用截然不同的策略——与主流化疗建议形成鲜明对比,为绝大多数患者实现了肿瘤切除。手术与非手术之间,为何存在如此巨大的争议?面对这类难题,巴教授又将如何应对?
01
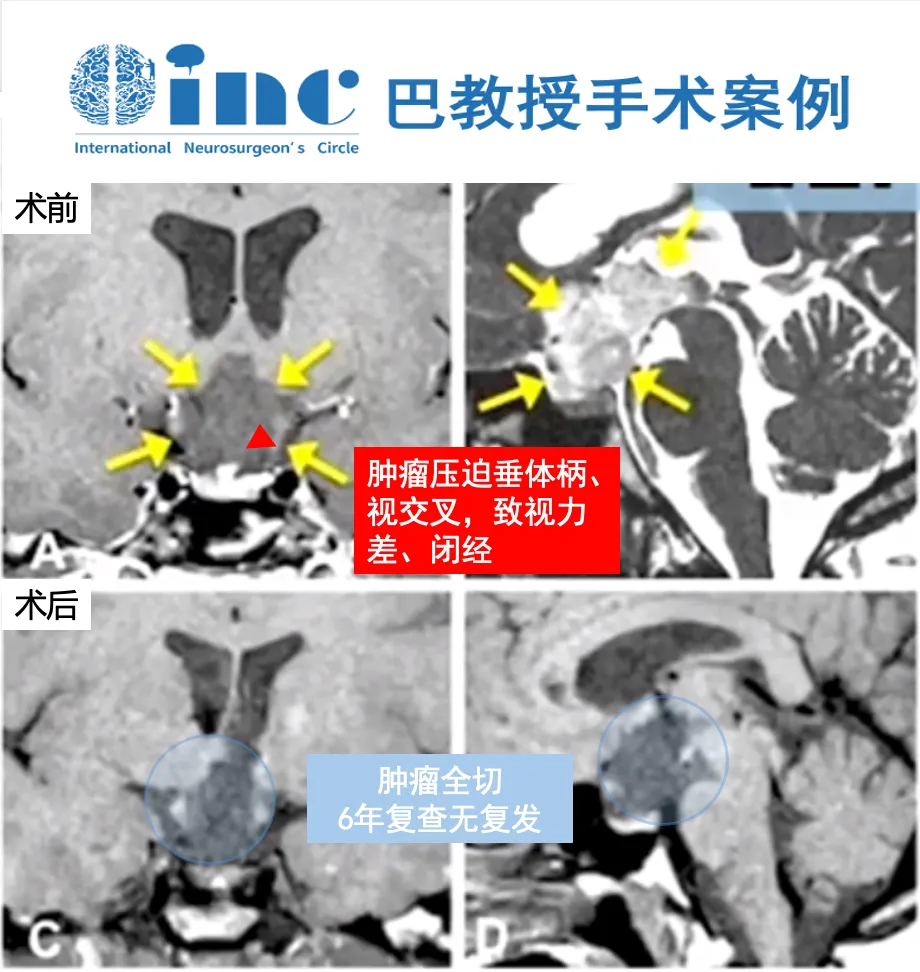
32岁女性视路胶质瘤
全切、6年无复发
32岁的妮娜发现,自己的身体正悄悄发生着变化:月经开始不规律,量也越来越少。
一开始,她以为只是工作太累,想着调整作息总会好的。可很长时间过去,情况丝毫没有好转。更令人不安的是,她频繁头痛,左边的视野像是缺了一块,仿佛有什么东西无声无息地抹去了那个角落的一切。
种种说不出的怪异,终于让她寻求医生的帮助。可医生听完症状,却建议她做一个头部核磁共振。“我只是月经不调,怎么会跟脑子有关系?”那一刻,她整个人都懵了,脑中一片空白。好在,此时的她视力还没有受到严重影响。
MRI显示,她的视路-下丘脑区域长了一个巨大的胶质瘤,肿瘤已深深侵入第三脑室。
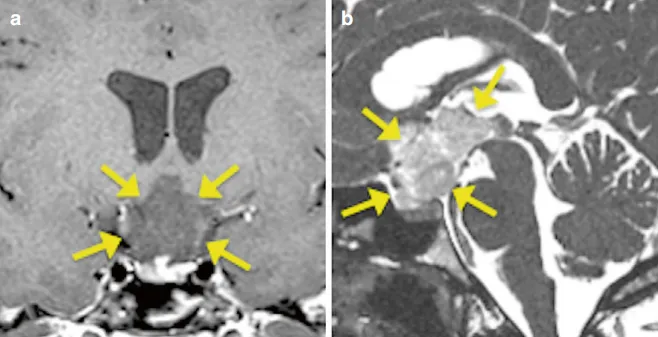
从无法手术,到全切肿瘤,妮娜找到巴教授。巴教授通过额间纵裂入路,将肿瘤完全切除。术后病理证实是毛细胞型星形细胞瘤,这是一种全切便有望长期生存的胶质瘤。
6年过去了,妮娜恢复得非常好,再也没有头痛和视野缺损,月经也恢复正常。每年的复查都显示肿瘤没有复发,下丘脑-垂体功能始终稳定。她依然走在光里,并且将继续走下去。

02
巴教授:我们采取截然不同的策略
符合4个条件之一,便可手术
既往文献中仅见少数单侧视神经原发肿瘤被选择手术切除。然而,二十余年来,巴教授采取截然不同的策略:对每一例视路-下丘脑胶质瘤均进行个体化评估。巴教授发现,相当一部分转诊至他所在中心的患者所患视路-下丘脑胶质瘤与颅内其他部位的低级别胶质瘤并无二致,完全具备显微外科全切或次全切的条件。
为确立手术指征,巴教授团队系统收集病史,进行详尽的临床-神经系统查体、眼科检查、内分泌评估及高分辨率神经影像学分析。获得术前MRI与临床资料后,凡符合以下任一情形之儿童或成人,巴教授均视为手术良好候选:
1、肿瘤呈边界清楚的视神经或视交叉-下丘脑低级别胶质瘤,并已引起进行性视力和/或内分泌功能障碍;
2、肿瘤呈弥漫性视神经或视交叉-下丘脑胶质瘤,伴典型临床表现,且减瘤手术可同时获取精确组织学诊断,对患者明显有益;
3、对于边界清晰的视交叉-下丘脑病灶,有望实现肉眼全切(GTR)或近全切(NTR),且手术风险在可接受范围;
4、根据肿瘤形态学特征,可合理预期术后极少或几乎无永久性手术相关并发症。
关于手术时机的选择,一旦确诊为视路-下丘脑胶质瘤且病灶评估为可切除,巴教授即建议患者尽早接受手术,以防止肿瘤进一步增殖并达到较大体积。此外,若出现进行性症状或病情持续恶化,则更加强调立即手术的必要性。当患者表现为严重头痛、意识障碍等颅内压增高征象,或出现快速进展的视力损害并伴随完全失明的极高风险时,均须急诊手术干预。正如巴教授所展示的,显微手术治疗是可行的,效果非常好。
对于双侧视路-下丘脑胶质瘤沿视束纤维向双侧丘脑及基底节广泛蔓延的病例,巴教授不予推荐手术。所幸此类肿瘤变异型在临床上极为罕见。巴教授认为,手术无法满意地清除这类双侧弥漫性病灶,患者难以从中获益,甚至肿瘤活检亦无实际意义。
因此,不应将“无法手术”一词普遍应用于视路-下丘脑胶质瘤,但鉴于神经组织上手术风险极大,要求术者应有较稳定且成熟的视神经手术经验。只要有可能,就应该尝试完全切除肿瘤,同时保留受累结构的解剖和功能;如果无法全切,部分切除和再次手术可能有助于延长无症状和无肿瘤进展间隔时间。


巴教授专着截图
03
巴教授如何突破?
手术技术分享
巴教授在临床实践中观察到两种基本类型的毛细胞型星形细胞瘤。其中大部分肿瘤血供丰富、边界清楚,呈灰红色,质地柔软而脆弱,可轻易通过吸引管或超声吸引器(CUSA)吸除。然而,另一部分则表现为弥漫性浸润性生长,质地较前者更为韧实,与弥漫性Ⅱ级胶质瘤相似。由于此类肿瘤组织在肉眼外观上与视交叉或下丘脑的神经实质差异甚微,难以清晰界定其肿瘤边界。因此,前者多可实现全切除,而后者仅能行近全或次全切除。
巴教授始终选择看似“安全”的区域开始显微外科切除,即肿瘤未紧贴视神经、视交叉或该区域重要血管的部位。术中首先对明确仅向肿瘤供血或引流的动静脉分支进行电凝并切断,以避免损伤正常血管结构并减少术中出血。
借助超声吸引器显着缩减肿瘤体积后,原先因占位而扭曲的局部解剖关系及肿瘤与毗邻结构的界面逐渐清晰,从而有利于进一步切除。对于单侧下丘脑受累的病例,要极其谨慎,避免对对侧下丘脑进行牵拉或造成机械、血管性损伤,从而至少保留一侧下丘脑-垂体轴的完整性;临床上,这对患者术后迅速恢复至关重要。
在弥漫性肿瘤,尤其是广泛浸润视交叉的病例中,要在充分减瘤的同时,力求保持视路的完整性。超声吸引器再次被证明为极具价值的工具,因其可在最小程度牵拉脑实质的前提下,安全地减少肿瘤体积。
为防止残存视神经肿瘤进一步向视交叉蔓延,会将无功能视神经的近端(靠近视交叉端)切成若干编号薄片,并分别送检行组织病理学检查。理论上,最靠近视交叉的那一片应经病理证实为无肿瘤残留。




