嵴索瘤术后一定会复发吗?
在内镜技术普及前的多项早期研究中,全切除(GTR)已被证实与改善预后和降低复发相关。相关研究显示,全切除或近全切除患者的5年无复发生存率显着高于部分切除组(84%vs 64%)。多数系列研究均报道全切除/近全切除与更低复发率和更高生存率相关。
如果肿瘤术后残留过多会出现什么情况?
年仅37岁的X女士,已经是两个孩子母亲,生活幸福、事业稳定。本以为能够陪伴孩子一起成长下去的她,居然被脑瘤这一恶魔缠住了。五年内经历了四次手术,肿瘤不断复发。
原本只是体检时不幸被确诊为嵴索瘤,多次手术以及化疗后,还是复发了,肿瘤凶勐地蔓延至大脑斜坡、椎动脉、岩尖、脑干等复杂又关键的区域。
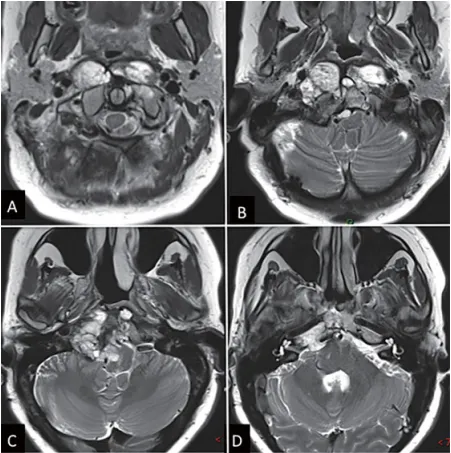
图1:内镜下鼻内镜入路前的术前影像。(A-D)MRI T2 WI显示一个巨大嵴索瘤延伸至椎前间隙和齿状突周围。肿瘤横向延伸至舌下管和颈静脉孔,并向内侧延伸至硬膜内间隙。肿瘤从斜坡中部延伸至枢椎齿状突周围。
医生告知,如果病人不做手术,所剩时日无多,但做手术却早已丧失最佳时机。难度大、风险高、治愈率低。这样的骨头,太难啃。先前手术的医院已不愿再次为X女士手术,X女士查找、阅读了大量资料,发现法国Sebastien Froelich(福教授)教授,有着丰富的嵴索瘤治疗经验及精湛技术,于是联系了他,幸运的是,这一次她得到了福教授肯定的回复,并得到了顺利的手术。
福教授的治疗策略是在第一阶段通过经鼻内镜手术切除肿瘤旁正中线区域的肿瘤。有人担心,即使使用可控角度的内窥镜,肿瘤的底部也难以触及,尤其是在齿状突旁区域(►图2)。根据MRI,还怀疑嵴索瘤浸润软脑膜平面和后循环血管。
另外,这个病人有乙状窦后入路手术切除的病史,预计硬脑膜内有广泛组织粘连。此外,右侧枕髁完全被肿瘤侵犯(►图1),肿瘤切除后,颅颈交界区需要行手术融合稳定。
综上所述,分两阶段手术,第一阶段经鼻内镜切除中线为主的肿瘤,在第二个远外侧入路开颅切除侧方肿瘤,达到最大程度的安全切除肿瘤(►图2)。
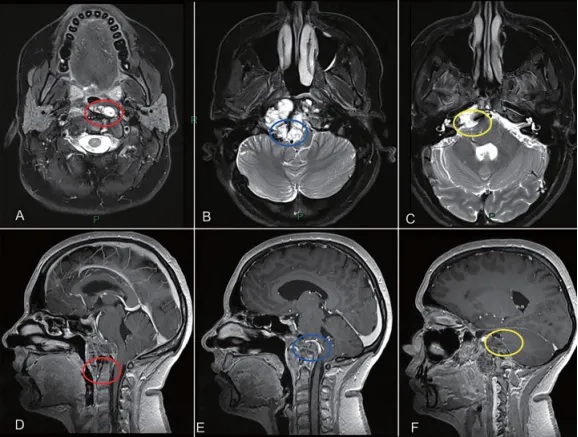
图2:颅颈交界区肿瘤手术治疗策略分析,肿瘤的旁正中部分可以通过经鼻内镜手术切除。枢椎齿状突周边肿瘤(A和D处红色圆圈)、侵犯硬膜内部分的肿瘤与后循环接触(B和E处蓝色圆圈)和先前乙状窦后入路手术的粘连(C和F处黄色圆圈),这些部位的肿瘤更适合第二期远外侧开颅手术。
斜坡嵴索瘤,内镜经鼻切除术后复发研究分享
1、复发率与时间特征
目前研究明确的是嵴索瘤生长缓慢,复发风险在5年后仍可能持续存在。Zoli等对80例内镜手术的大样本研究显示,24例(40%)出现复发和/或残留进展(部分病例多次复发),中位复发时间为20.5个月。值得注意的是,22例复发见于部分切除术后,仅4例在全切除(GTR)后经MRI证实复发,最终26.2%患者死于肿瘤进展。Koutourousiou等的60例研究中,14例(23.3%)因残留肿瘤进展或复发接受再手术。Chibbarous等大系列研究报道复发率为11%。
2、复发危险因素
术前MRI显示硬膜内广泛侵犯及术后早期MRI发现肿瘤残留,均与早期复发及后续进展显着相关。关于纯经鼻内镜手术适应证的选择仍存争议:虽对中线病变适用性达成共识,但对侧方延伸及下斜坡病变,是否采用内镜手术取决于各中心的经验积累。
斜坡嵴索瘤预后因素分析,全切除的关键作用与临床考量
1、斜坡嵴索瘤预后受哪些因素影响?
多项研究提示多种因素与斜坡嵴索瘤长期预后相关。基于人群数据库的研究显示:针对颅底嵴索瘤的SEER分析指出,较大肿瘤体积与较高年龄是生存率的负面预测因素;另一项分析则证实手术切除、年轻龄段及高手术量机构治疗是积极预后指标。
2、全切除对预后的影响机制
在内镜技术普及前的多项早期研究中,全切除(GTR)已被证实与改善预后和降低复发相关。相关研究显示,全切除或近全切除患者的5年无复发生存率显着高于部分切除组(84%vs 64%)。

多数系列研究均报道全切除/近全切除与更低复发率和更高生存率相关。如Chibbaro等指出,术后早期MRI无肿瘤残留与复发风险降低显着相关。包括显微镜/侧方入路及内镜入路在内的多系列研究均证实,切除范围与降低复发、提高生存密切相关。
相关研究还发现,肿瘤切除程度与初发(非复发)病变均与更长生存期相关。初次手术、病变位于斜坡上2/3及硬膜外病变与更高GTR可能性相关。
然而,想要实现理想切除需考虑以下实际问题:肿瘤包绕邻近神经血管的程度常决定安全切除的边界。
研究提示GTR率提升与并发症率降低与手术团队经验呈正相关。术前需综合评估神经血管受累情况,在功能保留与根治切除间寻求平衡。
手术后一定要进行辅助治疗吗?
尽管嵴索瘤属低度恶性肿瘤,但因累及周边关键结构,斜坡嵴索瘤切除术仍面临高致残致死风险。虽然全切除(GTR)是理想目标,但需与神经血管损伤风险相权衡,特别是病变向颈内动脉外侧延伸时,常需多术式联合及多模态治疗。颅底嵴索瘤的罕见性导致高质量前瞻性试验缺乏,但学界普遍认同辅助放疗对疾病控制的价值。相比之下,辅助化疗与免疫治疗的作用尚未明确,非常规使用。
在报告个体化数据的EEA研究中,52.0%患者接受了辅助放疗,但放疗方案存在差异(包括调强放疗、立体定向放疗、质子束治疗等),临床医师需充分理解其区别。
质子束治疗适用于肿瘤紧邻重要未受累结构的病例,其优势在于靶区外剂量骤降,可最大限度保护脑干、外展神经等关键结构。在明确放疗方式的系列中,46.5%患者接受质子束治疗。近期系统综述提示质子束治疗可能具有更高局部控制率与生存率,但需直接对比试验验证。该技术的主要局限是设备可及性与成本。
以上专业内容来源于:INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员,Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)在内的多名国际颅底外科专家共同制定了关于内镜颅底手术的国际共识声明(ICAR:ESBS)。






