48岁的艾玛,不知从何时起,眼睛开始变得奇怪。看东西重影,比如一个杯子,看成两个;一级台阶,踩下去却踩空,双眼还出现明显的斜视。
艾玛检查发现一颗脑瘤,藏在颅底深处。影像显示,一个大型斜坡区脊索瘤正在悄然生长,其侵犯范围广泛,已蔓延至岩尖、海绵窦、蝶窦乃至咽后间隙,其中甚至疑似存在更具侵袭性的内膜下成分。
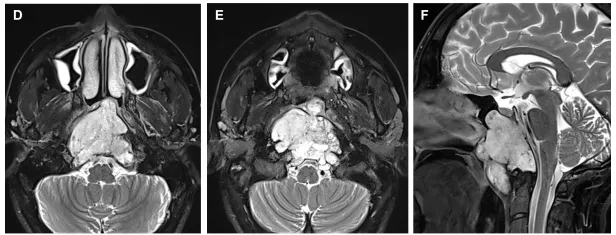
术前轴位D、E和矢状位FT2加权MRI显示斜坡脊索瘤延伸至岩尖、海绵窦、蝶窦(SS)及咽后空间。
肿瘤侵袭范围如此之大,意味着治疗将面临重重难关:手术全切极为困难,复发风险高企。更棘手的是,若想尽可能清除病灶,很可能不得不切除更多周边正常组织,这将显著增加术后脑脊液漏等严重并发症的发生率,对她的长期预后构成了严峻的威胁。
斜坡脊索瘤是什么?手术风险大吗?
斜坡,是颅底正中的一块楔形骨质,脑干就贴着它的背面。脊索瘤,是一种起源于胚胎残余脊索组织的罕见骨肿瘤,偏好在这里"安家"——颅底斜坡区约占所有脊索瘤的35%。
它长得慢,却极具侵袭性。不像胶质瘤那样浸润脑组织,而是像"蜂蜜渗进石头缝"一样,一点点向四周骨质和神经血管间隙蔓延:向两侧侵入颈内动脉包绕的海绵窦,向后外侵入岩骨尖,再向下延伸至颈静脉孔,最终穿透硬脑膜……
MRI提示已有硬膜下成分——意味着肿瘤不仅在骨头和间隙里长,还已经开始往颅腔内侧里挤了。
更棘手的是,肿瘤恰恰压迫了穿过海绵窦的第Ⅵ颅神经——这正是她外展神经麻痹症状的根源。
传统开颅手术在这个区域操作空间极为有限。斜坡的正前方是鼻腔和蝶窦,正后方是脑干和基底动脉——想从侧方或后方"绕进去",势必要经过复杂的脑神经网络,代价往往是不可逆的功能损伤。
面对斜坡脊索瘤常常有三大难题
PART
01
第一个"难题":不开颅,真的能到达颅底深处吗?
"鼻子只是呼吸用的,怎么可能从里面摘掉颅底的肿瘤?"
其实,这个手术很常见。颅底内镜经鼻入路(Endoscopic Endonasal Approach,EEA)——即通过鼻腔、借助内镜从蝶窦直通颅底的手术路径。
它的优势恰恰藏在解剖结构里:斜坡的"正门"天然朝向鼻腔。蝶窦打开之后,前方的黏膜和骨质,就是通往斜坡的天然走廊。手术器械沿着最短路径直达肿瘤,无需牵拉脑组织,无需绕过密集的脑神经。
颅底内镜技术让这条"天然走廊"成为了手术通道。
而真正的挑战在于,到达之后,能不能切干净。
PART
02
第二个"难题":侵犯这么广,真的能全切吗?
她的肿瘤已侵入四个毗邻区域,每一处都紧邻关键神经或血管——
·海绵窦内走行颈内动脉,以及第Ⅲ、Ⅳ、Ⅴ、Ⅵ颅神经;
·岩骨尖是面神经、前庭蜗神经、颈内动脉岩段的交汇地带;
·颈静脉孔走行第Ⅸ、Ⅹ、Ⅺ颅神经;
·硬膜内侵犯意味着肿瘤已部分突破颅腔保护屏障。
如果切不干净,残留过多、患者可能要在一次次手术和放疗的循环中消耗下去。
那该如何手术才能全切?
这台手术最终由INC国际颅底大咖福洛里希教授主刀,不开颅,手术从右侧鼻腔开始。福洛里希教授在蝶窦水平至鼻咽弓处做黏膜垂直切口,钻开鼻骨,广泛暴露蝶窦后,再进一步钻开斜坡区域,从下方逐步显露肿瘤。
这一步是经鼻内镜颅底手术的关键——暴露即策略。肿瘤埋藏在骨头和硬膜之间,只有精准打开正确的骨窗,才能在不牵拉脑组织的前提下,直视肿瘤边界。
术中,福洛里希教授交替使用30°、45°、70°三种角度的内镜,配合弯曲可塑器械,在不同角度的视野切换中,将肿瘤从层层叠叠的神经血管间隙中一点一点剥离出来。
在肿瘤与硬脑膜分离的过程中,出现了轻微脑脊液漏。
这一步没有吓退教授团队——相反,这正是手术走到"全切"边缘的证明:肿瘤已经紧贴硬脑膜,只有把这一层也分离干净,才能真正实现"全切"。轻微漏液的处置方案,在重建阶段一并解决。
手术结束,术后MRI证实:无残留,全切除。
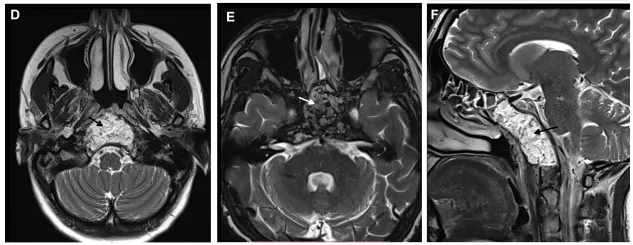
术后轴位D、E和矢状位F T2加权MRI显示肿瘤切除,保留了双侧鼻窦的解剖完整性,并在缝合前使用脂肪进行闭合。
而当肿瘤被清除,压在第Ⅵ颅神经上的那团"压力"也随之解除——外展神经功能的恢复,重新有了可能。
PART
03
第三个"难题":切干净了,如何防止脑脊液漏?
这是经鼻颅底手术关键一道坎,影响着患者术后的生活质量。
脑脊液漏的常见症状:
- 鼻腔或耳道有清水样或者淡红色液体流出;
- 伴有头痛等不适的症状;
- 如果病情持续加重,就有可能会导致颅内压增高等颅脑系统症状;
- 可能伴随嗅觉丧失、听力减退、失明、面瘫等神经损伤症状。
手术要穿过鼻腔、蝶窦、直达颅底——手术通道本身就打通了颅内与外界之间的"隧道"。一旦屏障破坏,脑脊液就可能沿这条隧道持续外漏,引发颅内感染,严重时危及生命。
更何况,术中已经出现了轻微的脑脊液漏——重建难度进一步升级。
传统重建方案是使用"鼻中隔皮瓣"(nasoseptal flap,NSF)——从鼻中隔取一块带蒂黏膜瓣,翻转覆盖在颅底缺损处。但对这类广泛侵袭的斜坡肿瘤,常规皮瓣覆盖面积根本不够;若要做复杂的扩大重建,又势必牺牲更多鼻窦结构,导致术后长期的鼻腔功能损伤。
这便是"切干净"和"不漏"之间,看似无法调和的矛盾。
福洛里希教授的解法,来自他团队发表的一篇专题论文:《The Rostral Mucosa:The Door to Open and Close for Targeted Endoscopic Endonasal Approaches to the Clivus》(《前鼻黏膜:斜坡靶向内镜手术中需开启与关闭之门》)。
▼福教授团队提出的经鼻内镜手术颅底重建鼻粘膜修复技术:单侧鼻中隔粘膜缝合技术
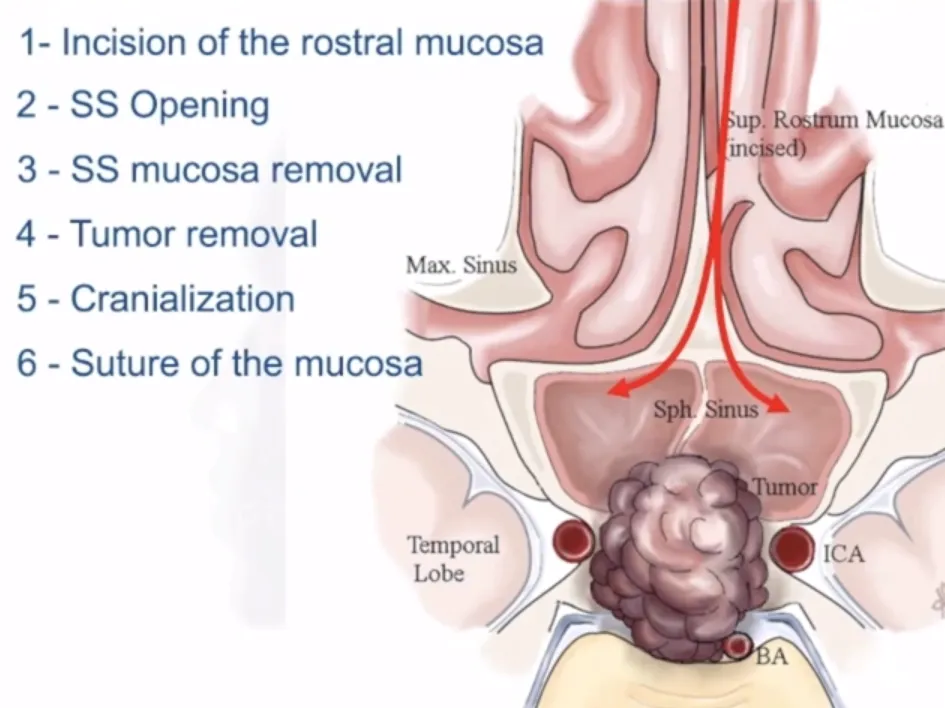
步骤:1、鼻口黏膜切口;2、蝶窦开口;3、蝶窦粘膜切除;4、肿瘤切除;5、开颅术;6、粘膜缝合
福洛里希教授的团队提出:蝶窦打开之后,鼻腔黏膜实际上就是一道生理屏障。如果在手术开始时有意识地切开黏膜,记录切口位置,手术结束后再像缝合皮肤切口一样精确缝合——就能在不牺牲鼻中隔皮瓣的前提下,完整恢复这道屏障。
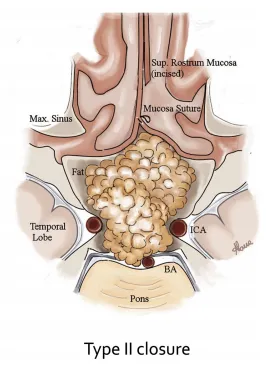
单侧鼻甲黏膜切开及采用II型技术的缝合示意图
这台手术的重建步骤,正是这一理念的完整呈现:
第一层:取小块脂肪,填塞硬脑膜缺损处——封住脑脊液泄漏的直接通道;
第二层:放置硬脑膜补片,进一步加固;
第三层:脂肪填充手术空腔;
第四层:最关键的一步——5-0单丝可吸收缝线水密缝合黏膜。福洛里希教授使用16毫米缝针(3/8弧度),在鼻腔外打好"滑结"(绞刑结),收紧后,将右侧黏膜切缘与左侧鼻中隔黏膜对位缝合(Ⅱ型缝合技术)。这一步像缝合皮肤切口一样严谨,确保黏膜屏障严密闭合;
第五层:封闭蝶窦开口,手术材料覆盖,纤维蛋白胶加固。
结果是真正的双赢:颅底重建有效,脑脊液无漏出;双侧鼻窦解剖完整性保留,嗅觉和鼻腔黏膜功能均得到保护。
术后MRI证实全切。随访两个月,内镜检查未发现鼻腔结痂,患者本人也无任何鼻部不适。
总结
经鼻内镜颅底外科走到今天,需要三样东西同时在场:足够清晰的内镜可视化设备,足够精细的双手操作技巧,以及——足够深刻的颅底解剖认知和重建理念。
福洛里希教授将这三者结合,不仅完成了这台手术,也将技术路径公开发表于学术期刊,供全球同行验证和学习。
福教授通过神经内镜和显微镜联合手术治疗颅底疑难肿瘤极为见长,他的神经内镜“筷子手法”,选择不同角度的手术器械,充分利用自然空腔并保留解剖结构——降低手术并发症和后遗症、提高切除率降低复发风险,以此给患者创造更好的预后和生活质量。




