你是否能想象,一种从“声音嘶哑、舌头麻木”开始的脑瘤,竟能啃噬你的颅骨、挤压你的脑干,将你一步步推向瘫痪的边缘?
脊索瘤是一种罕见的高侵袭性骨恶性肿瘤,尽管不少脊索瘤生长缓慢,但即使是生长缓慢的脊索瘤,仍有侵袭性,并在局部增大到很大的体积。尤其当脊索瘤位于颅颈交界区位置,因其复杂深在,手术切除生长在该区域的颅底肿瘤比较困难,肿瘤可能侵袭周围骨性结构并压迫或包绕脑干、椎基底动脉及分支和多组颅神经,术后容易发生颅颈交界区不稳定以及严重的脑干和其他重要结构的损伤,造成肢体瘫痪、呼吸循环衰竭等手术风险极大。肿瘤全切非常困难,术后容易复发。INC国际脊索瘤手术大咖福洛里希教授曾发表这样疑难的年轻手术案例。
发声困难、舌头麻痹,竟是凶险脊索瘤
33岁男性,出现发声困难(声音嘶哑),伴随进行性右半舌麻痹和左上臂无力等症状。
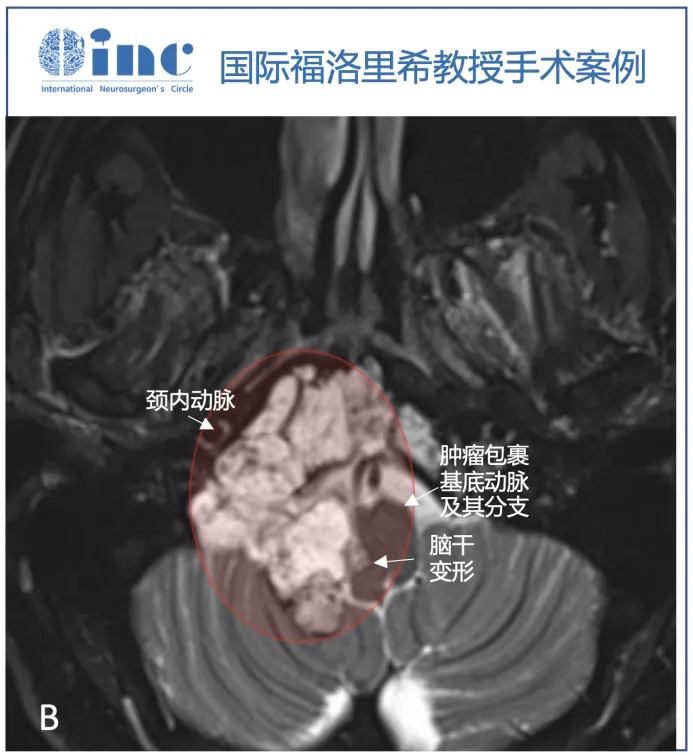
脑MRI检查显示颅颈交界处巨大轴外病变,提示脊索瘤,T1WI等强度,T2高强度,不均匀增强,以右侧岩斜坡软骨联合为中心,向下延伸至颅颈交界处,硬膜内延伸至Luschka孔,压迫脑干。肿瘤压迫小脑的最后部分也有增强,提示该部分肿瘤的颅底浸润和颅底血管化。右侧枕髁被肿瘤浸润并完全占据。由于肿瘤向外侧、硬膜内浸润生长,血管包膜和颅底浸润,内镜下鼻内入路被认为风险较高,实现完全切除的机会有限。
▼术前MRI显示轴内-轴外肿瘤,累及斜坡和颅颈交界处,压迫脑干致脑干移位,为不均匀增强(图A)。
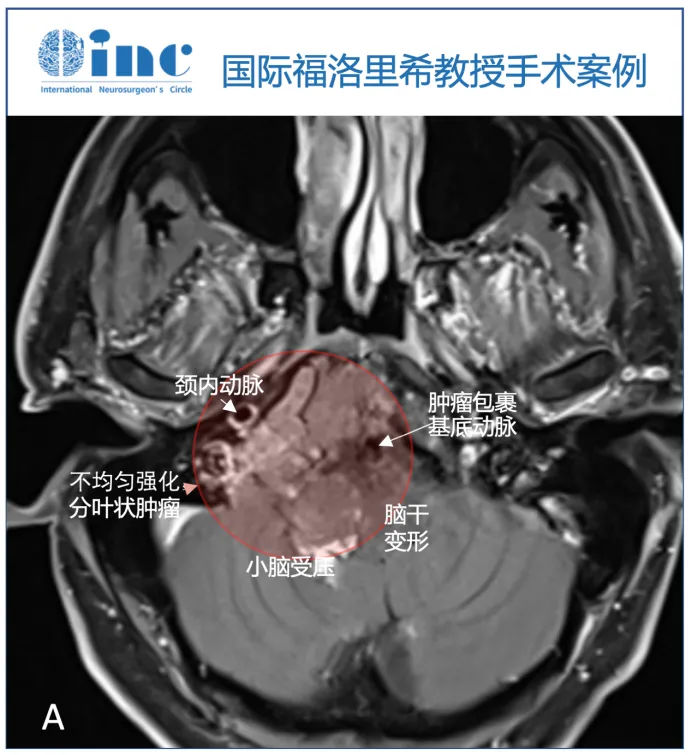
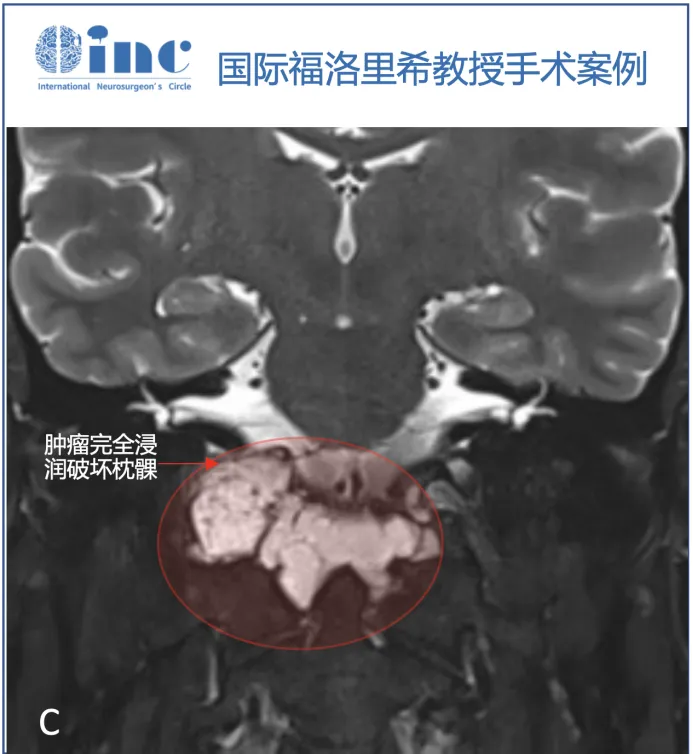
▼T2序列(B、C)上的多小叶形态和病变的生长模式,考虑脊索瘤。右侧枕髁被肿瘤完全破坏(C)。
对于脊索瘤患者及其家庭而言,“复发”是一个沉痛的词语——它不仅意味着患者需要再次承受肿瘤的痛楚,同时家属也要面临着极大的心理和经济压力。脊索瘤的首选治疗方式是手术切除。随着显微外科和神经内镜技术的发展,在最大限度切除肿瘤的同时保护神经功能、改善生命质量成为外科手术切除的基本原则。接受全切除手术的患者在无进展生存期和总体生存期方面明显获益。首次手术尤为重要,应尽可能实现受累骨质的充分切除及重要结构的充分减压和妥善保护。
为了达到尽可能全切,因此选择开颅手术——远外侧经髁入路。右枕髁被完全钻出。由于舌下管被肿瘤侵蚀,不可能清楚地识别出来。然而,右侧舌下神经的颈内部分很容易在肿瘤内被识别并保存下来。枕髁被钻孔,移除病变。
相关研究
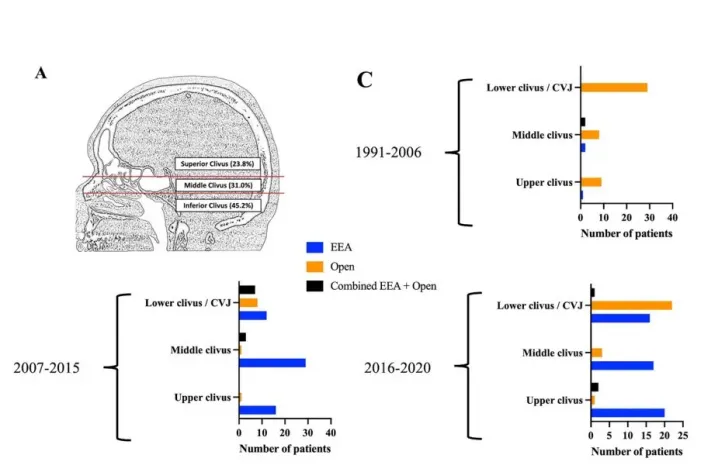
▼INC福洛里希及其神经外科手术团队对1991年至2020年在其医院手术治疗的斜坡和颅颈交界区脊索瘤进行了回顾性研究,介绍了他们29年来治疗斜坡和颅颈交界区脊索瘤的经验。
A:脊索瘤的分类根据其沿斜坡的矢状位置和病例的比例。上斜坡脊索瘤起源于鞍底以上,中斜坡脊索瘤起源于鞍底和蝶窦底之间,下斜坡脊索瘤起源于蝶窦底至颅颈交界区。C:图表显示了29年来三个时期(1991-2006年、2007-2015年和2016-2020年)手术入路的演变,并根据脊索瘤的位置。在最近两个时期,内镜经鼻入路是最常用于上、中斜坡脊索瘤。对于下斜坡/颅颈交界区脊索瘤,开颅手术在2016年之后成为主导。
手术尽全切+质子治疗,带来转机!
使用30°、45°和70°角度内镜,对肿瘤周围浸润的斜坡骨进行广泛钻孔,以最大限度地扩大切除范围,包括侵犯肌肉的部分。在手术腔的最前端,暴露出斜坡旁颈内动脉和蝶窦。术毕,使用纤维蛋白密封贴片(TachoSil,Baxter)覆盖封闭蝶窦后壁。然后将自体脂肪移植放入术腔中以消除残腔。
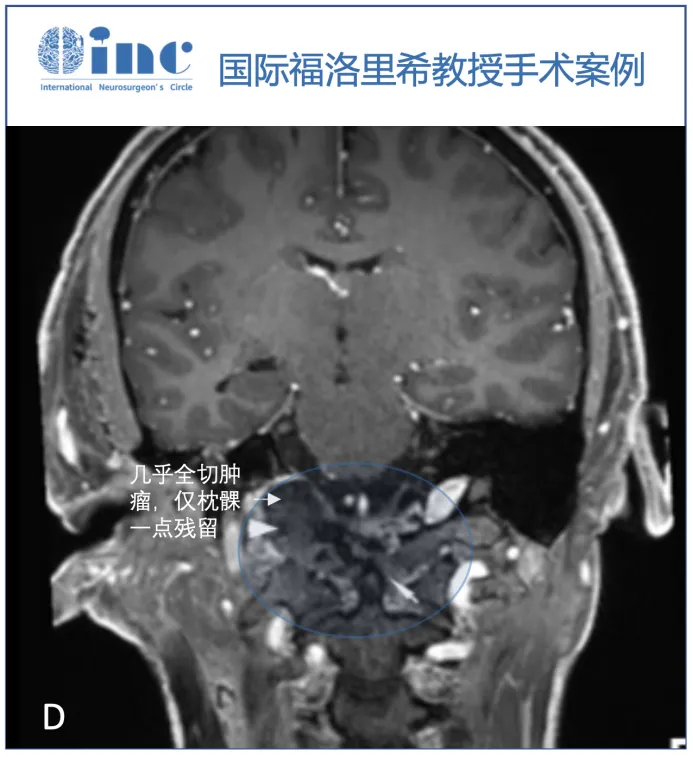
▼术后MRI证实几乎完全切除,左侧枕髁水平有一个小肿瘤残余。术后过程平稳。
D:术后MRI显示齿状突外侧有一小块残留肿瘤(白色箭头)。自体脂肪用于清除死区(箭头)。
由于颅颈交界区稳定性受影响,患者最初采用颈托固定。由于术前考虑脊索瘤,福教授团队主张早期不进行颈椎固定融合,因为颈椎固定时使用的螺钉或钩子会干扰放疗。
术后病理分析证实病变为脊索瘤。患者接受质子束治疗,并在第一次手术后两个月,在完成放射治疗后,使用椎板下钩(扩展到C4)进行枕颈固定。术后2年MRI检查肿瘤残余稳定。术前的右侧舌下神经麻痹持续存在,但术前其他症状均消失。
该案例来自于INC旗下专家顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席、“双镜联合”手术大咖福洛里希教授及其团队发表的论文“From the Occipital Condyle to the Sphenoid Sinus:Extradural Extension of the Far Lateral Transcondylar Approach with Endoscopic Assistance.从枕髁到蝶窦:内镜辅助下远外侧经髁入路硬膜外延伸。"
INC福洛里希教授专访,脊索瘤前沿研究及治疗分享
面对这样一种易复发、难治的疾病,福教授和我们分享了脊索瘤前沿研究及脊索瘤如何获得长期生存。
以下为福教授专访精彩内容
01、您能分享一下您的突破性研究或者正在进行脊索瘤或脑膜瘤的新临床试验?
福洛里希教授:作为参考颅底中心,我们在颅底手术方面具有重要的实践经验。因此,我们每天的研究就是看我们的结果,并发表一些我们的患者案例,在每一类肿瘤中。我们最近发表了一系列岩斜区肿瘤、脊索瘤、颅底脊索瘤、颈椎脊索瘤患者的研究报告,这也是我们研究,研究我们的临床实践,看看我们在治疗这些患者方面有哪些可以改进的地方。我们还有一个研究实验室,专注于手术技术和手术方法,我们在这些领域发表了大量论文。这也与颅底脑膜瘤和脊索瘤的治疗有关,因为它们位于复杂的区域。我们一直在努力改进手术方法,以达到治疗这些复杂肿瘤的目的。
关于脊索瘤,我们也在做很多基础研究,研究脊索瘤的基因组学,以及脑膜瘤的一些遗传学等。例如,与肿瘤位置有关的,或者与接受投射治疗有关的,这是我们对这两类肿瘤所做研究的一些例子。

02、根据您对脊索瘤患者的研究数据,患者在做了一个成功的手术后最长的生存时间是多少?如果切除不完全,复发会有多快?
福洛里希教授:完全切除是非常重要的,这样才有可能治愈。但肿瘤是因人而异的,这也取决于肿瘤本身,但肿瘤肯定是重要的,肿瘤的大小也极为重要。
我曾治疗过一些病人,现在仍然活着,而且没有复发。对我的病人来说,我可以说他们活了15-20年。
因此,正如我之前所说,我所在的科室收治了大量脊索瘤患者。我们对脊索瘤患者有较长的治疗经验。因此,脊索瘤的治愈并非易事。我有一些病人在15-20年前接受过治疗,现在仍然很好,没有复发迹象,所以治愈是绝对有可能的,但切除率是绝对关键的,这是一个极其重要的预后因素,我们很早就知道,切除肿瘤越多,病人就越有机会在很长一段时间内不再复发。
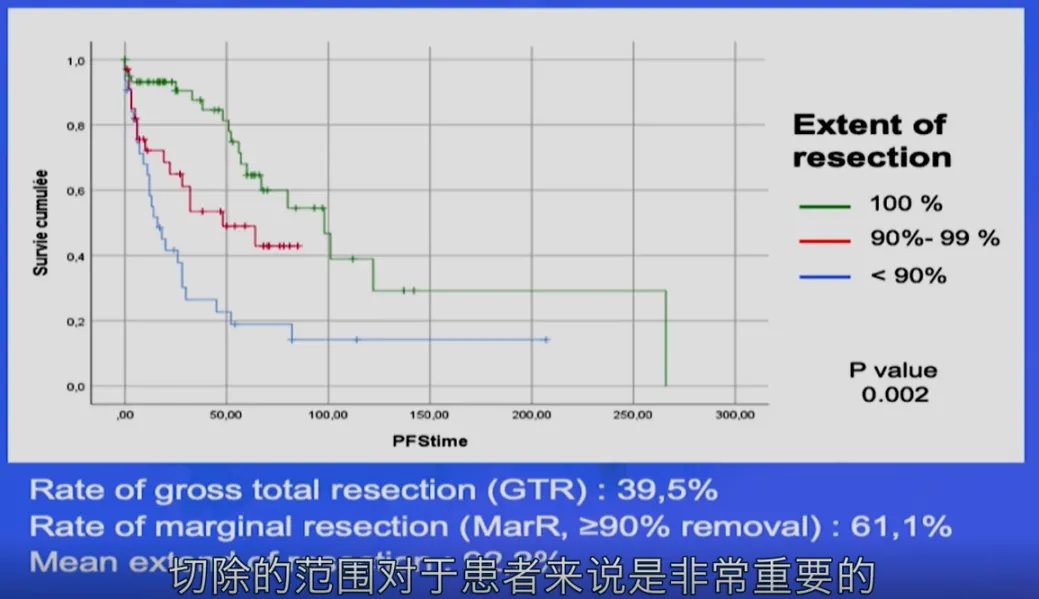
(切除率越高,无进展性生存期越长)
质子治疗、高剂量放射治疗在术后也非常重要。在过去十年中,我们了解到脊索瘤是一种非常不同的肿瘤。这是一种极易恶化的肿瘤,我们现在对每个病人都采用同一种治疗方法,但未来可能会根据具体肿瘤的情况调整治疗方法的激进性。有些脊索瘤生长非常缓慢,有些则具有很强的侵袭性,未来治疗这些患者的最佳方法肯定是根据肿瘤的特点采取相应的治疗措施。因此,手术前对肿瘤进行分析、观察肿瘤的生长情况、手术后对肿瘤样本进行分析、观察某些突变、观察某些特征对于确定这些患者的治疗策略极其重要。不过,目前正在进行大量研究,这些病人肯定会有希望。手术后复发的病人在接受放疗时仍然很难治疗,但我认为,我们在了解这种肿瘤、找到一些新的治疗靶点方面肯定会取得快速进展。

对于脊索瘤患者来说,我认为由对脊索瘤有丰富治疗经验的神经外科医生进行治疗也是非常重要的。这是一种非常罕见的肿瘤。




