对于那些“仅有”症状、但并未引起脑积水的松果体囊肿,手术切除是否值得?效果又如何?

此前,INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员Henry W.S.Schroeder教授(施罗德教授)等在发表的研究《Pineal cysts without hydrocephalus:microsurgical resection via an infratentorial‑supracerebellar approach—surgical strategies,complications,and their avoidance》(无脑积水的松果体囊肿:经幕下小脑上入路显微手术切除——手术策略、并发症及其避免)中就深入探讨了一个在神经外科领域颇具争议的话题,今天,我们就来解读这篇论文的核心内容。
迷雾中的“潜伏者”无症状的松果体囊肿
松果体是大脑深处一个豌豆大小的腺体,主要分泌褪黑素,调节我们的睡眠节律。影像学检查(尤其是MRI)发现,约1.8%-4.3%的健康人存在松果体囊肿,而尸检研究的数据甚至更高。可以说,绝大多数松果体囊肿是良性、无症状的“旁观者”,无需任何处理,定期观察即可。
传统上,手术干预的“金标准”指征非常明确:囊肿引起梗阻性脑积水(脑室扩大)或导致明确的神经系统体征,如压迫中脑顶盖引起的“帕里诺综合征”(典型表现为眼球上视困难)。
然而,临床中常遇到另一类患者:他们被头痛、头晕、恶心、视力模糊、睡眠障碍等一系列“非特异性”症状长期困扰,影像检查除了一枚松果体囊肿外没有其他发现,且没有脑积水。
症状到底是不是囊肿引起的?该不该做手术?手术风险与获益如何?这些问题一直困扰着医生和患者。
一项长达17年的临床研究
为了回答这些问题,施罗德教授所在的研究团队回顾性(2003-2015)结合前瞻性(2016-2020)地分析了73例因松果体囊肿接受手术的患者。其中,62例(占85%)患者在术前没有脑室扩大,正是我们讨论的焦点人群。
这62位患者中,女性占绝大多数(82.3%),平均年龄28.1岁(从4岁到59岁),凸显了该问题在年轻女性群体中的高发性。他们的症状五花八门:
- 头痛(98.4%)和恶心(62.9%)最为常见。
- 其次是头晕/眩晕(40.3%)、睡眠障碍(27.4%)和视力模糊(25.8%)。
- 还包括复视、注意力不集中、共济失调等更少见的症状。
最关键的一步在于术前排查。研究强调,在决定手术前,必须通过神经内科、眼科、精神心理科等多学科会诊,竭尽全力排除其他所有可能导致这些症状的常见原因。只有当其他可能性被一一排除,且症状与囊肿可能引起的间歇性导水管梗阻或深部静脉受压的机制相符时,手术才被纳入严肃的讨论选项。
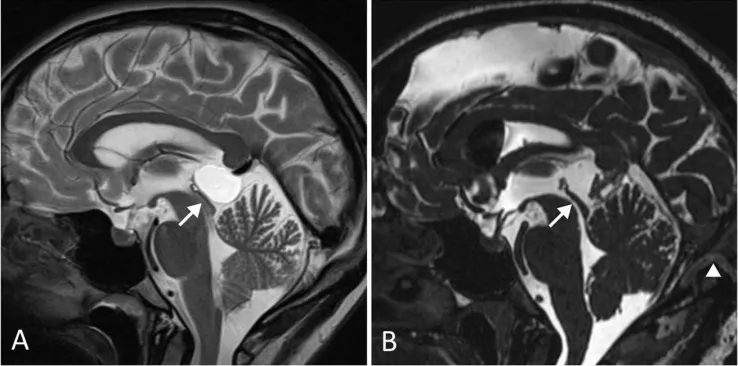
术前(A)可见松果体囊肿导致Sylvian大脑导水管狭窄(箭头),无脑积水表现。该患者表现为长期且逐渐加重的头痛。术后(B)囊肿完全切除,大脑中水管通畅,患者症状完全缓解。
手术“拆弹”精细入路与极高全切率
所有手术均采用“幕下小脑上入路(SCIT)”。也就是从后脑勺枕部下方、小脑上方与坚硬脑膜(天幕)之间的自然缝隙进入,抵达深部的松果体区,这是一种不损伤脑实质的通道。
施罗德教授团队特别分享了他们的技术演进与细节:
入路选择:早期采用中线入路,后改为更微创的单侧旁正中入路,视角更平缓,操作空间更优。
体位与安全:多数采用半坐位,利用重力使小脑自然下垂,无需脑压板牵拉。但术前会常规筛查“卵圆孔未闭”,若存在则改用俯卧位,以规避空气栓塞风险。
核心技巧——保护静脉:术中会精细解剖并保护通往大脑深部(如Galen静脉)的桥静脉,这是避免术后严重并发症的关键。
手术目标:研究主张在安全前提下进行囊肿全切除(本组全切率达95%),而非部分切除,以防复发。
疗效与风险,数据给出的答案
经过平均26.6个月的随访,研究得出了鼓舞人心的结果:
症状改善率高:62例无脑积水患者中,55例(89%)术后症状获得改善。评估工具采用的是借鉴于Chiari畸形的“芝加哥预后量表”,结果显示多数患者获得了“良好”甚至“优秀”的预后。
手术并发症可控:整体并发症发生率低,且多为短暂性。
最需关注的空气栓塞发生了8例,但仅2例引起循环波动,均通过术中措施成功处理。
术后一过性复视、视力模糊发生了11例,但均在2-4周内自行完全恢复,神经眼科检查未见器质性损伤。
其他如伤口感染、皮下脑脊液积液等发生率极低,无致死或致残性并发症。
核心结论:研究表明,即使没有脑积水,经过严格筛选的症状性松果体囊肿患者,接受精细的显微外科切除术后,绝大多数人(近九成)的生活质量相关症状能得到显著缓解。这挑战了“无症状就不手术”的绝对化观念。
这项研究为我们提供了重要的临床洞见,对医生来说:对于有长期、顽固性相关症状(尤其头痛、恶心、视觉相关)的患者,若排除了其他病因,无脑积水不应成为手术的绝对禁忌证;手术决策必须建立在多学科评估和充分医患沟通的基础上;手术的成功依赖于对SCIT入路的熟练掌握、对深部静脉系统的极致保护以及围手术期的精细管理。
对患者来说,不必过度焦虑,绝大多数松果体囊肿是良性的,无需治疗。如果伴有文中提及的系列症状,且长期未愈,可前往大型医疗中心的神经外科专科医生进行系统评估。
参考文献:Henry W.S.Schroeder,et al.Pineal cysts without hydrocephalus:microsurgical resection via an infratentorial-supracerebellar approach—surgical strategies,complications,and their avoidance.Acta Neurochirurgica,2022.
德国教授Henry W.S.Schroeder

- 世界神经外科学会联合会(WFNS)内镜委员会前主席
- 欧洲神经内镜学会前主席
- 德国神经内镜和神经导航协会前主席
- 德国格赖夫斯瓦尔德大学(Greifswald University)神经外科教授兼主席
- 德国颅底外科学会科学委员会成员
Henry W.S.Schroeder教授是德国格赖夫斯瓦尔德大学(世界非常古老的大学之一,有三位诺贝尔奖校友)神经外科教授及主席,还是德国神经外科协会、神经外科医师大会、美国神经外科协会的成员。其主要研究领域包括垂体瘤、脑膜瘤以及其他颅内肿瘤的神经内镜手术、显微神经外科手术和显微颅底手术。
Henry W.S.Schroeder教授是国际神经内镜手术的高手,他拥有20余年的神经外科疾病咨询经验,擅长领域包括内镜神经外科(脑积水、囊肿、脑室内病变);内镜颅底手术(脑膜瘤、前庭神经鞘瘤、表皮样囊肿);鼻内镜颅底手术(垂体瘤);微创神经导航脑颅内手术;周围神经手术;癫痫手术等,擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤病例切除率高、治愈率高、复发率较低。




