“怎么办,室管膜瘤手术这才大半年,又长了,心态完全崩掉了……”

术后半年核磁影像复查提示复发
“我家4岁半做的手术,3个月复查核磁显示已经有1.5公分了。祈求,二次手术顺利全切……”
室管膜瘤为何容易复发?
室管膜瘤复发一般有手术中肿瘤未完全切除、室管膜瘤的恶性程度高等原因。约80%的复发为局部复发,这提示安全切除肿瘤程度至关重要。尽管报道的获益程度不同,但所有研究都表明可接受肿瘤全切的患儿预后更好。
室管膜瘤复发之后怎么办?再次手术还有意义吗?
7岁的男孩轩轩,因出现步态不稳,恶心呕吐,头颅MR检查发现脑干肿瘤。当时即在当地医院行开颅肿瘤切除术,术后病情仍继续恶化,治疗后一年复查MR见肿瘤增大且明显压迫脑干。对于二次手术,轩轩父母十分谨慎,多方打听寻求到巴特朗菲教授为其手术。术中患者俯卧位,枕下后正中入路,术中神经电生理监测下,脑干(延髓段)肿瘤肉眼下全切,历时约4小时,手术顺利。
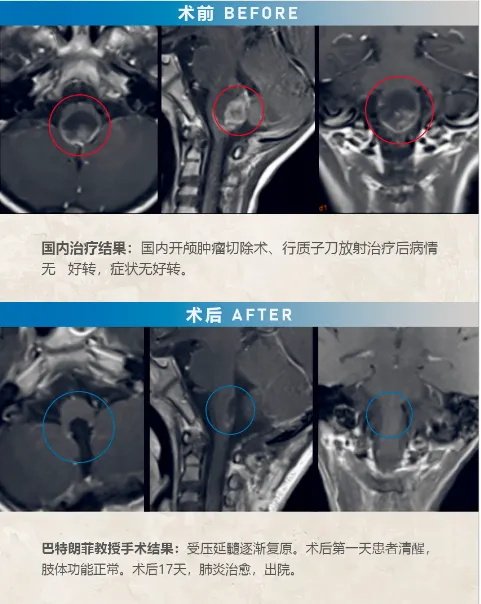
室管膜瘤复发后再次手术的案例越来越多,复发再次手术已被证明可以明显改善预后。只要有可能,应建议再次手术。室管膜瘤来源于脑室与脊髓中央管的室管膜细胞或脑内白质室管膜细胞巢中的中枢神经系统肿瘤。手术全切肿瘤是室管膜瘤的优选治疗方案,一个潜在的重要预后因素是手术切除程度,全切除组存活率有显著的提高。
室管膜瘤手术
全切的重要性及难点
据相关研究,有一致的证据表明,大多数复发发生在原发肿瘤的部位,并且在肿瘤切除不完全的患者中,软脑膜播散率较高。例如,Pollack等人(1995)发现5年期无进展生存率PFS和总体生存率OS在残留疾病患者中分别为8.9%和22%,而接受GTR的患者为68%和80%。同样,Rousseau等人(1994)报道了GTR患者的5年PFS和OS分别为75%和51%,而次全切除(STR)患者为23%和26%。

数据来源:Dorfer,C.,Tonn,J.,&Rutka,J.T.(2016).Ependymoma.Gliomas,417–431.doi:10.1016/b978-0-12-802997-8.00025-6
疑似室管膜瘤患者的初始治疗是尽可能安全切除肿瘤。虽然全切是手术目标,但由于脑干受累或肿瘤邻近其他重要结构,全切不一定可行,这要求手术者有较高的显微操作技术及术中耐心的分离技巧,尽量做到把外科手术降低对小儿患者的影响。
并发症—后颅窝室管膜瘤切除术后常见的潜在并发症包括:
●小脑性共济失调–在切除颅后窝肿瘤后,患者可能出现新的共济失调或原有共济失调加重。小脑半球外侧受损可表现为肢体辨距不良,小脑中线部位受损更易导致步态共济失调。
●后组颅神经损伤–桥小脑角病变常会导致明显的后组颅神经损伤,引起半面无力、构音障碍、吞咽困难或听力丧失。至少在婴儿中,成功切除肿瘤后可以恢复功能。
●颅后窝综合征–小脑缄默症也称颅后窝综合征,是公认的颅后窝手术并发症,不断增多的资料显示该病常见于小脑上脚或中脚受累时。
如果在第一次手术中,由于可能侵犯脑干、胼胝体等复杂位置而导致的肿瘤切除过程中造成无法接受的神经功能缺损,迫使神经外科医生放弃肿瘤切除,那么决定进行第二次手术的尝试就需要非常谨慎。这种情况下,选择技术高超的神经外科医生就至关重要了。尤其是儿童,追求手术全切的同时也应以保持良好的生活质量为目标。
INC国际神外大咖
复发性儿童室管膜瘤前沿研究
颅内室管膜瘤常发生于第四脑室,肿瘤常延伸进入蛛网膜下腔,有时包裹延髓和上段颈髓。幕上室管膜瘤可位于脑室内(通常在侧脑室)或脑实质内。
室管膜瘤的典型发生位置随患者年龄而异:
●儿童–儿童中约90%的室管膜瘤位于颅内(75%位于颅后窝),其余10%位于脊髓。
●成人–成人中约65%的室管膜瘤位于脊髓,25%位于幕下,10%位于幕上。
在INC旗下世界神经外科顾问团成员James T.Rutka教授的《Outcomes following management of relapsed pediatric posterior fossa ependymoma in the molecular era》(分子时代的小儿复发性后颅窝室管膜瘤的治疗预后管理)论文中,综述了其关于儿童复发性后颅窝室管膜瘤的治疗和预后之间的联系,如何为复发性后颅窝室管膜瘤患儿争取到更好的预后生存期?

加拿大James T.Rutka教授
●世界神经外科学院院长(2011-2014)
●美洲神经外科学院院长(2012)
●美洲神经外科医师协会主席(2010-2011)
●世界神经外科专业知名杂志《Journal of Neurosurgery》主编(2013年至今)
●多伦多大学外科学系教授、系主任(1999年至今)
●多伦多大学儿童病院、亚瑟和索尼亚拉巴特脑瘤研究中心主任(1998年至今)
●加拿大勋章(Order of Canada,2016年)
●“国际微笑勋章”(International Order of Smile)(2006年)
鉴于复发性儿童室管膜瘤的管理情况,Rutka教授通过研究2000年至2019年原发性和复发性室管膜瘤儿童的生存率,用于评估治疗因素和总生存期之间的关系。

研究结果

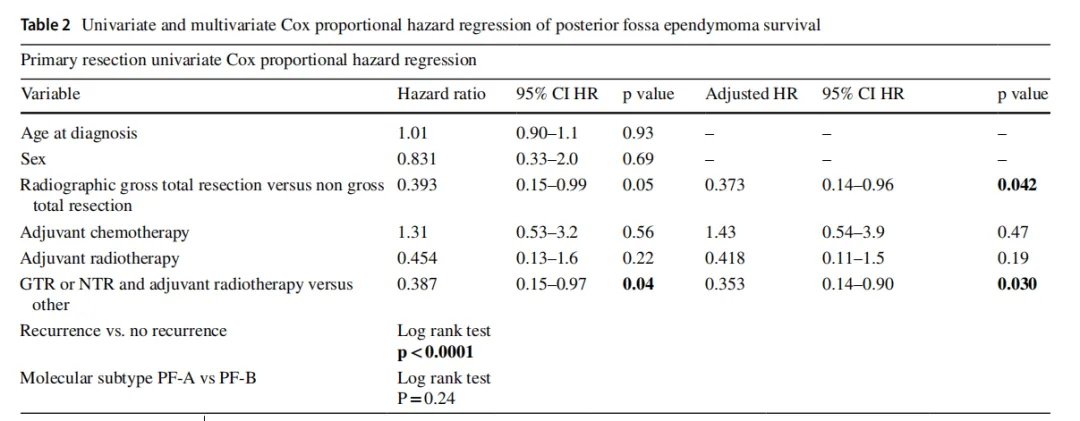
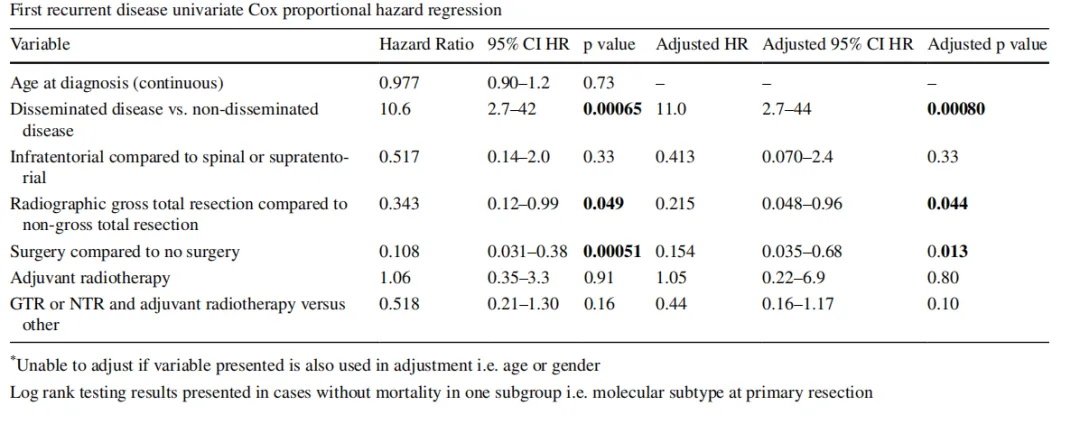
这项研究中,50%的患者中位生存期为12.3年,首次复发疾病诊断后为3.3年。全切除(GTR)与初次切除术后生存率显著提高相关。复发与较差的生存率显著相关。在疾病复发诊断时,播散性疾病是一个负预后因素,而首次复发时GTR与生存率改善显著相关。结论表明——复发时的疾病播散程度和首次复发疾病的切除范围是重要的预后因素。对于复发性室管膜瘤,手术治疗优于不手术治疗。
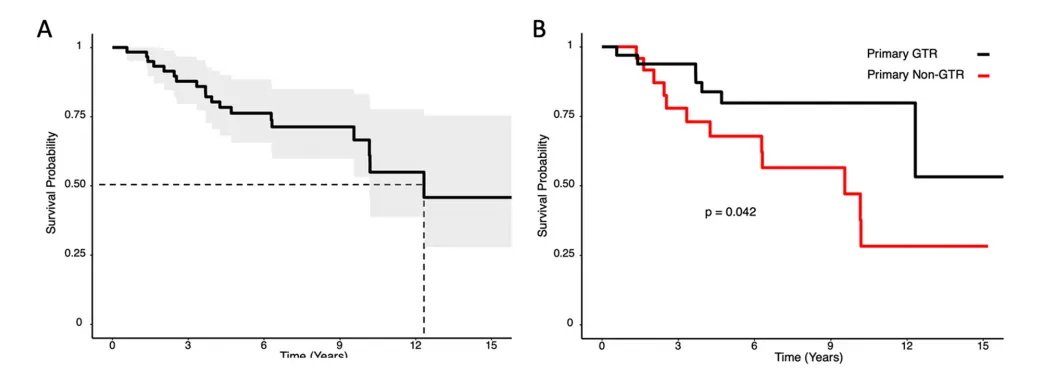
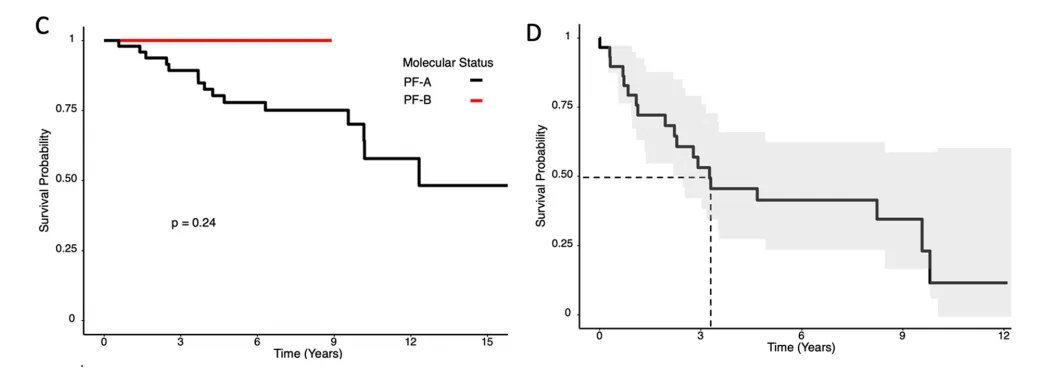
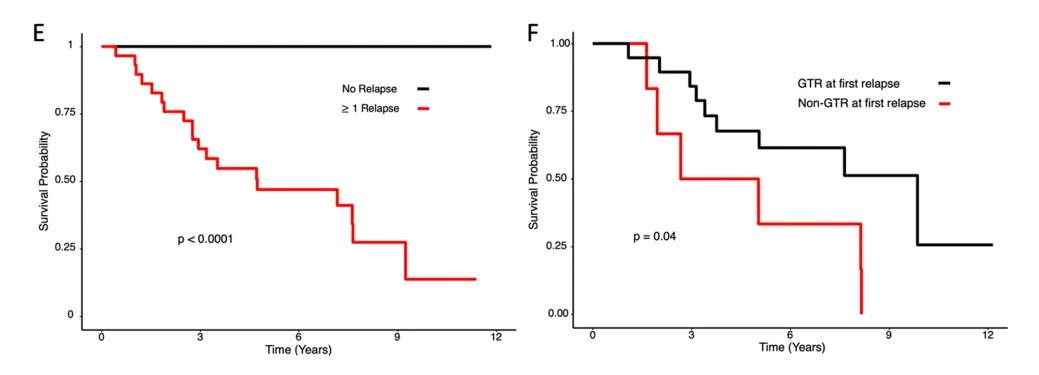
图1 Kaplan-Meier曲线显示原发性后窝室管膜瘤切除术(A-C)和首次复发室管膜瘤切除术(D-F)患者的总生存率。A组显示原发性室管膜瘤切除术后总体队列生存率为95%置信区间(虚线显示队列生存率为50%)。B组和C组分别显示了大体全切除与非大体全切除患者的原发性室管膜瘤生存率(p=0.042)和跨分子亚组生存率(p=0.24)。
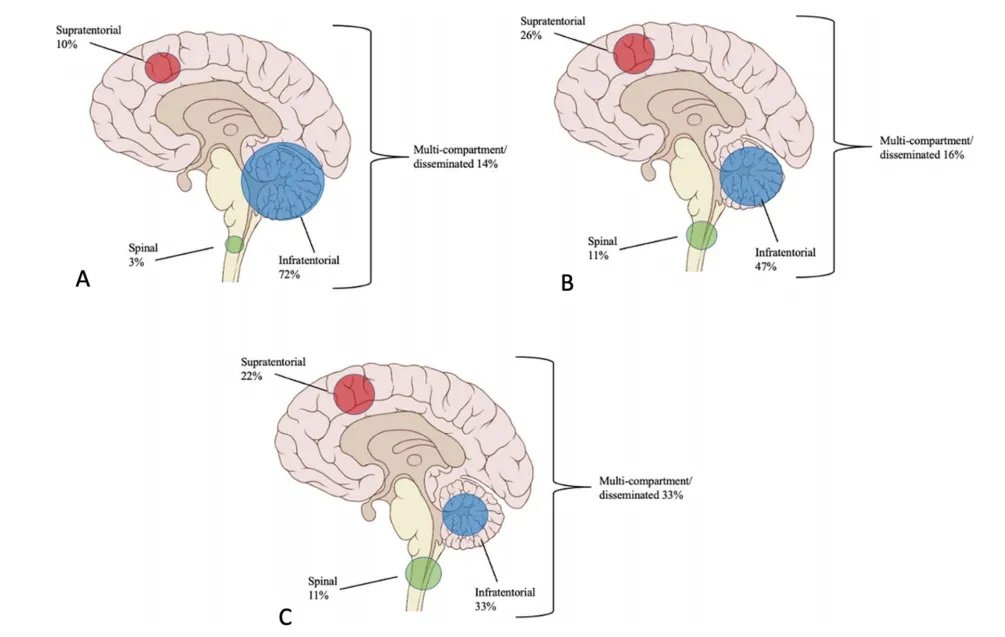
图2初次切除后复发位置解剖图。A、B、C组显示第一次复发、第二次复发和第三次复发室管膜瘤分布
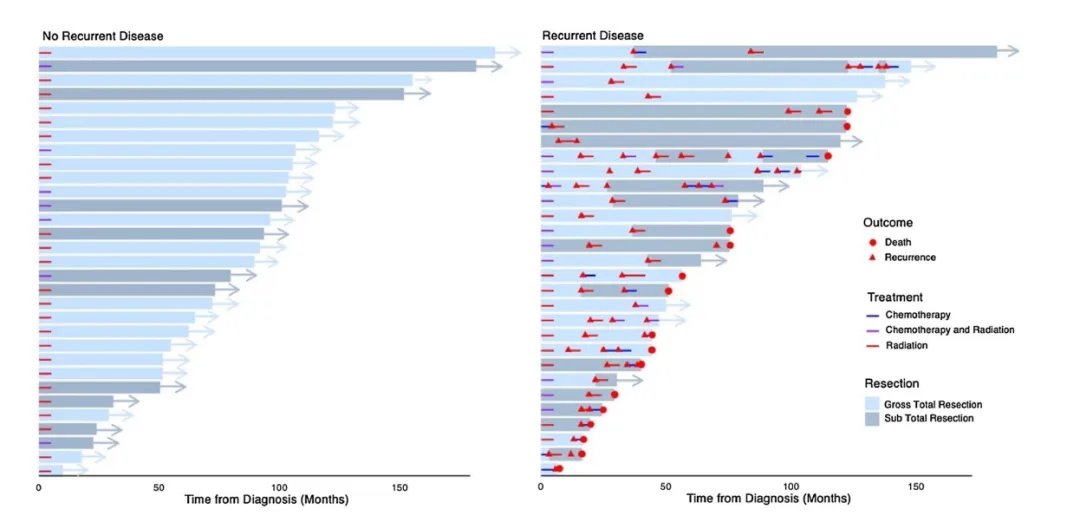
图3后颅窝室管膜瘤初次治疗后无复发(左)和复发(右)患者的生存轨迹。箭头表示审查时的存活时间,三角形表示复发事件,圆圈表示死亡率。放射治疗(红色)、化疗(蓝色)、化疗和放疗联合治疗(紫色)和手术
▼后颅窝室管膜瘤生存率的单因素和多因素分析
关于儿童复发室管膜瘤相关研究

在以往针对接受不同治疗方式的原发性颅内室管膜瘤儿童患者的大型系统综述中,GTR与低的死亡率、有利的无进展生存期(PFS)和最长的总生存期(OS)相关。相比之下,次全切除(STR)组的死亡率高。其他研究证实了切除程度对儿童室管膜瘤患者OS、局部复发率和无事件生存的预后重要性,并强调了辅助放疗对OS的重要性。辅助化疗的作用仍然是一个活跃的研究领域,是正在进行的临床试验的主题。
在GTR和辅助放疗后,即使在长期存活5年的患者中也存在局部复发的风险。复发性室管膜瘤的治疗考虑包括每次疾病复发时的手术干预,考虑化疗和/或辅助放疗。最近一项针对局部复发的儿童幕下室管膜瘤的多中心研究显示,首次复发时的GTR与改善的OS相关。化疗治疗复发性室管膜瘤没有显示出令人信服的生存效益,尽管在儿童患者中已被认为是为了替代放疗。
后记
小儿脑肿瘤症状常不典型,一般是到肿瘤长到巨大,压迫脑神经功能,出现明显症状时,才会引起家属的注意。孩子如果有不明原因的头痛、呕吐、跌倒等,要尽早就医,早治疗,以免错过最佳治疗时机。
手术是室管膜瘤治疗重要的一步,做不好会造成多次开颅。孩子不幸确诊了室管膜瘤,家长务必不要慌张,理清治疗思路非常重要。不管是复发的室管膜瘤还是初次发现的,手术都是重要的一步,找对医生非常重要。盲目就医手术,如果没切干净后期复发,孩子免不了再挨一刀,整个家庭都将再次遭受重创,另一方面如果手术不慎损伤正常脑组织神经,术后的后遗症和并发症也难以想象。慎重选择神经外科医生团队和医院,经验丰富的主刀医师是疾病转归和预后的关键性左右,是提高生存率和生活质量的重要保障。




