脊索瘤是一种少见的、生长缓慢的、具有局部侵袭性及损害性的恶性骨肿瘤。脊索瘤好发于颅底和脊柱等中轴骨骼,约30%原发于颅底。由于颅底脊索瘤具有解剖位置深在、侵袭范围广、周围神经血管复杂脆弱、对常规放疗欠敏感及易复发等特点,诊治需要神经外科、耳鼻咽喉头颈外科、口腔颌面外科、整形外科、放疗科、肿瘤科、病理科及影像科等多学科医生合作。但在临床实践中,相关学科医生对其认识尚存不足,咨询亟待规范。中国医疗保健国际交流促进会颅底外科学分会、欧美同学会医师协会颅底外科分会、中国医疗保健国际交流促进会神经外科分会组织脊索瘤临床诊治经验丰富的上述多学科专家通过阅读文献,整理工作经验,总结相关研究成果,反复讨论形成如下意见。

以下为颅底脊索瘤多学科咨询病理、复发及预后篇,关注INC国际神经外科医生集团,后期将交流更多疑难脑瘤相关资讯。
脊索瘤流行病学与组织病理学特点
据统计,脊索瘤年发病率约为百万分之一,好发于男性,男女发病比例约为1.6:1,中位发病年龄为60岁:其中,颅底脊索瘤的中位发病年龄相对偏低,约为40岁,男女比例约为1.4:1。
根据国际卫生组织(WHO)中枢神经系统肿瘤分类(2021版),脊索瘤分为4种病理学类型:经典型、软骨型、去分化型和差分化型。
1经典型脊索瘤:肿瘤呈分叶状生长,质地较软呈胶状,常见骨质损害。瘤细胞被黏液基质分隔成条索状。瘤细胞胞质透明,可出现单个或多个大小不等的空泡。免疫组织化学染色可见瘤细胞表达Brachyury蛋白、角蛋白、上皮膜抗原和S-100蛋白。
2软骨型脊索瘤:瘤内含有明显的软骨样成分,间质似透明软骨.陷窝内的细胞似软骨细胞。肿瘤的其他区域具有典型脊索瘤的特征。
3去分化型脊索瘤:为双相特征的肿瘤,既有经典型脊索瘤的成分,又有恶性肉瘤的成分,其经典型区域表达Brachyury蛋白和角蛋白,而在恶性成分区域不表达。
4差分化型脊索瘤:病例数较少.是一类好发于颅底部位,特征性含有SMARCBI/INI1表达缺失,但表达Brachyun蛋白的新型脊索瘤。该型多见于儿童,且女性比例较高,女性与男性比例为1.4:1。
脊索瘤影像学特点
对于颅底脊索瘤患者,需完善头颅CT(含骨窗)和MRI(含增强)检查。
(1)CT:表现为中线区域的类圆形或不规则的软组织肿块,多为混杂密度骨窗像可见邻近骨质损害。
(2)MRI:多表现为不巧与信号,这与肿瘤内常含有囊变、出血及残留骨质等多种成分有关。T1加权成像上病灶多呈等或低信号,T2加权成像上是等或高信号。在增强扫描像上,大多数肿瘤呈中度不均匀强化,强化多呈“蜂窝状或“颗粒状”,部分肿瘤内因坏死明显或含有大量黏液样物质,增强扫描仅表现为轻度强化或无强化。此外,少数颅底脊索瘤可表现为硬膜下病变而缺乏骨质受累表现。颅底脊索瘤需与软骨肉瘤、鼻咽癌、脑膜瘤、颅咽管瘤、垂体腺瘤及软组织肉瘤等肿瘤鉴别。
得了脊索瘤会有哪些症状?脊索瘤临床表现研究
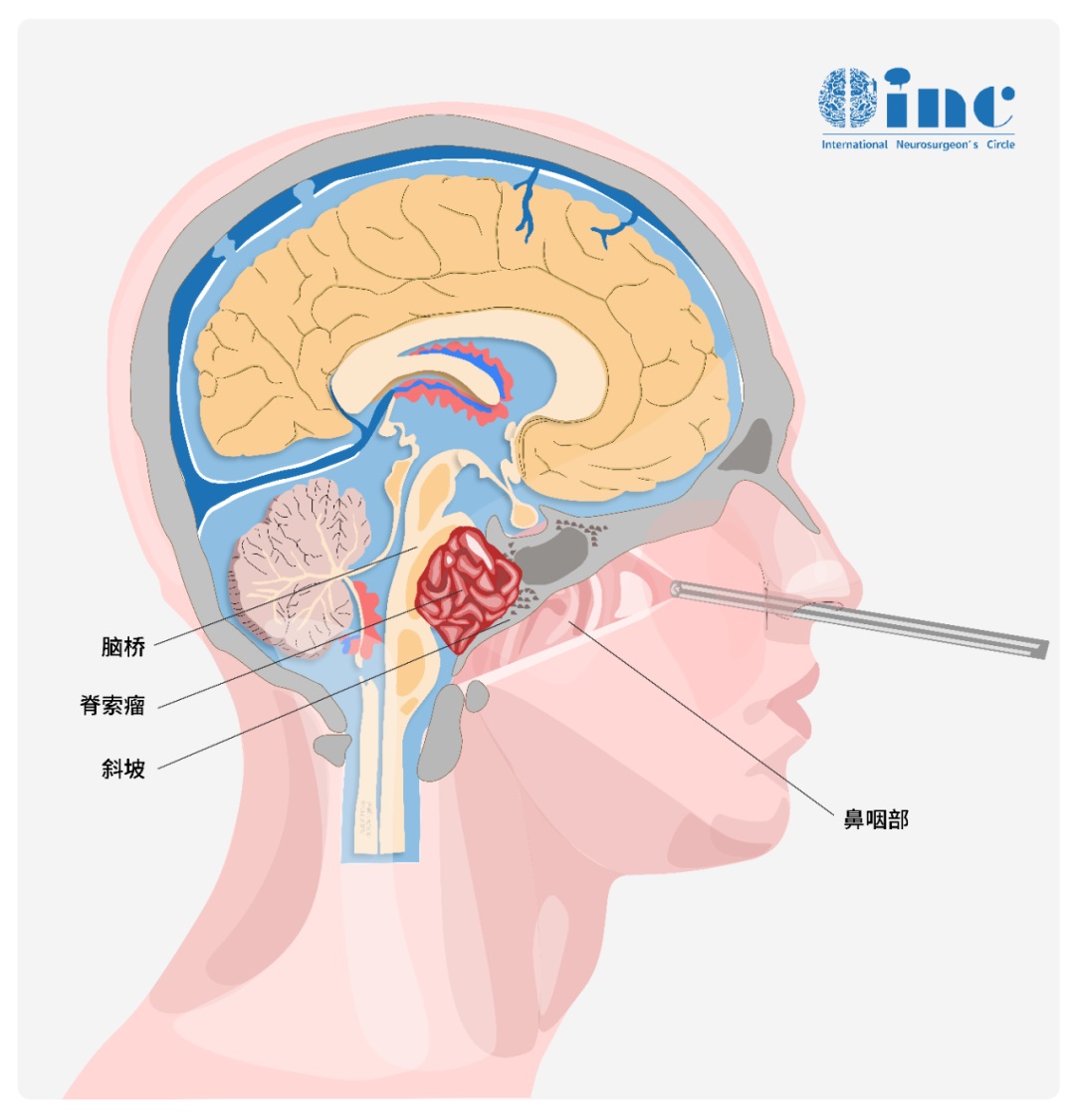
颅底脊索瘤的临床表现取决于病变的部位、大小、生长速度以及与邻近神经、血管和脑组织的关系。病变累及中上斜坡时,复视(外展神经受累)为常见的脑神经受累表现。当肿瘤向鞍区生长时,可表现为垂体内分泌功能低下(下丘脑垂体受累)和视力视野改变(视路受累)和视力、视野改变(视路受累)。当肿瘤累及后组脑神经时,可表现为声音嘶哑、吞咽困难、饮水呛咳及耸肩无力等症状。当肿瘤压迫中脑、脑桥及延髓腹侧时,可出现肢体无力或瘫痪等锥体束受累表现。部分患者可因肿瘤侵及鼻腔、鼻窦而仅表现为鼻塞或脓涕:或因瘤体侵及眼眶致突眼、复视及视力下降等症状。
脊索瘤复发了怎么办?关于复发脊索瘤的治疗
颅底脊索瘤的5年复发率约为50%,而复发颅底脊索瘤治疗后2年再复发率约为50%。经典型脊索瘤局部复发后可向恶性程度更高的去分化型发生恶性转化,必要时行影像学检查排除远处转移。对于复发肿瘤,可以选择手术、放疗或手术结合放疗。选择时应重点考虑患者的年龄、身体状况、症状体征、肿瘤位置、切除的难易程度及范围、放疗可达到的区域,以及既往治疗情况等方面。若难以做出决定,可短暂观察,再行影像学复查,决定治疗策略。
手术切除复发脊索瘤时,仍应以确定顺利的前提下较大限度地切除肿瘤为目标。对于原发肿瘤仅行手术切除而未行放疗的患者,复发脊索瘤手术切除后应进行放疗。对于有放疗史的复发脊索瘤,考虑到再程放疗的风险,应尽可能达到手术全切除,术后不予放疗:若术前评估认为难以实现充分的肿瘤切除,但有助于缓解症状或增加放疗的可行性,也可以考虑先行手术,充分评估脑干及脑神经等再程放疗的风险后,尽量给予较高剂量的放疗干预,放疗技术可以采用多次分割放射或立体定向放射技术。
意见:复发颅底脊索瘤应由手术科室和放疗科室根据患者既往治疗史,并结合实际情况合作制定个体化的治疗策略和治疗计划。
得了脊索瘤能活多久?脊索瘤随访及预后
颅底脊索瘤术后随访的内容包括临床症状(是脑神经相关症状)、鼻腔检查和影像学检查。建议原发颅底脊索瘤患者于术后3个月进行1次复查,6个月进行2次复查,以后每年进行1次头颅MRI检查。复发肿瘤患者每3-6个月应进行1次头颅MRI检查。脊索瘤具有潜在的远处转移可能,包括肺、骨、肝、淋巴结和皮肤:尽管颅底脊索瘤的远处转移少见,但在颅底脊索瘤治疗和随访中需格外重视手术操作引起的肿瘤播散。
原发颅底脊索瘤患者的5年总体生存率为70%-86%,5年无进展生存率为50%-66%,术后辅助放疗可进一步好转患者的预后。
4种病理学类型中,软骨型、经典型、差分化型和未分化型脊索瘤患者的预后依次下降。其中,差分化型患者的中位无进展生存期约为6个月,未分化型约为4个月,中位生存期均<2年。研究表明:肿瘤影像学表现和骨质受侵程度与患者的预后密切相关。肿瘤在头颅MRI的T加权成像呈低信号、12加权成像呈高信号,强化不明显者较其他类型颅底脊索瘤的进展慢,预后好。根据骨质侵袭程度将脊索瘤分为外生型(骨质损害不明显且向骨质以外的空间生长)和浸润型(骨质损害明显且浸润骨质生长),浸润型肿瘤术后进展快于外生型肿瘤。
意见:原发颅底脊索瘤术后3个月进行1次复查,6个月进行2次复查,以后每年进行1次MIRI检查。复发颅底脊索瘤每3-6个月应进行1次MRI检查。外生型肿瘤可适当延长复查间隔。




