颅底脊索瘤由于其位置深在,周围毗邻众多重要的神经血管结构,使得外科治疗较为困难,原位复发或残留肿瘤再生长的比例较高。尽管部分脊索瘤患者有较长的生存期,但是超过50%的患者会因为复发或者转移播散而预后不良。近年来,随着多项技术手段和设备的应用以及发病机制的深入研究,脊索瘤的治疗取得了较多的进展。
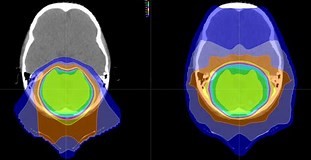
当手术达不到全切除,可通过辅助质子治疗的方法进行,这是一种粒子疗法,其使用质子束照射患病组织,比较常见的是治疗癌症。质子治疗相对于其他类型的外部束放射治疗的主要优势在于,作为带电粒子,剂量可以在狭窄的深度范围内沉积,并且进入,出口或散射的辐射剂量较小。

在一篇对颅底脊索瘤质子治疗的临床研究中,研究专家针对病变的局部控制率和决定颅底脊索瘤复发的因素,系统地分析了该治疗的适应症和预后,此外还收集了与治疗相关的辐射诱发的副作用的数据。
根据PRISMA指南,研究专家使用三个数据库PubMed、Embase和Cochrane对相关文章进行了文献搜索算法。纳入和排除标准用于评估1980年至2018年之间发表的全部已鉴定研究。
该研究对11个类别进行分析(n=511例患者),研究人群的平均年龄为47.3±5.8岁。初始治疗时的术后放射平均剂量为71.1±3.1 Gy。平均随访时间为45.0±17.5个月。在此随访期内,有26.8%的患者复发,平均复发时间为34.5±15.2个月。从1级(轻度皮炎)到4级(颞叶坏死和视觉障碍),大量患者经历了副作用。
据大量临床数据显示,质子治疗脊索瘤的5年总生存率为85%,大大延长患者生命。质子治疗脊索瘤副作用少,使正常组织不受或少受照射,保护脑部重要器官免受损伤,降低正常组织副反应发生。
质子治疗的适应症除了脊索瘤,对一些脑部良恶性肿瘤、脊髓肿瘤、脑血管疾病、头颈部肿瘤、眼部病变、胸腹部肿瘤、儿科肿瘤等均有较好的疗效。质子对于儿童及青少年癌症的治疗有较好的敏感性,更能合适提升儿童治疗后的生活质量和生存期。




