颅内脑瘤,即便在如下各种神经导航利器辅助下,很多手术入路也有局限,医生的“手”也难以“够得着、切得干净”,对于那些爱钻骨头、在神经血管的狭缝中生长的大型肿瘤。这种情况的典型代表,就是脊索瘤,位置刁钻、爱钻缝隙、爱啃骨头,是神经外科手术三大棘手。
颅底脊索瘤手术难题难在哪里?
颅底脊索瘤主要位于颅底中线斜坡、颅颈交界区部位,毗邻颈内动脉、椎-基底动脉和脑神经等重要结构,颅底骨质常明显被侵蚀,是神经外科公认的治疗困难的疾病之一。目前,颅底脊索瘤的优选治疗方式是手术切除。采用开颅显微镜下切除肿瘤时,由于操作空间狭小、不易充分显露肿瘤,存在视觉“死角”,常需要牵拉脑组织、跨越神经和血管,因此切除相对困难。
斜坡硬膜由双层硬膜构成,两层硬膜间存在基底窦,基底窦的静脉血经岩上窦和岩下窦回流,两者以岩尖附近为解剖标志,岩尖上方静脉回流至岩上窦和海绵窦,岩尖下方静脉回流至岩下窦,进入颈静脉孔的岩部。虽有手术治疗硬膜下脊索瘤的相关报道,但一般认为颅底脊索瘤为硬膜外病变,由于肿瘤的侵袭性生长,可累及硬膜下。
上、中斜坡脊索瘤常压迫展神经,引起复视,是上、中斜坡脊索瘤较早和较常见的症状。展神经由Dorello管进入海绵窦后间隙,继续向外上方走行于海绵窦内。Dorello管位于岩尖上方,岩尖可作为寻找Dorello管位置的标志。下斜坡脊索瘤可损害枕髁骨质,累及舌下神经管内的舌下神经,甚至累及颈静脉孔内的舌咽、迷走神经,导致舌肌萎缩、声音嘶哑、饮水呛咳等症状。
颅底入路手术目标是利用颅内贯穿的骨性通道,较大限度地减少手术操作对脑和神经血管损伤,从而准确顺利切除颅底深部的肿瘤等病变。神经内镜经颅底入路往往具有多方面优点,对颜面外观的影响小,能够抵近观察、近距离放大、提供清晰的手术视野,不需牵拉脑组织和跨越神经、血管即可显露肿瘤,易于处理受累的颅底骨质和硬膜,较早地切断肿瘤血供,对神经血管结构影响小,并且角度内镜具有侧方观察功能,大幅扩展了手术视野,这些特点使得神经内镜在处理深部、隐匿的病变时具有明显的优势。
对于斜坡脊索瘤联合经岩骨入路(CTPA)是较通用的颅底入路手术切除后颅窝和中颅窝病变。通过其宽阔的手术术野空间可以提供多方向、多角度操作方向,使得可以切除岩斜坡区、基底前区、基底后区和脑干等“死角”区的复杂和具有挑战性的病变。

颅后和颅前联合手术入路的结合包括广泛的颅侧骨钻孔,可以广泛暴露深部的颅底结构,较大限度地减少脑组织压迫,缩短手术操作距离,并可以在多个手术操作角度处理关键的神经血管结构。但是这种方法对神经外科医生和患者来说仍然具有挑战性,因为:
(1)该手术入路的技术复杂性需要很长的学习曲线;
(2)手术入路旁有许多关键神经、血管组织,如大血管破裂有死亡风险;
(3)手术入路通路长、操作角度广,对医生需要有很好的器械操作度,需要对内镜解剖有很好的掌握度;
(4)容易发生脑脊液泄漏风险,由于这样的手术入路大面积的骨磨除的需要,和水密硬脑膜闭合的难度,都要求医生对有很好的广泛入路开颅后,对损害的颅底完成良好的“重建”。
(5)该入路广泛的皮肤切口、颞肌剥离和宽开颅增加了手术创伤、并发症风险和外观美容问题,使这种手术方式与当前微创手术的概念和患者的期望不一致。
(6)但是对于颅底复杂病变,如使用更简单、更省力的入路,会增加神经血管并发症和切除肿瘤受限的风险。
由于这些原因,在过去的几年里,为了优化并减少手术创伤,国际颅底主席福教授团队对联合经岩骨入路进行了改良创新。福教授团队为此,进行了一项解剖学研究,以研究一种微创的联合经岩骨入路改良方法,即微型经岩骨联合入路(mini-CTPA),其目的是较大限度地减少软组织的剥离和手术时间,同时提供与经典联合经岩骨入路相似的手术暴露。
26岁女性斜坡脊索瘤延伸乙状窦、海绵窦
还有顺利全切的可能吗?
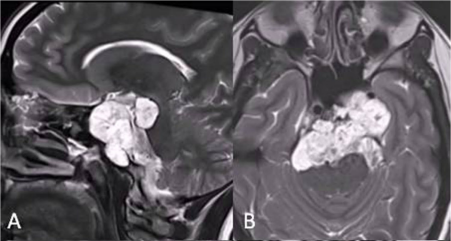
26岁女性,阵发性复视,进行性左外展神经麻痹,MRI显示斜坡较大脊索瘤,病变浸润性生长,肿瘤延伸浸润至乙状窦(SS)、左侧海绵窦(CS)、下斜坡到脑干脚间池硬膜部分(图A、B)。
INC福洛里希教授成功手术
一期手术
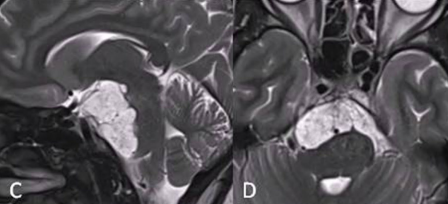
采用联合内窥镜鼻内入路(EEA)切除硬膜外部分重量,对于硬膜内部分肿瘤采用经颅入路,以降低脑脊液漏和神经血管损伤的风险。首先,进行内镜鼻内活检,显示典型的脊索瘤。然后,她接受了内镜经鼻入路手术,从硬膜外部分切除到斜坡和海绵窦部分的肿瘤(图C、D)。
二期手术
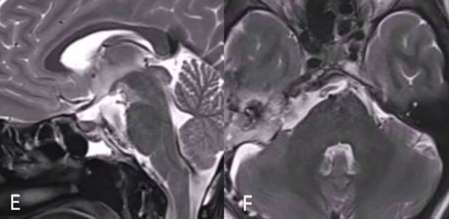
2个月后,进行二次手术,使用右侧mini经岩骨入路切除硬膜内肿瘤。术后MRI显示肿瘤完全切除GTR(图E、F)。术后接受了质子束治疗(PBT)。5个月随访时,她的神经系统检查正常,头面部外观美容效果也好。
福教授如何改良联合经岩骨入路?
福教授团队提出的“mini-combined transpetrosal approach”。首先也是手术切口的缩小,减少对颞肌和枕部肌群的暴露和剥离,同时然后手术缝合关闭时更方便复位。主视角顺着岩骨嵴从后外向前内,使得磨除岩尖的视角与标准Kawase入路的前外侧视角不同;在这视角下,对三叉神经压迹下方的岩尖较前部反而容易磨除,而内听道顶壁和道后三角由于迷路的遮挡而更难磨除;对内听道的定位很难再用经典的角平分线方法,而是从前向后、从松质骨到皮质骨来判断内听道前壁。
为了更好地利用“颞叶-小脑裂”(temporo-cerebellar“fissure”),幕上硬膜切口需适当向后沿横窦延续,如同Dolenc入路T形硬膜切口中沿侧裂的那部分切口。因此,与经典的联合经岩骨入路(同一团队Hanakita(2019))相对比,该mini入路在前后轴向上,缺少了经典岩前入路的前外侧视角,这是头皮切口大幅减少了前方延伸的结果;在上下轴向上,虽然颞部的骨窗高度减少,但作者推测实际术中通过脑脊液释放等脑松弛技术,影响不大。当然,为获得更多视角和操作自由度,完全体的联合经岩骨入路仍是不可或缺的经典之选。
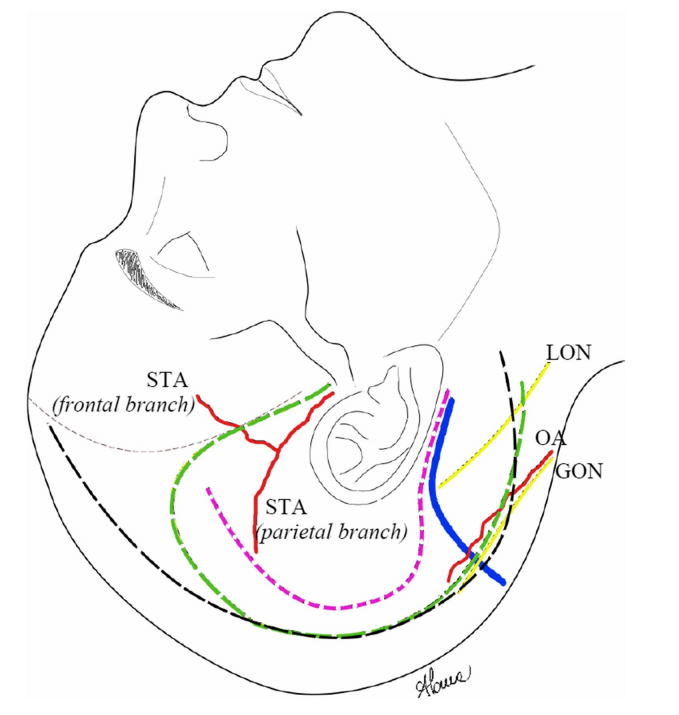
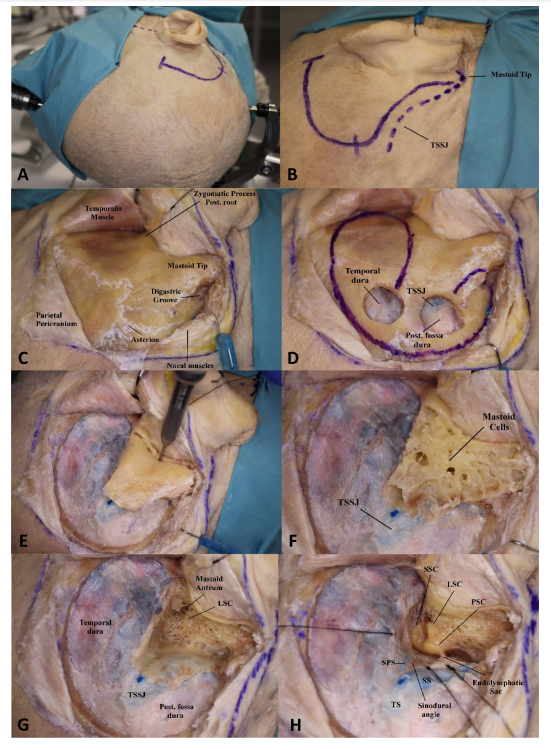
▼mini联合经岩骨入路的头皮切口(粉色虚线)和整体示意图,注意左图OA(枕动脉)走行有误
▼mini经岩骨入路步骤
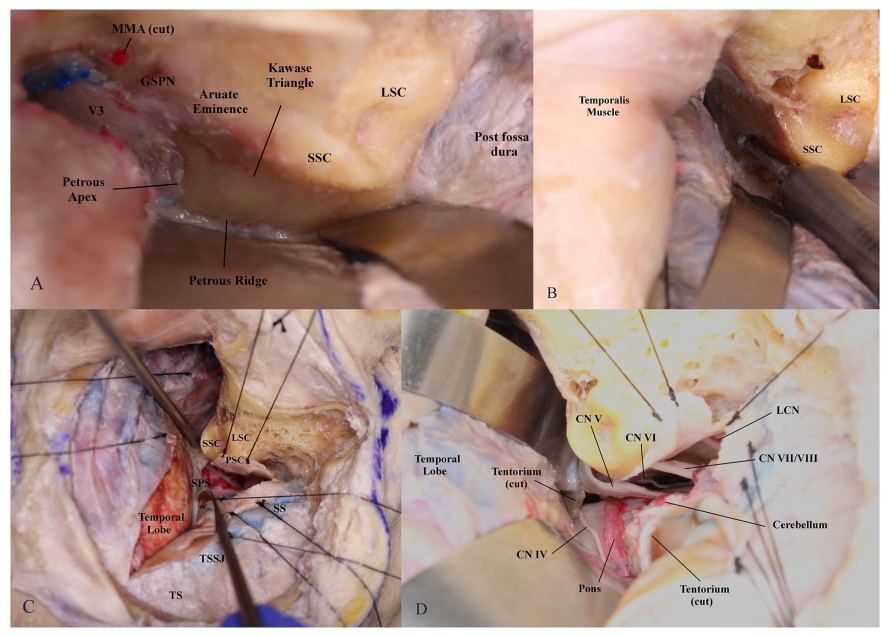
经岩骨入路可以与额颞入路进行类比:
从窦脑膜角到岩尖的岩骨嵴磨除,可比作从翼点到前床突的蝶骨嵴磨除;
为充分显露岩尖而进行的V3及鞍旁间隙后部的硬膜间剥离,可比作为充分显露前床突而进行的MOB及鞍旁间隙前部的硬膜间剥离;
沿V3后缘(岩骨三叉神经压迹后缘)切开骨膜层,以此为界,前方的鞍旁间隙为硬膜间暴露,后方的岩骨为硬膜外暴露,可比作,沿眶上裂内侧部(前床突锐利的外缘)切开骨膜层,以此为界,后方的鞍旁间隙为硬膜间暴露,前方的前床突为硬膜外暴露;
向两侧牵开小脑和后颞叶,松解“颞叶-小脑裂”,可比作向两侧牵开颞叶和额叶,松解侧裂;
限制小脑和颞叶牵拉的岩上静脉和Labbe静脉,可比作限制额颞叶牵拉的侧裂浅静脉及其属支。
总结
国际颅底主席福教授改良创新的MCTA入路是一种临床选择方案,为岩斜区和脑干提供了良好的手术暴露、肿瘤切除率、神经保护和外观美容效果。




