一切科学的进步与发展都离不开创新的作用,医学更如是......
提到开颅手术,许多人脑海中立刻浮现出血腥骇人的画面——脑壳掀开,打开天灵盖。这种根深蒂固的恐惧,让许多患者望而却步。但真相是,现代神经外科早已告别"大刀阔斧"的时代,而是讲究更加精细化、精准化的微创手术。切口可以小如硬币,骨窗仅需指甲盖大小,甚至有些手术无需开颅,仅通过鼻腔就能精准抵达病灶,取出肿瘤。
这个凶险的颅底脑膜瘤在短短半年间显露出惊人的侵略性——它从海绵窦这个“危险三角区”发难,不仅快速向颞窝扩张领地,更是一举攻陷了蝶腭窝和蝶窦这两大要塞。肿瘤如此迅猛的进展态势,必须立即手术解除危机!
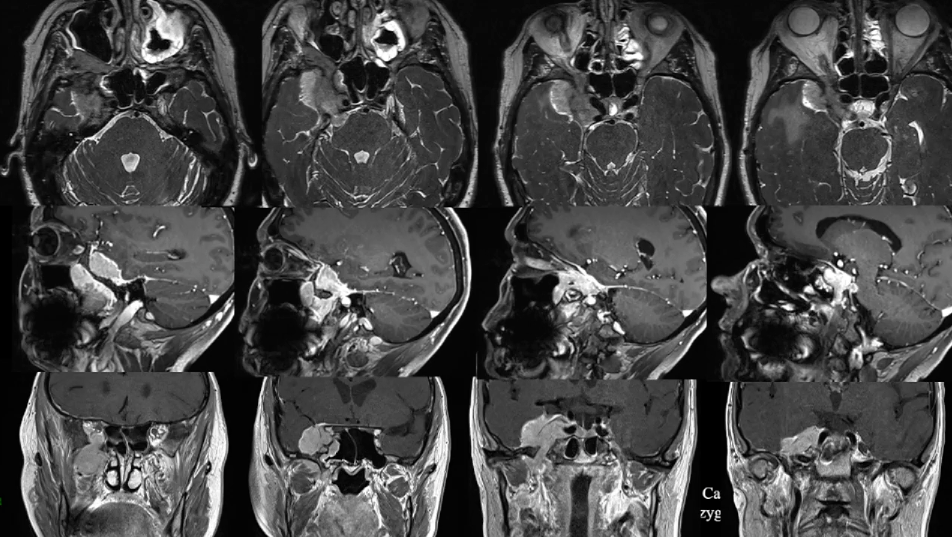
手术前影像
经过术前一系列检查评估,福教授团队最终决定在“螺蛳壳里做道场”,敲定手术方案——使用神外内镜+显微镜“双镜联合”手术治疗,通过“眶翼间隙”(OPC)这个深锁孔通道抵达病灶,“以小搏大”。
1. 从19世纪"野蛮开颅"到保护大脑的医学革新
19世纪末的神经外科手术,堪称一场惊心动魄的生死博弈——医生需要切开巨大的头皮,锯开巴掌大的颅骨,徒手扒开脆弱的脑组织才能触及肿瘤。在缺乏精准诊断、无影灯和显微器械的年代,这种“开天灵盖”式的手术不仅场面骇人,更伴随着触目惊心的死亡率。
但正是在这样黑暗的起点上,一代代神外医者开始了对大脑的虔诚守护——对于皮肤以及颅骨的处理,都围绕如何方便去保护大脑设计手术方案。这个原则一直沿用至今。所以神经外科真正的微创是保护好脑组织、脑功能的情况下,完成肿瘤切除。当然追求小切口并不是手术的目的,而是过程,在这条路上,锁孔手术应运而生。

70年代初,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员Takanori Fukushima教授(1942-2024)最早将内窥镜运用于神经外科领域,用于脑室内病变的活检,囊肿开窗术和脑积水的治疗。80年代,Fukushima教授首次提出“锁孔手术(key hole operation)”理念,首次经眉弓入路进行前颅底手术,他创造了多种世界领先。其“锁孔手术”的精髓,即小切口、小骨孔切大肿瘤,小孔径/窄缝隙做深部手术的微创理念已深入人心,可谓“螺蛳壳里做道场”的现实体现,已成为脑外科经典术式,堪称教科书式的创造。与普通的开颅手术相比,锁孔手术,极大降低了正常脑组织的骚扰,最大限度的避免了术后并发症后遗症,提高了患者的术后生活质量,大大减轻了患者的负担。

而开头的这个案例正是来自于,Fukushima教授和INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)另外一位成员Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)等共同撰写的论文:《The orbitopterygoid corridor as a deep keyhole for endoscopic access to the paranasal sinuses and clivus 眶翼间隙作为内镜进入鼻窦和斜坡的深锁孔》。
该研究描述了通过眶翼间隙(OPC)获得的扩大的前内侧三角(AMT)的手术技术。OPC 可以为进入鼻腔、蝶窦(SphS)、上颌窦(MaxS)和斜坡(clivus)提供一个有用的手术通道。结合使用显微镜和内镜,可以通过这个通道改善肿瘤切除的可视化和照明效果。这种新的方法可以成为处理延伸至鼻旁窦的蝶眶区病变的一种选择,特别是在需要精细的颅内操作的病例中。

2. “螺蛳壳里做道场”双镜联合,深锁孔手术
为什么这台手术如此复杂呢?有句老话叫“螺蛳壳里做道场”,用它来形容再精确不过了。
福教授首先通过手术全切颅外肿瘤(蝶窦、蝶腭窝病灶)以最大限度减瘤;针对与神经血管紧密交织的海绵窦内肿瘤,为避免面瘫等神经损伤风险,采用放疗控制;在“神经内镜+显微镜双镜联合”技术,在完整保护神经功能的前提下成功完成手术。术后16个月随访显示患者未出现病情进展迹象,疗效显著。
▼使用颧弓入路手术,利用筷子技术神经内镜+显微镜次全切除肿瘤,从海绵窦剥离硬脑膜,切除了浸润的硬脑膜和向颞部延伸的硬膜上脑膜瘤。

▼显微镜下暴露海绵窦外侧壁,注意暴露血管,并进行窦外肿瘤切除。

▼显微镜下切除部分肿瘤或瘤内减压

▼显微镜下暴露充分肿瘤,进行关键解剖定位
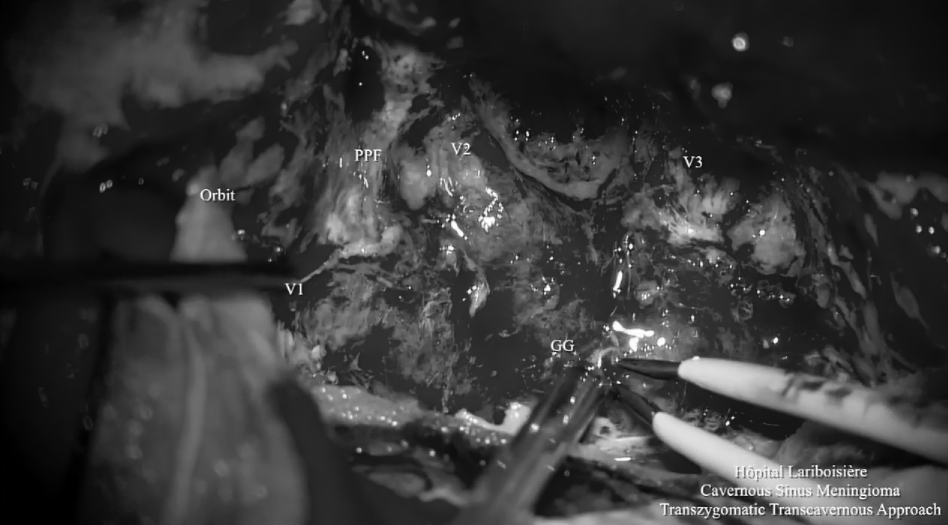
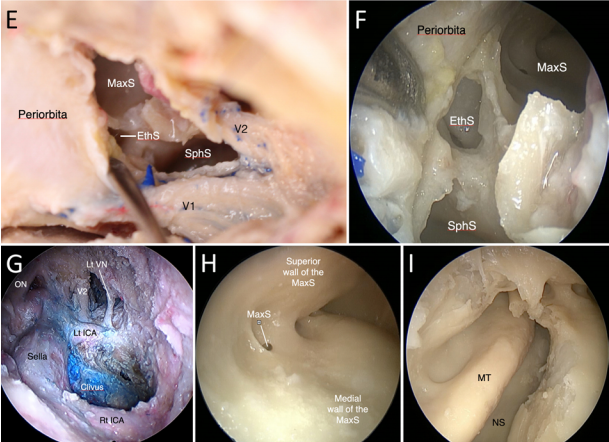
▼利用OPC间隙(orbitopterygopalatine corridor)进入蝶窦,发现肿瘤突出到窦内,暴露V2神经的侧面。神经内镜下对蝶窦中的肿瘤进行切除,这种方法可以切除硬膜内间隙和鼻窦中的肿瘤。为保留关键神经功能,海绵窦内的肿瘤没有切除。


▼切开眶肌

▼神经内镜操作下暴露和切除肿瘤
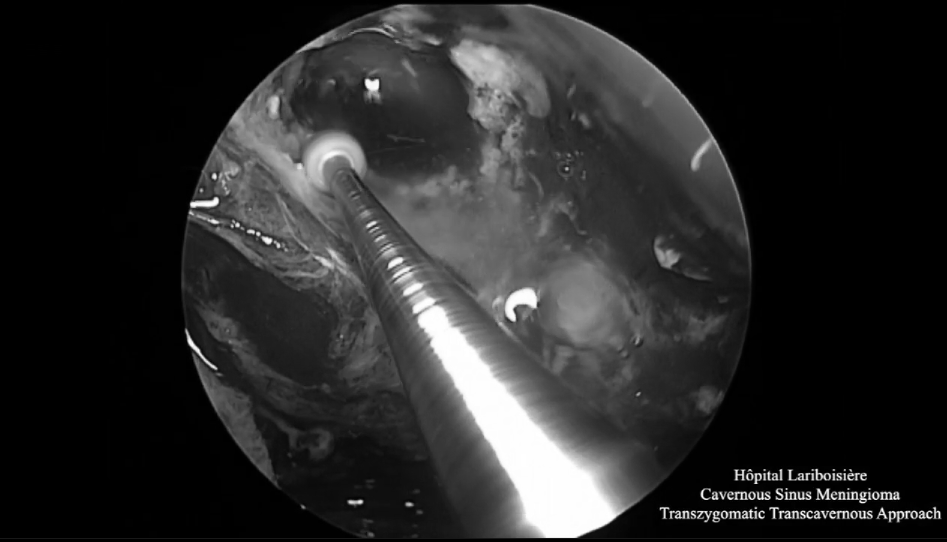
▼神经内镜下切除肿瘤后的术野
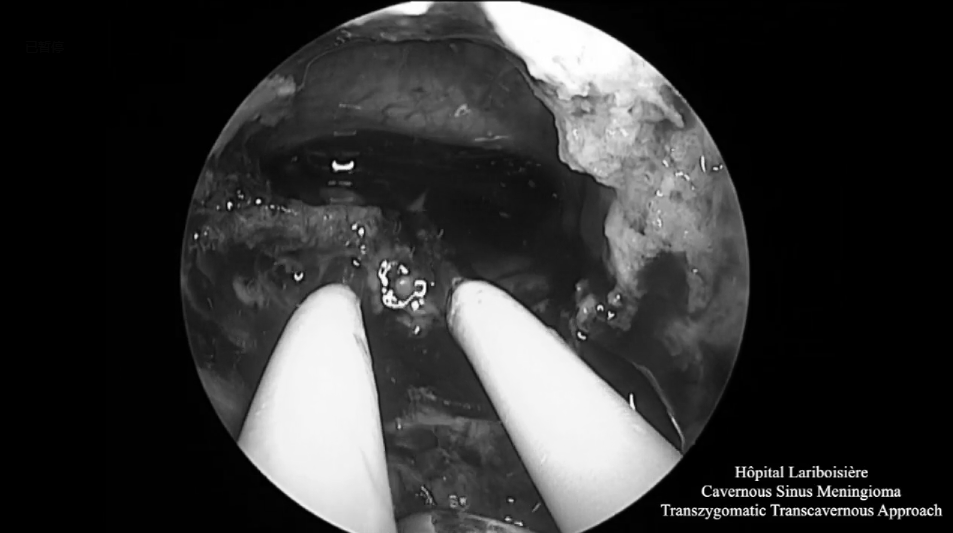
▼术腔使用自体脂肪填充

完成肿瘤切除后,闭合蝶窦。术后恢复好,无新发神经功能障碍,V2-视神经功能没有恶化。术后组织病理学为I级脑膜瘤,Ki-67指数为10%。结合患者术前肿瘤生长迅速,患者在术后3个月接受了放射外科手术。患者在放疗后16个月没有进展迹象。
3. 大咖共著,多图详解,眶翼间隙如何到达指定位置?
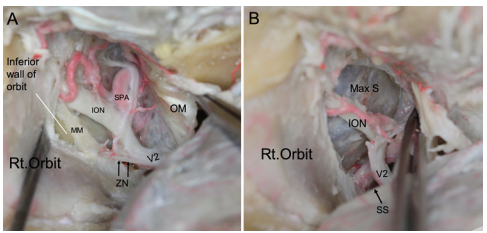
Mullan 首次描述了前内侧三角(AMT),这是位于三叉神经第一支(眶上裂)与圆孔三叉神经第二支之间,包含眼上静脉和眼下静脉的汇合处。经此间隙可填塞消除颈内动脉海绵窦瘘或显露海绵窦内的外展神经周围部分——这是11个海绵窦三角之一。
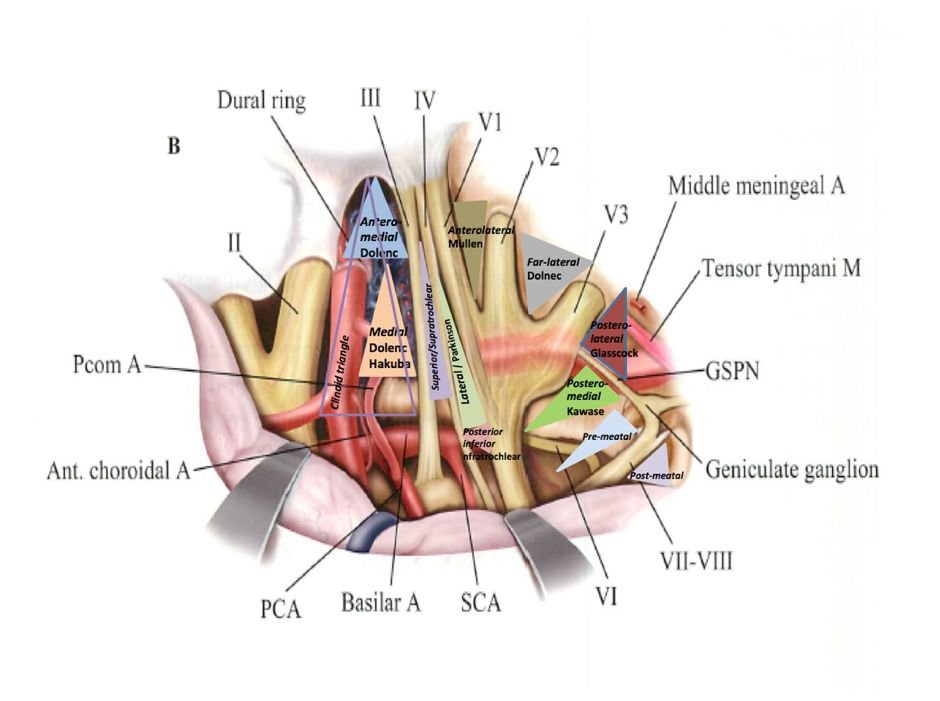
图:经硬膜外和硬膜内利用11个三角间隙充分显露的海绵窦,每个三角间隙可以作为安全进入海绵窦的手术路径(图Practical-Handbook-of-Neurosurgery-From-Leading-Neurosurgeons,改良后)。
AMT 是围绕海绵窦的多个解剖三角形之一,其作为经中颅窝进入蝶窦(SphS)的手术切入点的实用性已被描述,但其本身作为一个通道而言仍存在一定的局限性。
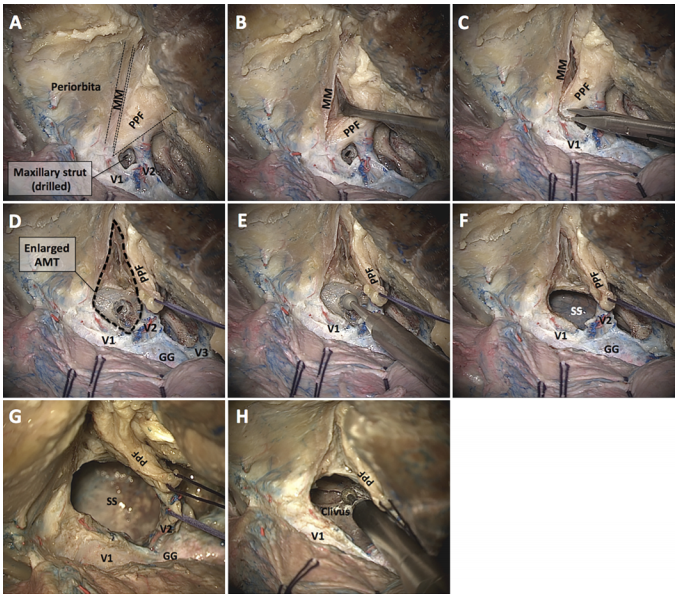
为此,根据Fukushima和Froelich教授团队的实践经验,描述了前内侧三角(AMT)通道的扩展,以获得更宽的手术通道,并将其命名为“眶翼间隙”(OPC),该间隙直接对应的,便是上颌柱内侧根附近新增显露的蝶窦外侧壁前部,可将其磨开进入蝶窦(图5)。
逐步暴露AMT
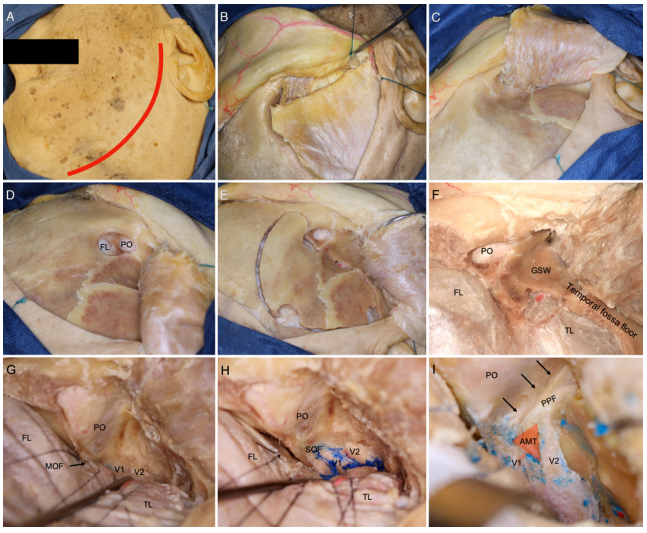
经扩大的 AMT 开辟入路至蝶窦(SphS)
翼腭窝(PPF)的下移及眶翼腭走廊(OPC)的逐步暴露
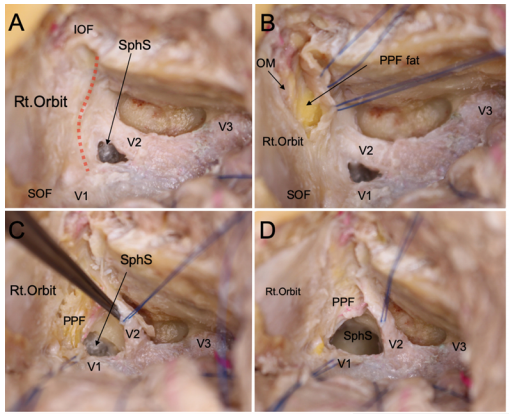
OPC的前部,暴露上颌窦(MaxS)
到蝶窦(SphS)和上颌窦(MaxS)的手术通道示意图
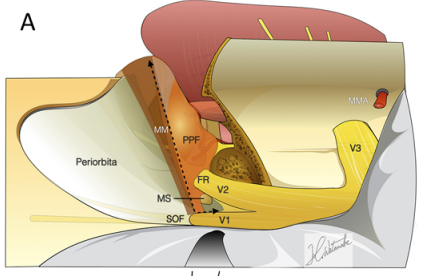
A:虚线表示筛骨水平(IOF)和颧弓(OM)的层面(MM)。MMA = 中脑膜动脉。
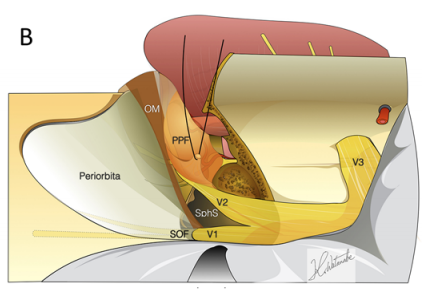
B:翼腭窝(PPF)和上颌神经的移位提供了进入蝶窦的显著通道。
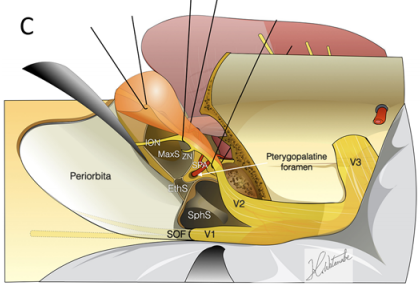
C:进一步移位翼腭窝和上颌神经,可以进入上颌窦和翼腭孔。
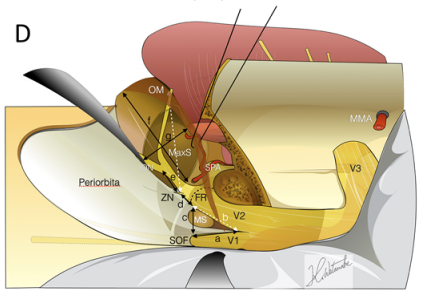
D:用于评估暴露程度的标志和测量。每个距离的测量如下:V1–V2角顶部与筛骨水平(SOF)之间的距离(a);V1–V2角顶部与额突(FR)前端的距离(b);SOF与FR之间的距离(c);上颌支柱前缘与颧神经(ZN)之间的距离(d);ZN与眶下神经之间的距离(e);手术通道(OPC)的最大长度(f);以及OPC的最大宽度(g)。




