“我们是专门做颅底手术的,主要治疗一些复杂的颅底脑瘤,包括脊索瘤、软骨肉瘤、颅底脑膜瘤、神经鞘瘤”

“对于脑膜瘤,这也是我们的研究领域之一。我们的主要研究方向是女性患者出于多种原因使用的黄体酮治疗与脑膜瘤之间的关系,他们之间存在密切的联系,有时只需停止该药物就不需要手术,因为该药物促进某些脑膜瘤的生长,也有可能加速复发。”

作为国际颅底手术教授,INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席、法国巴黎Lariboisiere医院神经外科主席福洛里希教授对于脑膜瘤也有着众多研究以及成功手术案例。在接受INC专访时,福教授表示自己有着众多复杂颅底手术案例,其中就包括脑膜瘤。
WHO I级或良性脑膜瘤通常预后良好。WHO III级或恶性脑膜瘤有少见的侵袭性,预后较差。幸运的是,90%以上脑膜瘤都是良性肿瘤。良性脑膜瘤即便长在矢状窦旁和大脑镰旁等复杂位置,只要做到顺利全切,5到20年可能都不会复发,可以延长生存期,甚至达到治愈效果。如果切不干净,短则3个月到半年就会复发,长则1年到3年不等,因此切除率是预后的主要影响因素。手术全切肿瘤,可最大水平地缓解症状、避免复发,是治愈较合适的方法。
53岁男士-岩斜区脑膜瘤复杂位置,还能顺利手术吗?
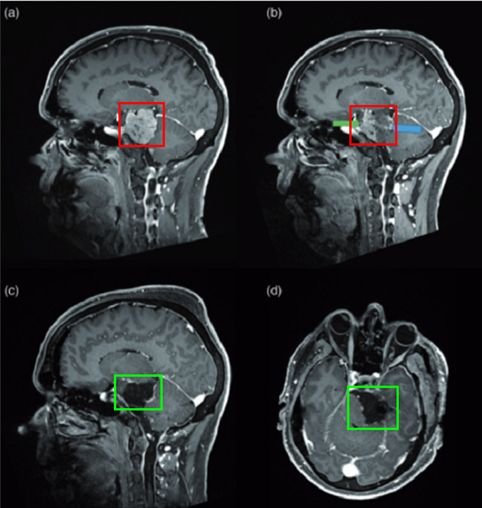
病情回顾:
法国巴黎一位53岁男士,因三叉神经痛合并三叉神经感觉减退,在当地神经外科医院Lariboisiere医院,查出左侧较大岩斜脑膜瘤(27立方厘米)。脑磁共振(mri)显示可见明显的轴外肿瘤,岩斜向外扩张,对脑干有明显的挤压效应。
治疗过程:
1、术前栓塞:用1毫升氰基丙烯酸酯胶(Glubran,Glubran-2,GEM,Viareggio,Italy)碘油(4ml of lipiodol)堵塞供血动脉,造影结果良好,无并发症。术后脑MR显示脑膜瘤部分断流,无脑水肿。
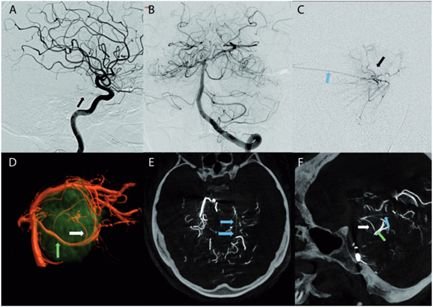
(患者脑血管造影图)
2、二天手术切除:颞部开颅术和前岩部切除术。脑膜瘤在肿瘤切除的不同阶段交替进行超声抽吸和周围结构的仔细解剖,从血管的角度观察,硬脑膜边缘被切断以完成肿瘤的断流。手术切除是完全的(辛普森I级切除),全部周围的颅神经IV、V、VII、VIII等均保存完好,患者术后神经功能完好。
75岁女性-视神经管脑膜瘤,肿瘤切除与好转视力如何兼得?
病情回顾:
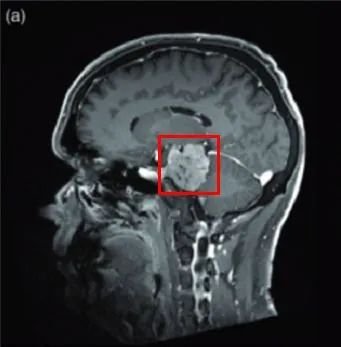
2005年,75岁的法国女士因右侧海绵窦脑膜瘤进行了一次开颅手术。2016年,左侧视力进行性下降,检查视力结果左侧视力4.6(右侧5.0),左侧视神经管内侧病变均匀增强,还报告翼点空化是由颞肌萎缩引起的。诊断确定脑膜瘤位于视神经管的中下侧(图1),导致了视力严重恶化。
治疗过程:
手术方式:内镜辅助下右额下入路肿瘤全切术(图2)
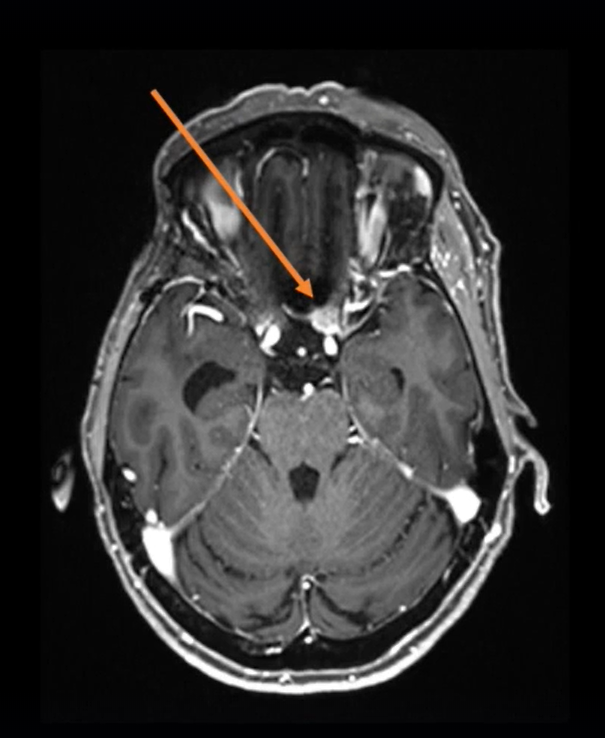
图2:手术入路,右额下入路(入路方向大致如图)
手术过程:一阶段,通过钻取蝶缘和内侧视神经管进行视神经减压术,为后续手术做准备。二阶段经,经额下入路(图3)为对侧交叉沟和视神经提供绝佳手术通道,可以保障顺利切除肿瘤(图4)
图3:额下开颅术
术后结果:
·肿瘤完全切除(辛普森II)(图5)
·视觉好转
·嗅觉功能无损害/无脑脊液渗漏
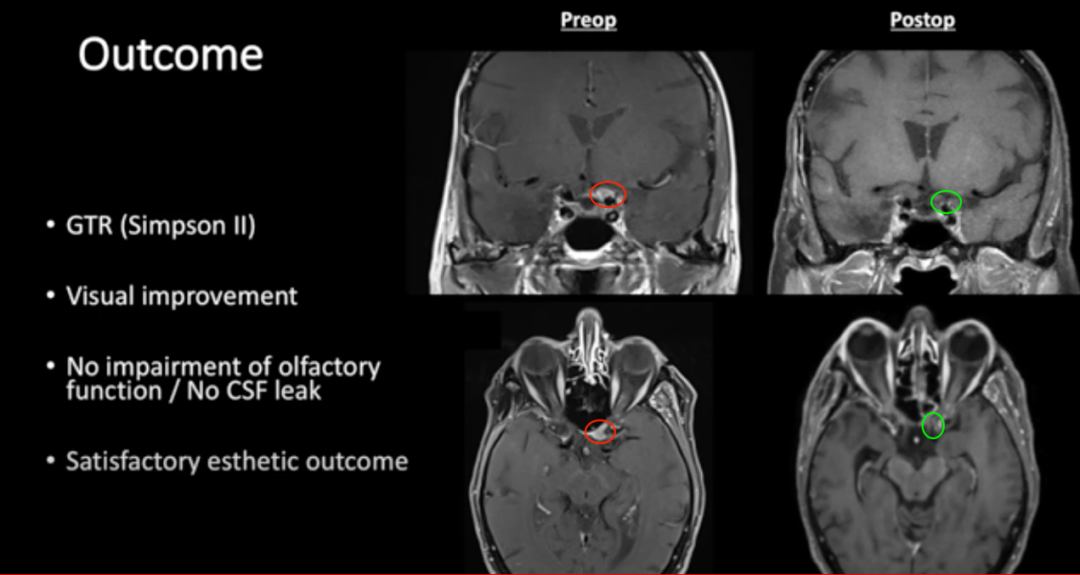
图5:术前及术后磁共振成像。术前preop(A)和术后Postop(C)显示肿瘤完全切除,视神经保留完好,无脑水肿、出血等。
53岁男性-复发性Meckel’s腔脑膜瘤,内镜辅助显微外科切除双镜联合手术
病情回顾:
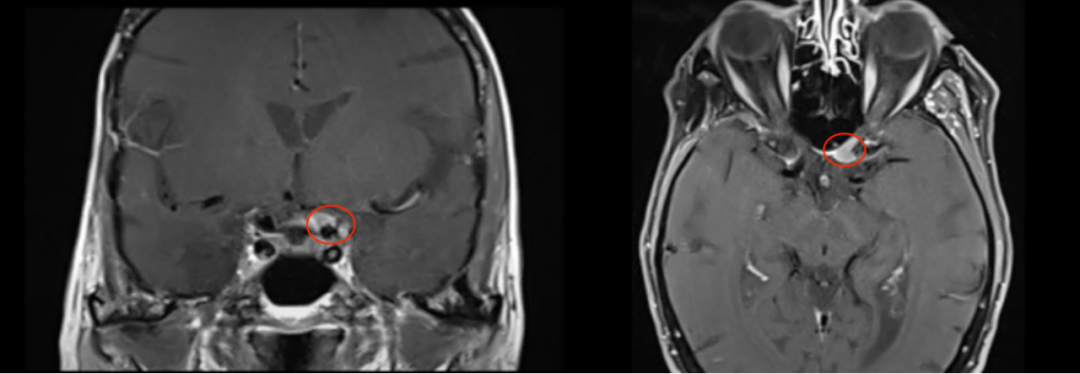
53岁男性,2012年出现V1(嗅神经)和V2(视神经)感觉减退,查出右侧Meckel’s腔脑膜瘤进行手术,术后病理结果为WHO 2级。7年后,脑膜瘤复发,再次出现严重的V1(嗅神经)、V2(视神经)和V3(动眼神经)感觉减退和疼痛。磁共振成像(MRI)显示肿瘤大面积复发,延伸至海绵窦(CS)、后颅窝(PF)、蝶窦(SS)、翼腭窝(PPF)和颞下窝(ITF)。
治疗过程:
Froelich教授解读扩大翼点入路与中窝钻孔和内镜辅助技术:
入路选择要点

Froelich教授视频截图
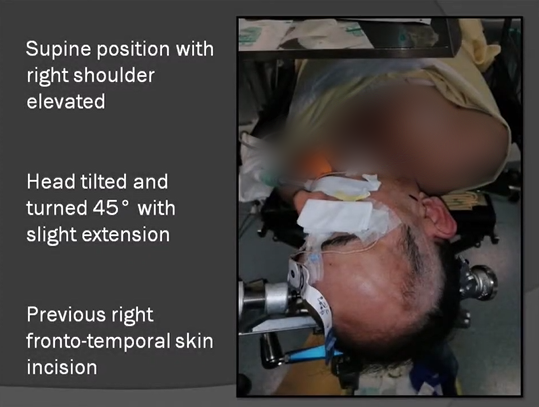
手术体位:仰卧位,右肩抬高。头部倾斜并转动45度,稍微伸展。
手术切口:一开始手术的右侧额颞皮肤切口
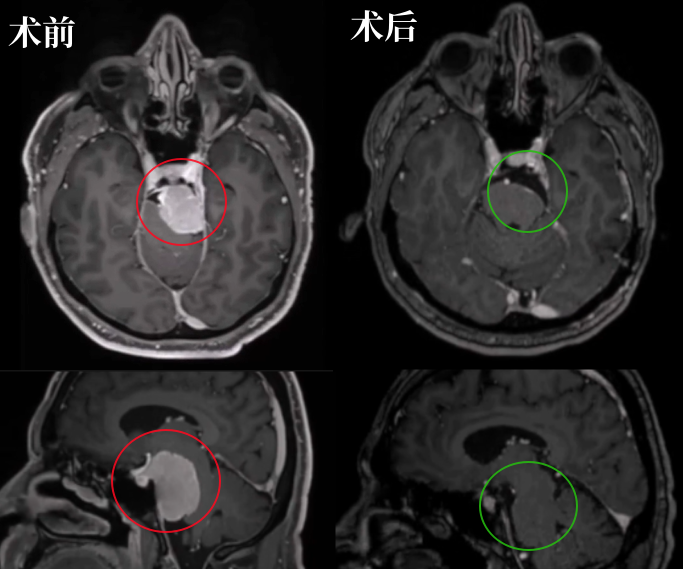
术前术后影像对比:肿瘤得到完全切除
术后情况:角膜炎在10天内消退,国际卫生组织II级脑膜瘤(已确诊),V3感觉减退在2个月后得到好转。
54岁男性-较大岩斜区脑膜瘤,压迫脑干痛不欲生,还能顺利全切吗?
病情回顾:
54岁的Bruno从2014年发现岩斜区脑膜瘤,几年间肿瘤从未停止生长,甚至已经压迫到脑干,而他的症状也在不断加重。“这段时间以来,左侧脸部如刀割般疼痛,这种疼痛常人想象不出来,甚至还出现吞咽困难,无法进食、难以入眠、无法工作……没有医生愿意为我手术,我一度陷入绝望、苦不堪言,但不甘在这种疾病的折磨中度过余生,幸运遇到Froelich教授!”
治疗过程:
手术入路:岩后入路常与岩前入路联合,也称为岩骨联合入路。选择岩骨联合入路的原因有多种:首先,肿瘤的下边界低于内耳道。其次,岩前入路对七和八颅神经脑池段的肿瘤无法得到理想的手术操作控制。三,联合入路提供了向上的手术视野,可以充分暴露肿瘤的上部、动眼神经和后交通动脉。
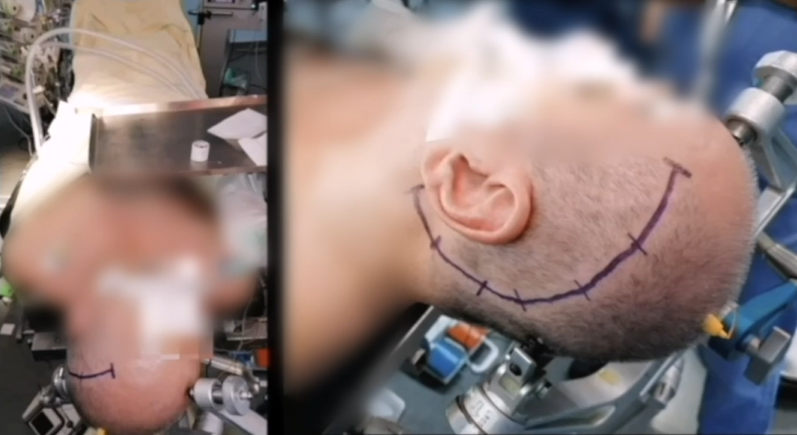
患者仰卧位,肩部抬高,头部向对侧旋转70°至80°。
皮肤切口:“C”手术切口从额部开始,延伸到耳朵周围和后面,并在乳突下方终止。
术后情况
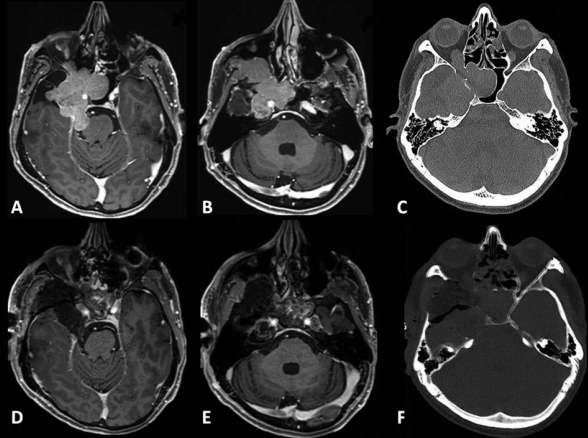
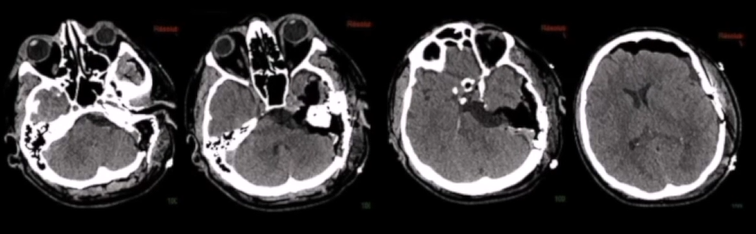
1、术后神经影像学检查
术后CT扫描未显示任何术后并发症。术后MRI显示脑膜瘤几乎完全切除,海绵窦后部有少量残留。
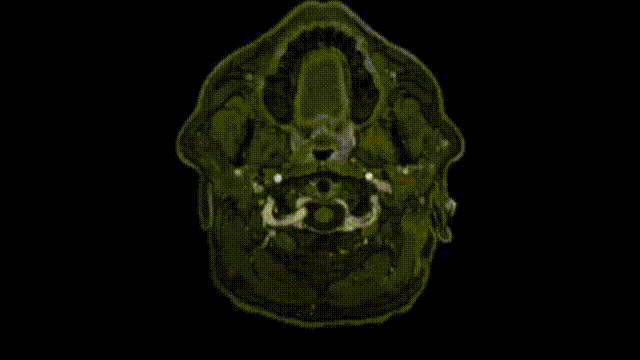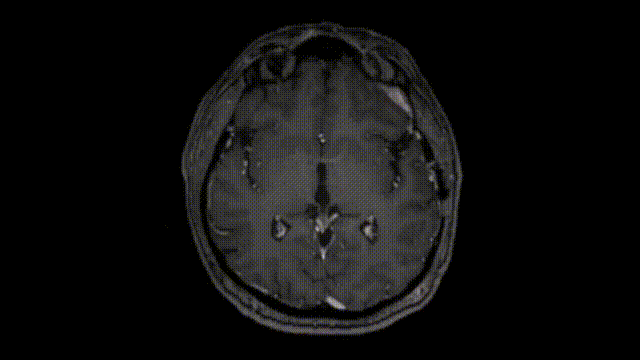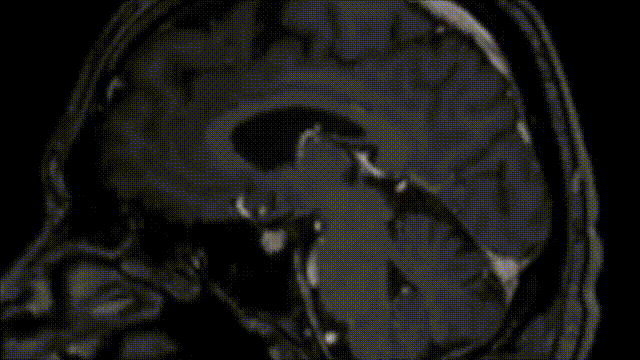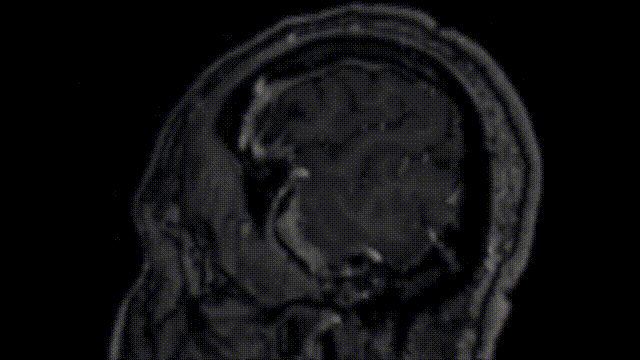
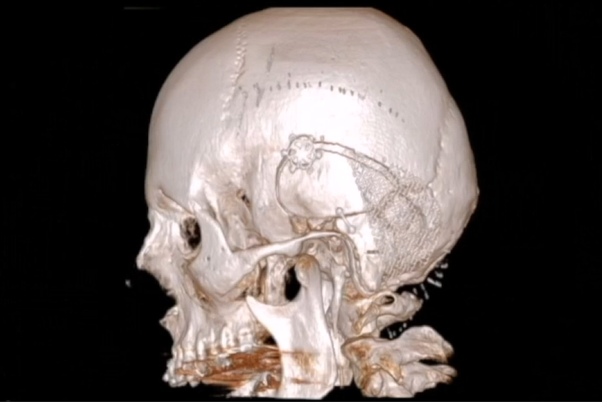
2、术后恢复情况
术后过程中,Bruno出现了短暂性不完全性滑车神经麻痹,低头有轻微复视,但是症状在3个月后完全恢复,因中耳炎导致听力轻微下降,在6个月后也完全恢复。饱受较大岩斜区折磨多年痛不欲生的Bruno终于通过一次手术得到了解脱,从此过上了正常人的生活。
41岁男性-蝶眶脑膜瘤,INC国际福教授手术后症状立即好转
病情回顾:
41岁男性,蝶眶脑膜瘤继发眼球突出,并延伸至前床突和蝶窦(SphS)。
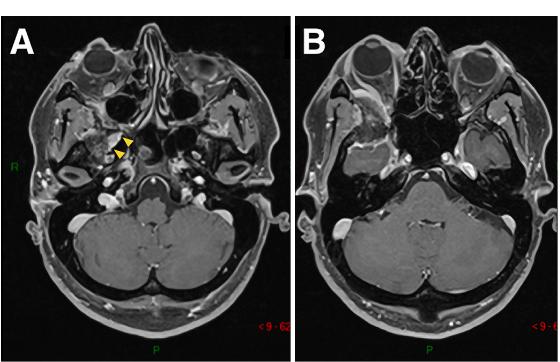
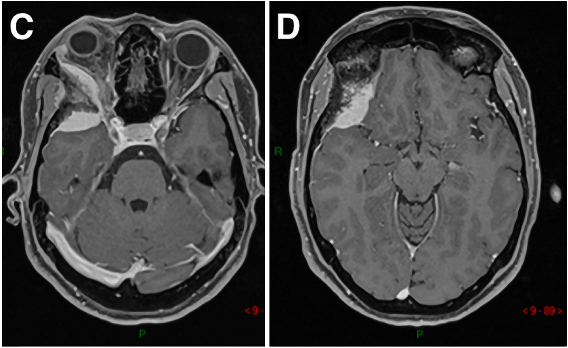
图1A-D:术前MR显示蝶眶区脑膜瘤占位,增强病灶,浸润延伸至蝶腭窝(黄色箭头)。
治疗过程:
术中操作:Froelich教授经翼点入路开颅,剥离海绵窦侧壁后,行硬膜外前床突切除术。切除硬脑膜内肿瘤及侵袭硬脑膜及眶周的肿瘤。使用颅包膜补片对硬脑膜缺损进行水密封闭后,剥去圆孔(FR),暴露翼腭窝(PPF)。肿瘤沿V2神经鞘播散生长,磨除上颌窦(MaxS)后,打开蝶窦(SphS)。
术后组织病理学:I级脑膜上皮型脑膜瘤。
术后临床情况:眼球突出症状立即好转,术后恢复好,病程平稳。术后V2神经功能包括角膜感觉正常,无干眼、流泪异常等症状,按期拆线出院。
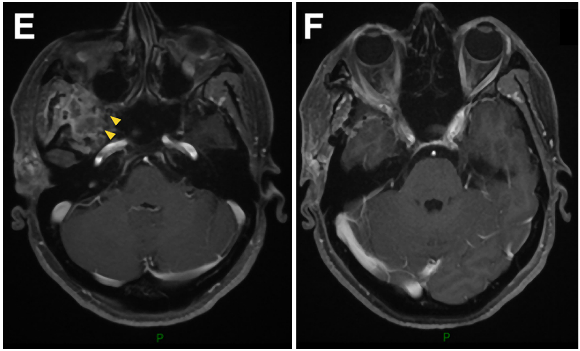
▼术后影像复查:证实肿瘤被完全切除。E-H:术后轴位MR图像显示肿瘤完全切除。
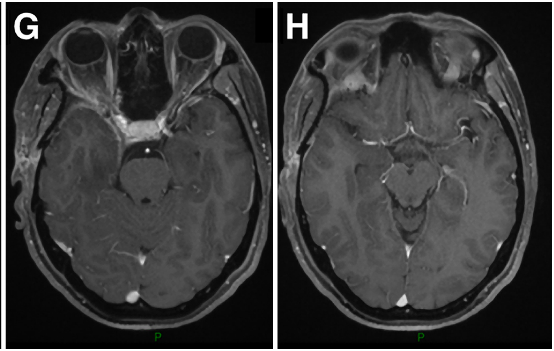
52岁女性-较大蝶窦-海绵窦脑膜瘤,如何才能顺利手术?
病情回顾:
52岁女性Aude出现三叉神经痛和面部感觉麻木。MRI显示海绵窦区脑膜瘤,向颞窝延伸浸润,进入蝶腭窝和蝶窦。6个月内肿瘤明显生长,手术切除肿瘤是当务之急!
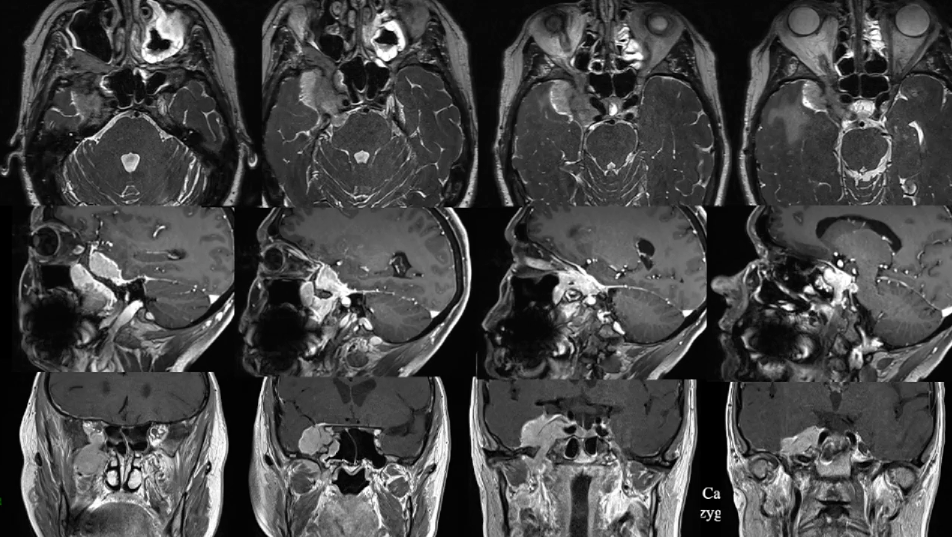
手术前影像
治疗过程:
福洛里希教授治疗策略:1.首前沿行手术切除海绵窦外肿瘤,将颅外蝶窦、蝶腭窝肿瘤全切,减小肿瘤负荷,进行肿瘤控制
2.海绵窦内肿瘤和神经、血管生长密切,如要进行手术切除,对颅神经损伤明显,可造成面瘫、眼睑闭合不全等并发症风险大,故建议海绵窦内肿瘤进行放疗控制。
3.为了为Aude制定较为周全的手术方案,福教授经过缜密的考量,决定为她开展神外内镜+显微镜“双镜联合”手术治疗。
术后情况:完成肿瘤切除后,闭合蝶窦。术后恢复好,无新发神经功能障碍,V2-视神经功能没有恶化。术后组织病理学为I级脑膜瘤,Ki-67指数为10%。结合患者术前肿瘤生长迅速,患者在术后3个月接受了放射外科手术。患者在放射外科手术后16个月没有进展迹象。
INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席、法国巴黎Lariboisiere医院神经外科主席Froelich教授检索了法国2007年至2017年间手术的全部脑膜瘤病例(法国国家健康数据系统SNDS数据库),共28 773名患者,进行了生存分析,并于2021年2月国际学术期刊《CANCER EPIDEMIOL》(影响指数:4.041)发表了这一成果。

这项全国性的研究发现了28 773名脑膜瘤患者(表1),术后生存率研究结果为:大约93%的患者术后可以生存5年,85%的患者术后可以生存10年。而对于手术未切干净、需要再次手术或脑膜瘤没有被控制住,需要进行额外治疗的患者有进一步的死亡风险。可控的切除范围(EOR)是一个重要的预后因素。
2023年5月、7月、11月,INC旗下专家顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席、“双镜联合”手术教授、国际颅底手术教授法国Sébastien Froelich(塞巴斯蒂安·福洛里希,福教授)教授多次来华学术交流,并多方位展开多样化交流与合作,并成功进行示范教学手术救治了数名疑难脑瘤患者。




