得了胶质瘤意味着什么?难道就只能是无穷尽的绝望吗?其实,并不,病人的治疗、家属的密切配合尤为重要。治疗过程可能是漫长的,病患家庭需要有一些思想准备,其次病人及家属本身对胶质瘤这个病应有一个深入的了解,对于胶质瘤治疗手段、病人的生存期及预后应有个多方位的认识。
胶质瘤分级表
神经胶质瘤是一种起源于大脑或脊柱神经胶质细胞的肿瘤。胶质瘤约占全部脑肿瘤和中枢神经系统肿瘤的30%,占全部恶性脑肿瘤的80%。胶质瘤的分级方法有几种,但现在较普遍接受的方法是国际卫生组织(WHO)分类系统,简而言之如下:
·1级-通常为低级-例如毛细胞星形细胞瘤。
·2级-扩散浸润,但低级。
·3级-包括间变性星形细胞瘤,间变性室管膜瘤,间变性少突胶质细胞瘤和间变性少星形胶质瘤。
·4级-通常为GBM(胶质母细胞瘤),具有内皮细胞增殖或肿瘤坏死。
具体脑胶质瘤较新WHO分级如下

胶质瘤预后表

mos为中位生存期(不同的研究,结果可能会有轻微浮动)
一级胶质瘤手术全切后可达到治愈标准,中位生存期长达50年
二级胶质瘤5年生存率为40-80%,中位生存期3-5年
三级胶质瘤5年生存率为30-60%,中位生存期2-4年
四级胶质瘤5年生存率小于10%,中位生存期12-14个月
更多的治疗选择,更好的治疗效果治疗效果
1、 多数胶质瘤优选手术切除,一二级胶质瘤有更好的预后结局
胶质瘤根据核分裂像、异型性、细胞增殖速度进行分级,1级和2级一般称低级别胶质瘤,通常具有更好的预后结局。对于低级别胶质瘤,现有的医疗技术不断在进步,显微外科手术、清醒开颅手术日益精进,术中磁共振(iMRI)、术中神经导航以及术中神经电生理监测等仪器设备的应用,使得手术效果越来越好,全切程度越来越高,这对于患者5年生存率的提高有促进作用。加上立体放射外科、质子治疗、新的靶向药等辅助放化疗手段的推陈出新,低级别胶质瘤的总体治疗效果程度上在向好的方面发展。
当然,并不是全部的胶质瘤都无法切除干净,儿童的小脑星形细胞瘤可以切除干净,成人限于额叶、颞叶的I级星形胶质瘤也可以完全切除。说白了,就是这个肿瘤的恶性程度较低,并且生长的位置又要适合于扩大切除,切掉后病人还不会发生严重并发症——这几项的组合是完全切除肿瘤的必要条件——大脑密布阡陌交错的神经与血管,因此想要完全切除困难。因而,即使神经外科显微技术已经有了长足的发展,对于神经外科医生的要求丝毫没有降低。胶质瘤切不干净的必然结果就是残存的肿瘤再生长,并有可能进入恶性进展过程。
也不是全部的胶质瘤都会对放射线治疗敏感,一部分有治疗抵抗现象。另外,低剂量的放射治疗对正常的脑组织也存在细胞毒性作用,其结果就是有可能会加速基因的突变,从而使低级别的胶质瘤进入恶性发展的不归路上。因而,对于放化疗的选择需要谨慎,建议请神经外科专家、神经肿瘤专家等多学科评估,进行科学的综合治疗。
2、高级别胶质瘤预后较差,但以尽可能全切为前提,10年生存期可合适延长
3级和4级胶质瘤被认为是高级别胶质瘤,未分化或间变性,预后较差。恶性神经胶质瘤是高度浸润性肿瘤,细胞从原发灶迁移到周围的正常脑组织。侵袭性表型是恶性神经胶质瘤临床进展的关键,它使完整的手术切除变得复杂,并使肿瘤再生长,并进一步侵袭存活的肿瘤细胞。
此外,多形性胶质母细胞瘤(GBM)是神经胶质瘤的较恶性类型(国际卫生组织(WHO)IV级),由于这些肿瘤中存在着具有不同生物学特性的不同细胞群体,是对化学疗法或放射疗法具有抵抗力的细胞,因此恶性神经胶质瘤容易短期内复发。
胶质母细胞瘤具有高度侵袭性、易复发、致死致残率高的特点,其5年总生存率是全部人类癌症中较差的肿瘤之一。尽管进行了的治疗,中位生存期约为15个月。但是,有3-5%的患者可以存活超过3年,被称为长期存活者。
关于高级别胶质瘤,美国NCCN、欧洲EANO、中国等国际治疗规范指南均指出,高级别胶质瘤应以手术切除为主,结合放疗、化疗等综合治疗方法。颅内肿瘤引起的物理占位效应,只有手术切除才是较直接、合适的解除手段,目前手术已经越来越微创化,各种术中神经导航/术中核磁/术中神经电生理检测技术发展,开颅手术在显微手术时代准确性、顺利性、合适性越来越高。

(美国2019版NCCN中枢神经系统癌症治疗指南节选)
手术切除的程度是影响GBM预后的另一个重要因素。在一项规模较大的荟萃分析中,对切除率与OS和PFS之间相关性进行了研究,发现与次全切术相比,全切术后1年总生存率增加了61%。他们还发现,全切术后12个月无进展生存几率增加了51%。然而,GBM切除术就像一把双刃剑一样,也可能手术性相关并发症或损伤,从而导致肿瘤再生长和生存期缩短,有经验的手术医师和多学科治疗团队对GBM的总生存期至关重要。

GBM总体生存时间及分布情况
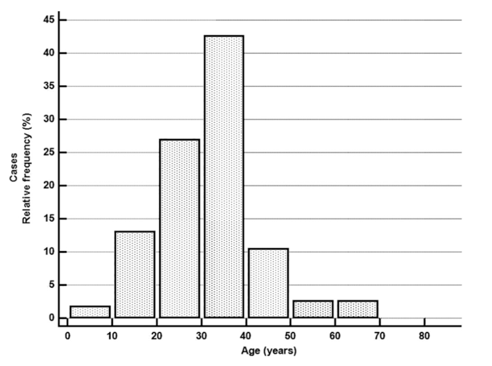

GBM总体生存时间和年龄情况,50%的患者OS超过13.8年,较长的生存期为34年,年龄<50岁患者占比高。诊断时的平均年龄为31.1±11.1岁(范围:4-69岁)
3、高水平手术医生的选择对良好预后意义:
不管是低级别还是高级别胶质瘤,首先要寻求更佳的手术切除效果,达到尽可能地全切,这能大水平地控制肿瘤复发和提高预后水平。尽管有的胶质瘤长在脑干、丘脑、胼胝体或基底节等复杂位置,但在当前医疗技术水平下,以上“手术禁区”内疑难位置胶质瘤手术全切已经成为现实,当然这需要选择一个在此方面有着较为丰富经验和海量成功病例的手术团队。
INC即国际神经外科医生集团,其旗下世界神经外科顾问团(WANG)囊括了10多位世界神经外科联合会(WFNS)及各种国际神经外科学术组织的成员、国际神经外科各大杂志主编以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。
在胶质瘤手术方面,INC之世界神经外科联合会(WFNS)颅底手术委员会主席法国Sebastien Froelich教授、国际神经外科学院院长美国William T. Couldwell教授、国际神经外科杂志《Journal of Neurosurgery》主编加拿大James T. Rutka教授、WFNS教育委员会主席德国Helmut Bertalanffy(巴特朗菲)教授等都是神经外科领域的翘楚,对于各类胶质瘤是复杂位置的疑难病例较为擅长。他们作为INC世界神经外科顾问团成员,致力于国内外神外学术技术交流的同时,也将为国内患者提供相关病情的远程咨询。
虽然胶质瘤治疗面临着一些困境,但神经外科同仁们仍然对此表示充满希望。对于胶质瘤的治疗目前主要以延长生存期和提高生活质量为主要目标。目前影像学技术快速发展,术中神经导航、超声导航、电生理监测等为手术的准确切除提供了确定,此外,目前恶性胶质瘤讲究多学科合作模式,这些无疑为胶质瘤患者提供更多的保障。
除了手术之外,神经外科领域对于胶质瘤的新疗法(靶向治疗、免疫治疗、胶质瘤疫苗)都在不断研究中。虽然这些新疗法还没有取得的临床数据,相信在不久的将来,胶质瘤会被攻克。
资料来源
1.《Youmans neurologic surgery》
2.https://doi.org/10.1016/j.jocn.2018.05.002
欢迎关注“INC国际神经科学”微信公众号获取更多国际前沿神外知识,后续更新敬请期待。如需转载,请注明出处




