国际卫生组织一级脑膜瘤患者有较长的生存预期,因此需要长期研究来充分了解进展和死亡的风险。在包括磁共振成像长期评估的研究中,已经发现局部进展的比率高于预期。此外,复发性脑膜瘤的进展风险是新诊断肿瘤的几倍,进展间隔也更短。米拉贝尔报告说,仅手术治疗的复发肿瘤的8年PFS为11%,而手术和辅助EBRT综合治疗的复发率为78%。泰勒发现,仅手术治疗复发性脑膜瘤的5年生存率为30%,手术和EBRT治疗的5年生存率为88%。他们还分别报告了45%和90%的5年总生存率。这些数据支持对预防复发方法进行前瞻性临床研究的需要,并为临床、影像学、组织病理学和治疗反应和肿瘤进展的分子评估因子的研究提供动力。
世卫组织一级脑膜瘤——放射疗法
多项回顾性研究表明,各种形式的放射治疗,包括选择性放射治疗和EBRT疗法,可以在选定的脑膜瘤患者中提供好转和持久的局部控制。逆转录病毒疗法较常被用作短串联重复序列后手术的辅助手段,用于治疗复发或高级组织学肿瘤。在这些研究中,放疗主要用于难以手术进入的部位的肿瘤,如视神经鞘或海绵窦,因医学原因不能手术的患者,或选择初次放疗而不是手术的患者。这些研究表明,放疗在5至10年间实现了68%至全切的世卫组织一级或推定一级脑膜瘤的长期局部控制,包括术后、主要或复发后治疗的患者。结果因治疗时间、肿瘤大小和位置以及临床环境而有所不同。
立体定向放射外科
硫酸盐还原菌比EBRT分离菌发展得更近,在过去的20到30年间,使用频率越来越高。已在STR后使用或用于复发,并且作为一种确定的主要治疗方法。35项SRS研究,并证明大多数患者在5至10年内实现了局部控制。
SRS被认为对患有小脑膜瘤的患者较合适,典型的是那些直径小于3厘米或体积小于10毫升的患者,那些具有明显边缘的患者,以及那些与功能重要的大脑、神经和其他关键结构有足够距离以允许顺利输送足够的目标剂量的患者。对于国际卫生组织一级脑膜瘤,在12至16戈瑞的照射下,始终获得了良好的局部控制。Ganz指出,与至少12 Gy的剂量相比,10 Gy或更低的较小外周肿瘤剂量与更高的失败风险相关。斯塔福德报告说,与大于或等于16 Gy的肿瘤边缘剂量相比,肿瘤边缘剂量小于16 Gy的5年局部控制没有减少。同样,康德吉奥卡报告说,边际剂量大于15戈瑞与小于15戈瑞相比,没有好转。
关于肿瘤大小,DiBiase报道脑膜瘤小于10毫升(相当于直径2.7厘米)患者的5年无病生存率为91.9%,而较大肿瘤的5年无病生存率为68%。Kondziolka报告了直径3.0厘米或体积7.5厘米的脑膜瘤的SRS的优异结果。同样,其他作者也发现了较好的局部控制(10年99.4%),较小脑膜瘤的放射相关并发症较少,4.8%的肿瘤患者出现并发症,出现并发症的比例为22.6%。
波洛克报告了188例良性或假定为良性的脑膜瘤患者,这些患者要么接受手术治疗,要么仅接受SRS治疗。中位随访时间为64个月,采用SRS和辛普森一级手术的7年PFS分别相当于95%和96%。然而,与不太广泛的手术相比,SRS导致了更好的肿瘤控制。作者得出结论,当辛普森ⅰ级切除不太可能时,SRS应是主要选择。在对原发性SRS的较新分析中,波洛克发现10年的局部控制率为99.4%。他们使用的平均肿瘤边缘剂量为15.8戈瑞。没有患者出现边缘性复发。这些结果表明,一级脑膜瘤通常可以准确地定义和很好地控制SRS作为主要治疗。然而,强调长期评估的要求,2名患者在SRS后超过12年出现局部进展。
脑膜瘤的选择性放射治疗传统上是单一疗程。然而,多届特别代表会议的报告正在出现。这些研究似乎表明,局部控制与单次分割治疗相当,副作用可能更少,症状性水肿的发生率更低,特别是对于非基底/矢状窦旁或大型脑膜瘤。在其中一份报告中,Unger对173名患者进行了报告,发现在多次(通常为5次25Gy)SRS后,症状性水肿明显少于单次(中位数为15 Gy) SRS。两年精算风险分别为3.2%和12.5%。
Girvigian发表了30例凸面或矢状窦旁脑膜瘤患者的研究结果,其中14例采用单一分割治疗,16例采用多分割治疗。多重放射治疗通常为25 Gy,分5次进行,用于较大的肿瘤。症状性水肿发生在单次分割后的43%,而多次分割后的6.3% (1名患者),该患者有治疗前水肿。超过14 Gy的单次剂量和较大的肿瘤体积是水肿的评估因子。
Columbo报告了49名接受单次分割SRS(11-13 Gy)治疗的患者,以及150名接受多次分割SRS(2-5次分割,14-25 Gy)治疗的接近关键结构和/或体积大于8cc的肿瘤患者。对于整个队列,5年的PFS为93%。他们观察到很少与治疗相关的并发症,即使是在患有大肿瘤的患者中,并坚持认为,通过使用多重作用SRS,他们能够治疗63名不能用单组分技术治疗的患者。
分次体外放射治疗(EBRT)
在历史上,脑膜瘤被认为是抗辐射的,这可能是因为在使用EBRT后很少有肿瘤消退的记录。EBRT也被认为产生了相当大的副作用,加强恶性退化,并确实导致脑膜瘤。这些问题今天可能仍然是一个问题,因此许多不能手术或手术切除的患者通过观察来管理。苏格鲁的一份出版物报道了373例新诊断的世卫组织一级脑膜瘤患者的结果——主要位于颅底——仅用手术治疗。辛普森切除分级为ⅰ级88例(23.6%),ⅱ级114例(30.6%),ⅲ级57例(15.3%),ⅳ级114例(30.6%),这表明许多次全切除脑膜瘤的患者在没有辅助治疗的情况下仍能继续接受治疗。
关于放射相关肿瘤去分化(即向更高肿瘤级别转化)的风险,很难确定可靠的估计。去分化与放疗没有明确的联系,复发或进行性脑膜瘤亚群的自然史也是如此。为了建立辐射诱发的恶性转化,在辐射前进行详细的组织学检查是必不可少的。此外,通常只有在影像学证实的再生后才使用辐射,而不需要额外的组织学。因此,去分化是由于辐射还是由于自然细胞进化的结果还不容易确定。这提出了一个问题,即是否可以开发一些前沿的组织学成像替代物,并用于帮助指导治疗和评估结果。
Strojan回顾了颅骨放疗后发生脑膜瘤的风险,他报告说5年的精算风险为0.53%,25年为8.18%。使用现代高度适形疗法,这种风险似乎要小得多。明尼提报告了426例垂体腺瘤患者接受手术和小视野EBRT治疗,并随访了5749人-年。20岁时二次脑瘤的风险为2.4%。在11个二肿瘤中,5个是脑膜瘤。在使用SRS的更小的现场治疗中,并且有超过9000名患者,尼兰詹估计二次肿瘤的风险小于1/1000。这比使用较大视场非共形EBRT的已发表系列更小,但是使用现代高度共形方法对EBRT进行分割,相对于旧系列的好转结果是可以预期的。
35项EBRT脑膜瘤研究证据表明,当EBRT作为短串联重复序列的辅助治疗、复发脑膜瘤的挽救性治疗或主要治疗时,可以好转GTR。据报道,原发性EBRT对视神经鞘脑膜瘤有很好的长期疗效(ONSM)。对于这些肿瘤,手术具有高的视觉并发症风险和高的局部复发率,而仅EBRT就比观察、手术或手术加EBRT带来更有利的结果。此外,在使用EBRT之后,ONSM患者通常会经历视力的提高。
不涉及视神经鞘的颅内脑膜瘤的原发性EBRT也导致了较好的局部控制、临床好转和低毒性率。坦茨勒研究了88名接受明确EBRT治疗的患者(平均总剂量52.7戈瑞)。大多数患者仅根据影像学发现进行诊断。存活患者的中位随访时间为8年,10年局部控制率为99%。
EBRT分娩的技术进步对这种治疗方式的结果和副作用产生了有利的影响。现在治疗更加精确和一致,并且已经记录了局部控制的改进。戈德史密斯和米洛舍维奇都用现代影像证实了当地控制的好转。戈德史密斯发现,通过固定技术和基于CT或MRI的计划,10年期PFS从77%提高到大概率 (p=0.002)。
良性脑膜瘤的EBRT剂量一般为50-55gy,剂量分数为1.8-2.0gy,但剂量反应关系尚未明确建立。戈德史密斯报告说,52戈瑞以上的剂量导致好转了10年的局部控制,但这种影响在多变量分析中没有得到证实。温克勒没有发现36-79.5戈瑞(每天1.5-2.0戈瑞)的明显剂量反应。世卫组织一级脑膜瘤的常见给药方案为27至30个部分的54戈瑞,尽管对于视神经鞘或前视通路附近的脑膜瘤,50戈瑞范围内的较低总剂量甚至每部分较低的剂量都取得了良好的效果。
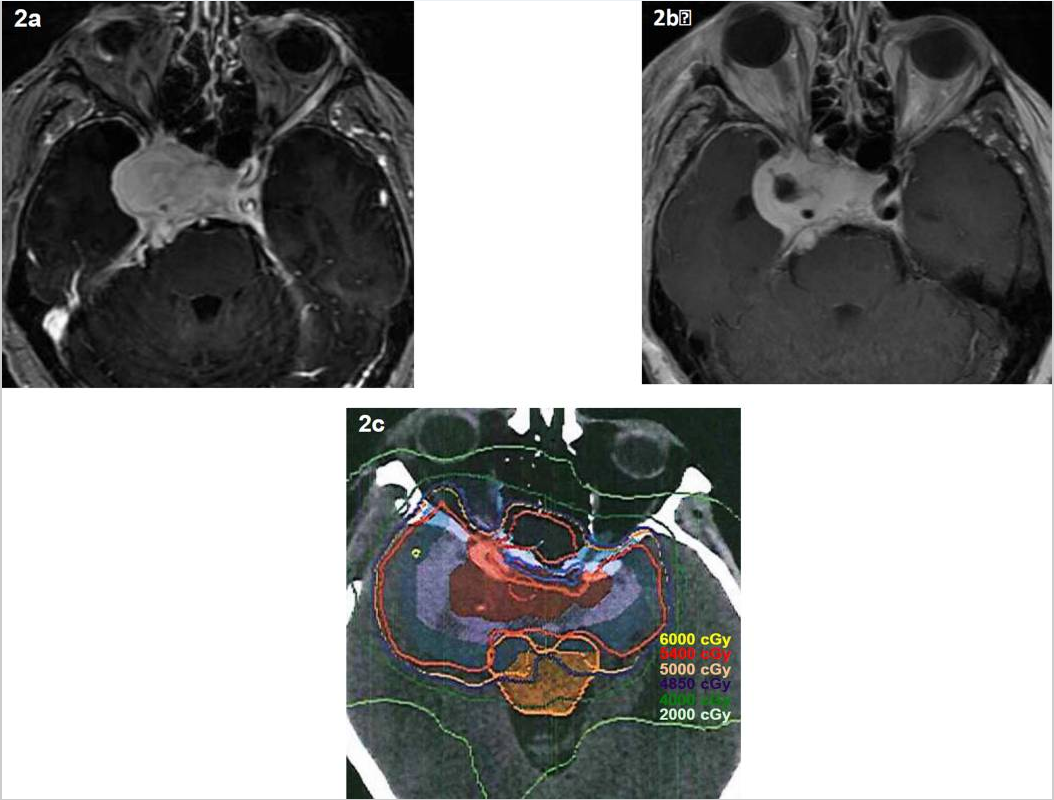
图示:EBRT对一例次全切除的国际卫生组织一级脑膜瘤患者的术前(2a)和术后(2b)磁共振成像及剂量学计划。处方剂量为5400 cGy,分30份(每份180 cGy)。由亚利桑那州凤凰城巴罗神经病学研究所医学博士和医学博士特里·托马斯提供。
EBRT很少报道放射治疗相关的水肿。据报道,不到0.5%的患者出现了与治疗相关的水肿。然而,应该注意的是,许多研究没有具体评估水肿,一些与治疗相关的水肿患者,是无症状的患者,可能没有被发现。然而,塞尔奇专门检查了45名患者中与治疗相关的水肿的发生率,并没有发现中位随访时间为3年的EBRT后水肿病例。坦茨勒研究了146名接受EBRT治疗的患者,其中两名(1.4%)出现水肿。与单一分数的SRS相比,水肿似乎是EBRT的一个不太可能的后果。迟发性神经毒性也是一个重要的考虑因素,但对脑膜瘤患者的具体情况知之甚少,这是进一步研究的一个途径。




