经历了千辛万苦的治疗,却又功亏一篑肿瘤复发,对任何一个病患而言,都是一场“噩梦”。对于脑肿瘤患者亦如是,他们惧怕病情反复,但无奈的是,很多病患家庭陷入复发的“魔咒”。
脑瘤未全切会怎样?
多数脑肿瘤的治疗以“一次手术全切”为主,对于良性肿瘤,术后根据病情辅以放化疗或一些前沿新疗法。为什么要强调“一次手术全切”?脑瘤未全切会怎样?18岁少年小杰(化名)的波折治疗经历或许能让大家找到答案。
如果没有病魔,他将是一个阳光的青春男孩。谁也不曾知道,他脑袋里的“颅咽管瘤”与他纠缠了有15年之久……
早在2005年,小杰因癫痫发作就医而后被确诊为“颅咽管瘤”,这一年小杰进行了一开始国内手术,但术后右眼失明了,只能对光做出反应,看不到其他任何东西。但一年半后又复发了,后二次手术但两年后又发作,这一次进行了伽马刀治疗,其后每半年进行一次MRI检查,直到2017年。
由于之前的治疗,小杰的身高发育受到影响,10岁时才有1.2米高,后医生决定使用生长激素帮助成长。可怕的是,病魔再一次袭来,肿瘤再一次明显增大,遂进行三次手术,但不久后在2019年复查MRI时,颅咽管瘤还是又局部复发了。
关于颅咽管瘤
颅咽管瘤应该可以治愈,但是目前疗效甚差,这是一种令神经外科医生感到沮丧的神经系统良性肿瘤。颅咽管瘤占颅内肿瘤的6%~9%,占儿童鞍区肿瘤的54%,人群年发生率为1.3/100万。颅咽管瘤不但不是少见疾病,而且是一种儿童最为常见的颅内肿瘤。其来源于胚胎残存组织,组织学呈良性表现。由于肿瘤位置深在,手术治疗具挑战性,放疗、立体定向放射外科治疗、内照射治疗、化疗等治疗恶性肿瘤的方法,被不少国家、地区的医院作为治疗颅咽管瘤的常规方法,然而仍避免不了颅咽管瘤的高复发率、生存质量的低下及无瘤长期生存率低,使颅咽管瘤成为被冠以恶性结果的良性肿瘤。
归结小杰脑肿瘤反复发作的原因,手术的不完全、未全切是最大的关键。颅咽管瘤如果手术能够全切,那么复发率将会越来越低,但是未能全部切除+放疗,五年后的复发率越来越高。颅咽管瘤的治疗,要全部和顺利的切除肿瘤是最重要的,同时需保留神经垂体,保障患者正常的发育生长。
脑瘤复发”魔咒“怎么破?
小杰的脑瘤复发噩梦如何终结?颅咽管瘤到底能不能全切?小杰还能恢复正常的生长发育吗?带着种种疑问,小杰的父母决定远程咨询国际上的颅底肿瘤手术教授——INC世界神经外科顾问团的德国专家Helmut Bertalanffy(巴特朗菲)教授,这位被人尊称为“巴教授”的专家表示采用术中核磁共振成像,肿瘤可以达到接近全切的全切,手术的目的是去除该区域全部可见的肿瘤部分,术中可能出现血管损伤风险,但这可控制在2-3%范围内。术后可辅助质子治疗控制复发,精确的内分泌管理也是必要的。手术怕了的小杰父母,如此振奋人心的回复让一家人下定了决心找巴教授主刀手术。
2020年2月,小杰一家人飞赴德国INI国际神经学研究所接受手术治疗,很快,巴特朗菲教授在INI的术中磁共振复合手术室为他顺利进行了手术,在术中磁共振成像系统以及术中神经导航的辅助下,肿瘤得到了全切,且最大水平地保护了垂体柄。术后二天他就出了ICU,左眼视力没有受到新的损伤。而且人是完全清醒状态,能够对答如流。
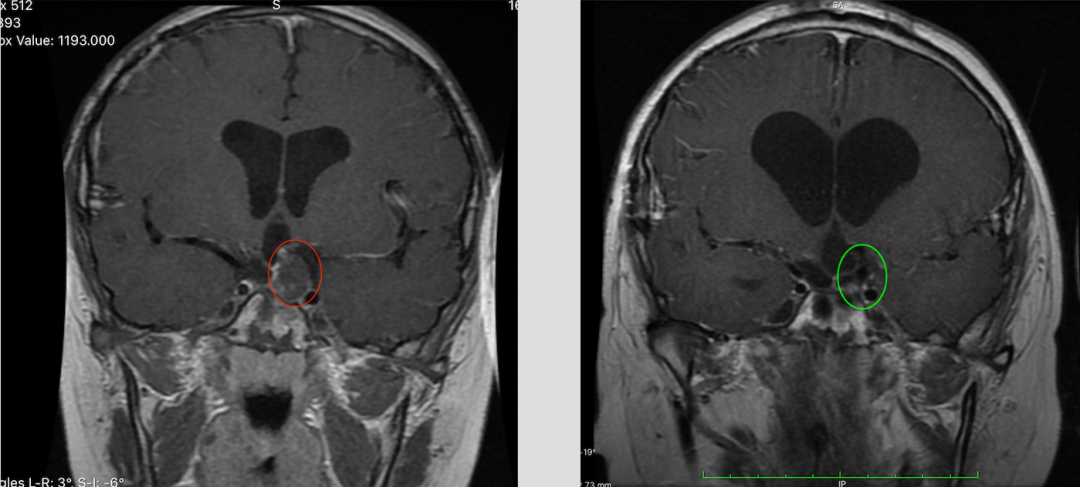
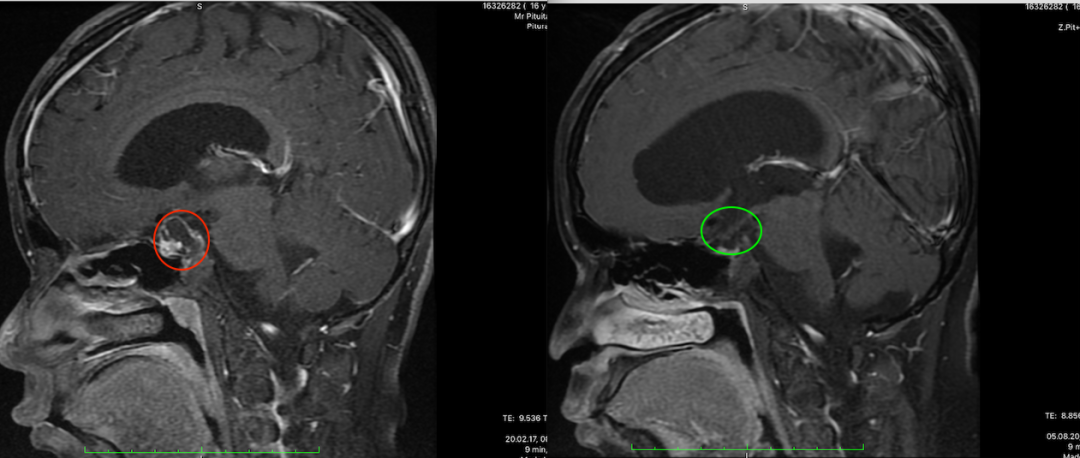
(小杰的术前术后MRI对比,红色为术前肿瘤位置,绿色为术后切除效果)
术后近半年复查MRI发现,并无肿瘤进展及复发迹象。

(INC巴特朗菲教授术后近半年的随访回复)
什么决定着脑瘤的切除率?
临床经验分析表明,脑肿瘤手术切除的程度与预后密切相关,目前手术原则仍是在顺利的前提下最大范围地切除肿瘤。经研究总结,很多长期生存的患者经过了规范化的手术,实现最大范围的肿瘤顺利切除,复发后手术仍是优选的治疗策略。
何以同样的肿瘤会有不一样的切除率?其实,不同的治疗时间、不同的治疗选择、不一样的手术水平乃至不一样的手术治疗设备……都切实影响着切除程度的大小。
1、一次手术全切是良好预后的基础:以小杰所患的颅咽管瘤来举例,由于该病种的高致残率,很多医生满足于延长患者生命,直接建议进行放化疗。但殊不知,放化疗会导致体质进一步下降,且肿瘤难免复发,手术难度也进一步增高。小杰如果能在一次手术达到全切,则后续的放化疗将有良好基础,复发周期将大大延长。而多次不完全的手术以及盲目的放疗,并不能根本解决问题。不只是颅咽管瘤,包括脑胶质瘤、脊索瘤、脑膜瘤等都是同样的道理。
2、脑瘤的病理类型和位置对脑瘤的切除率有重要影响:具体脑瘤能切除多少,也与肿瘤的病理类型及生长位置密切相关,如果肿瘤属于低级别的良性肿瘤,一般边界清晰,切除难度较低,而当脑瘤级别较高,一般边界不清晰,难于切除。此外,当脑瘤处于脑干、丘脑、斜坡、枕骨大孔、颈静脉球、颅颈交界区、高位颈髓、大脑功能区、松果体、鞍区等含有复杂神经血管的位置,切除的难度更大,风险更高,这对于手术专家及团队的技术水平提出了更高的要求。而INC世界神经外科顾问团的诸多教授中,有很多是世界神经外科高难度手术入路或解剖三角区的提出者或命名者,如Dolenc入路的命名者斯洛文尼亚Vinko Dolenc教授、Kawase入路的发明人日本Takeshi kawase教授、远外侧入路的重要提出者德国Helmut Bertalanffy(巴特朗菲)教授等。
3、手术团队的技术水平和成功经验是关键:脑瘤能切除多少,一大决定性因素即是主刀医生的技术水平以及手术团队的配合能力。小杰的主刀医生INC世界神经外科顾问团巴特朗菲教授个人就有800多例脑干胶质瘤手术量、300多例脑干海绵状血管瘤手术量,对于脑干、丘脑、胼胝体以及脊髓、松果体等复杂位置他精通。他所领衔的手术团队曾为来自世界各地的疑难神经外科疾病患者成功手术,经验可谓丰富。

4、顺利的手术技术、手术入路可确定良好术后生活质量:对于颅咽管瘤以及其他复杂位置的脑肿瘤(比如脑干胶质瘤、脊索瘤、矢状窦脑膜瘤等)患者来说,手术切除难度大,风险高,这需要成熟的手术团队明确好顺利的手术技术、手术入路等。比如有的颅咽管瘤可能更适合经鼻神经内镜切除,但具体仍要根据肿瘤位置严格把控,目前,颅咽管瘤的顺利手术入路包括额底纵裂入路、前纵裂或前额纵裂入路、经胼胝体-穹窿间入路、经翼点入路等,但为保障术中不造成相关的神经功能损伤,具体仍要根据肿瘤的生长方向和大小对以上入路而做适当修改。
5、的手术设备将进一步提高脑瘤切除率:为使脑瘤达到全切,近年来,许多术中辅助设备应运而生,如“术中实时监测地图”术中磁共振成像iMRI系统能术中准确定位病变所在位置,帮助主刀医生定向“攻破”肿瘤;而“大脑GPS“术中神经导航能够实时知道脑肿瘤的具体位置,手术医生可以判断到重要的脑功能区和神经纤维的距离有多远,能顺利地切除到哪里;对大脑神经实时监控的术中神经电生理监测则用于反映患者术中的神经系统功能状态,通常依靠术中神经电生理监测来指导外科手术操作,并且在术中预防神经组织发生缺血或损伤。
巴特朗菲教授所在的INC旗下世界神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由世界各发达国家神经外科宗师联合组成的教授集团,成员教授大多为世界神经外科各的奠基者、开拓者,他们在各自领域对世界神经外科做出过巨大贡献,且其手术技术和能力在神经外科界有着难以替代的地位。若想寻求脑瘤全切,获得更高术后生活质量及更长生存期,可请国际上神经外科专家评估手术方案、术中风险等。




