“孩子右侧丘脑二级没全切,影响了语言思维,现在眼睛也有点影响了。”
“儿子丘脑胶质瘤手术后,一直发热,胡言乱语。还不如不手术的好,现在还在昏睡中……”
丘脑胶质瘤,难道保守观察真的比手术好?“既然不能全切,为什么还要让孩子冒险手术?”实际上,怀有类似想法的家长不在少数,究其原因,与丘脑胶质瘤极其危险的位置及严重的术后并发症有很大关系,甚至网络上还出现了“丘脑胶质瘤都无法手术”的言论。
尽管早期对于丘脑胶质瘤的治疗选择仅包括立体定向活检或保守观察,但是,随着神经外科手术技术的进步,目前更多的研究认为以手术切除肿瘤为主并联合放化疗的治疗方法能够延长丘脑胶质瘤患儿的生存时间,改善临床症状。
特别是有明确边界的或低级别胶质瘤,仍然可以通过手术解决。并且,切除得越彻底,患儿的预后也越好。但值得注意的是,我们必须了解到一个“冷知识”,才能对是否手术有一个更清晰的认知:对于神经外科医生来说,成功的手术并不以“全切”为最终目标,能全切当然好,但更重要的前提是保护孩子的神经功能,将手术对孩子生活质量所产生的影响降至最低,“让大脑没有意识到做过手术”。
因此,对于丘脑、脑干等疑难位置的肿瘤,预期的结果是在全切或近全切的同时保护功能,但是这对主刀的技术提出了更高的要求。有时为了保留功能而在切除率上做出妥协,也是一种权衡利弊后保护患儿预后的举措,避免因盲目追求全切而给孩子留下终生遗憾。
不过,直至今天,这类手术对医生的技术要求仍然高得离谱——手术精度必须宛如在“针尖上舞蹈”。而早在30年前,INC国际颅底脑干肿瘤手术大咖Helmut Bertalanffy(巴特朗菲)就已突破这一疑难位置,并于20多年前发表他在这一疑难位置乃至更多脑深部疑难部位的成功手术成果和经验,其中12例病灶位于基底节区或丘脑内。

4岁开颅,16岁却近乎失明,他为何能成为“屠瘤少年”?
病史回顾
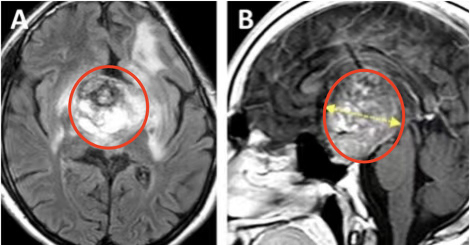
患儿4岁时,就曾因确诊丘脑毛细胞星形细胞瘤而接受开颅手术,手术并不彻底,因此术后他开始了两个周期的辅助化疗。然而,肿瘤在随后的12年内复发,患儿出现了全垂体功能减退和严重的左侧视力障碍,几乎等同于左眼失明。MRI显示鞍区-丘脑巨大肿瘤,侵犯累及左侧海马旁回和侧脑室的上部。肿瘤体积达68.1mm³,其深度为44.4mm(黄色虚线)。
术中操作
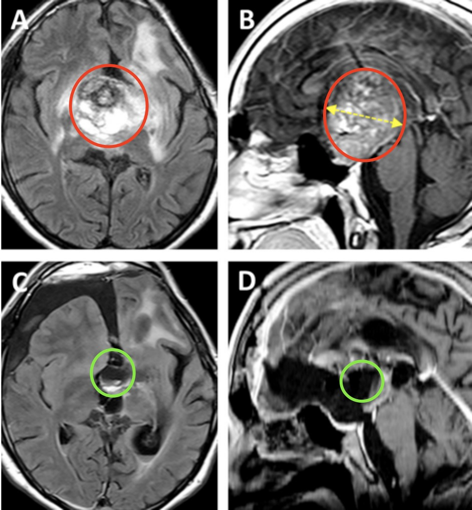
根据患儿的病情、肿瘤生长及MRI影像特点,巴教授决定采用双冠状皮肤切口、双额骨瓣开颅、经基底纵裂入路进行肿瘤切除手术。术后MR提示肿瘤近全切除,从而使患儿的视交叉和视神经束、垂体柄和下丘脑保持原样,极大保障了孩子之后的生活质量。
术后情况
术后患儿治疗顺利,恢复平稳,并继续进行全垂体功能减退的医学治疗。在随访中,没有出现任何其他新发的神经或认知功能障碍。
INC 国际小儿神外专家团
国际脑干手术大咖 Helmut Bertalanffy教授

教授擅长颅底、脑干病变、功能区、大脑小脑、脊髓等复杂位置的肿瘤性、血管性疾病的手术治疗,尤其擅长颅底、脑干等复杂区域病变的肿瘤切除术、神经吻合术等,脑干病变成功手术病例近千台,以精湛高超的手术技术不损伤神经功能且全切病变。巴教授历经千万个小时用超精确的物理剥除诠释了医术为何为艺术。
国际儿童神外专家 Concezio Di Rocco教授

自2014年5月起,Di Rocco教授就担任了德国汉诺威国际神经科学研究所(INI)的儿科神经外科主任。从事儿童神外事业50余年,Di Rocco教授尤为擅长小儿神经纤维瘤、癫痫、脑积水、蛛网膜囊肿、颅缝早闭、脑和脊髓肿瘤、脑和脊柱畸形(半椎体畸形,皮质发育不良,脊髓脊膜膨出,脊髓内脂肪瘤,Arnold-Chiari畸形等)难治病症方面的治疗,曾进行过12000多次神经外科手术。
国际儿童脑肿瘤大咖 James T. Rutka教授

教授是世界神经外科联合会(WFNS)执行委员会&顾问委员会成员之一,发表超过500多篇的文章,在临床上的研究方向以颅内肿瘤为主,对胶质瘤、纤维瘤、颅咽管瘤、室管膜瘤具有多年的临床经验,擅长清醒开颅术、显微手术和被广泛用于治疗恶性脑瘤和癫痫的国际前沿技术激光间质热疗(LITT)技术经验,对于儿童胶质瘤,尤其是高级别胶质瘤开展多项临床试验,其所在的医院加拿大SickKids是国际知名的儿童医院之一。




