脑干胶质瘤是绝症吗?
被确诊为“脑干胶质瘤”时,欧先生才39岁。他是一名好爸爸、也是一名好老公、更是自己人生的主导者。
他仍清楚地记得2024年9月,打羽毛球突然晕倒的他,查出来这个病。“不能手术、活不了多久”,当医生告知这是个绝症时,他一度抑郁。他想,生命如此珍贵,如果得到再生的机会,一定要紧紧抓住。幸运的是,他得到了这个再生的机会,安然度过手术。
术后3个月复查,欧先生的影像显示肿瘤切除非常理想,脑干及周围结构均保持完整。下一次MRI复查可在8–9个月后进行。重返正常生活轨道的欧先生,特地向巴教授咨询术后饮食禁忌。教授表示:“在我看来,没有必要进行饮食限制。”
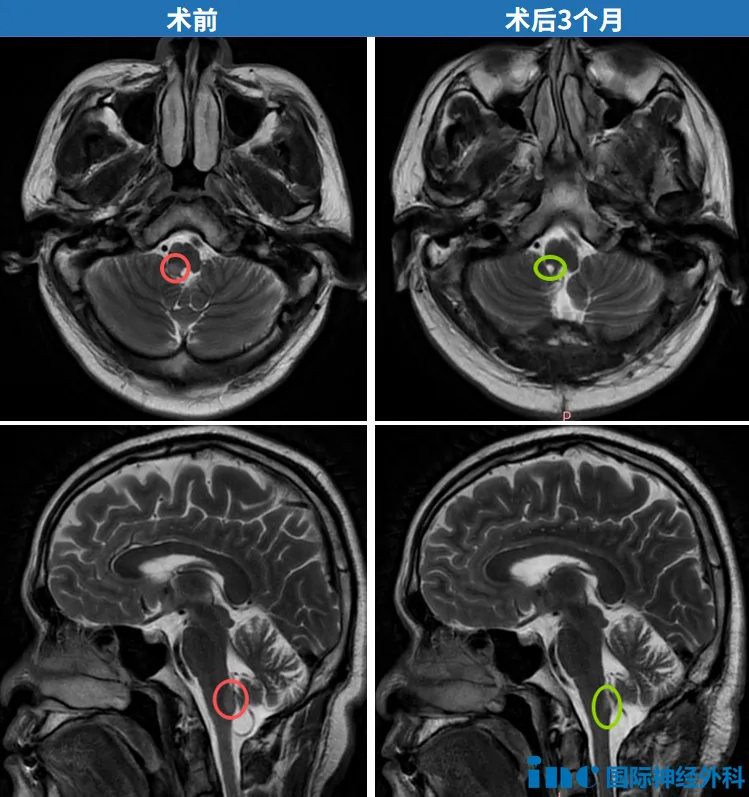

巴教授随访截图
手术后一直坚持分享着生活的他,视频中记录着充盈幸福的日常:绿意盎然的庭院、相伴在侧的伴侣、儿女双全的温馨画面。手术之后,他得以继续陪伴家人旅行、看到孩子每每取得优异的成绩,感到自豪的他,也常常记录下来,和朋友分享。这一切都来之不易,两个孩子承载着他全部的爱,会一直幸福和快乐。
他时常想起,曾经,当医生告诉他活不了多久的时候,他没有倒下,没有放弃。一切都有幸于当初勇敢的选择——“一味的拖,对自己不负责任,对家人也不负责任。我还年轻,我不想拖。放任肿瘤继续生长,你知道它哪一天从低级别要变成高级别吗?我选择手术,就是要解决问题,重新做回一个正常人。与其在恐惧中等待,不如主动出击,给自己一个重获健康的机会。很庆幸我的家人都一直支持我的决定,这给了我很大的信心。”
他也想告诉还在治疗中的家庭:保持乐观的心态,积极治疗,这样的未来可实现,也会实现的,加油!
术后第8天,欧先生谈及这场生死博弈,都分享了什么?点击阅读:一次晕倒后,竟被告知“活不久”!脑干胶质瘤患者自述如何夺回失控的人生?
01
脑干胶质瘤是绝症?可以手术吗?
Brainstem Gliomas,BSG
脑干胶质瘤的手术原则是在保护功能的前提下最大程度地切除肿瘤,以延长患者的生存期。除以下所列的适应症外,最终是否采取手术治疗需结合病情的轻重、进展速度、患者的一般情况及意愿进行综合考虑。当然,主刀医生的经验与技术更是决定能否手术,以及手术成败的关键因素。
一.手术适应证:
1外生型脑干胶质瘤
2局灶内生型脑干胶质瘤
3伴有局灶性强化或11C-MET PET-CT显示伴有局灶高代谢的弥散内生型BSG
4不伴有局灶性强化或11C-MET PET-CT成像显示不伴有局灶性高代谢的DIPGs可选择开放活检术或立体定向活检术
5观察期间表现出恶变倾向的胶质瘤(体积变大、MRI增强扫描出现强化、侵及周围结构)
二.手术禁忌证:
1弥散型BSG累及整个脑干(中脑、脑桥、延髓)
2伴有软脑膜播散或种植的BSG
3Karnofsky功能状态评分(KPS)<50分,脑干功能严重衰竭的患者
4合并多脏器功能异常,无法耐受手术者
02
他把延髓胶质瘤分4种类型,并写到专著
no man's land
延髓胶质瘤属于脑干胶质瘤中的一个异质性群体。这类肿瘤起源于延髓内部,并可向邻近结构延伸,如脑桥、小脑下脚、小脑以及上段脊髓。延髓胶质瘤在儿童和成人患者中均可发生,但其生物学特性在儿童与成人个体之间存在差异。虽然脑干胶质瘤占所有儿童脑肿瘤的近五分之一,但在所有成人胶质瘤中仅占不到2%。在所有脑干胶质瘤中,约四分之一起源于延髓。
总体而言,延髓胶质瘤构成了一个包含多种肿瘤实体的异质性群体,这使得预测其总体预后较为困难。外生性延髓胶质瘤在儿童中似乎更为常见,并且通常被认为在可手术性和术后结局方面更具优势。
延髓胶质瘤难度主要源于延髓作为“生命中枢”的极端重要性和脆弱性。这个仅约2立方厘米的区域,密集掌管着呼吸、心跳、吞咽等所有基本生命活动。手术中任何细微的牵拉或损伤,都可能瞬间导致患者心跳骤停或呼吸衰竭,术中经历数次心跳骤停的情况时有发生。
同时,延髓组织异常脆弱,其厚度可能不足1毫米,而侵袭性的肿瘤(如胶质瘤)如果没有清晰边界,与正常神经组织“敌我难分”,那么就要求主刀医生在显微镜下以毫米级的精度进行“雕刻式”分离,如同在豆腐上绣花。因此,成功闯过这片“禁区”,不仅依赖主刀医生高超的技术、极大的耐心和丰富的经验,也离不开麻醉团队、神经监护团队和重症监护团队的精密协作。
INC世界神经外科顾问团成员教授、国际脑干手术大咖Helmut Bertalanffy(巴特朗菲)教授在2020年出版的国际脑干手术专著《Brainstem Tumors》中的《Surgical Approaches to Medullary Tumors》章节里分享了多例脑干延髓肿瘤的经典案例,并对如何全切要点进行了深入分析。

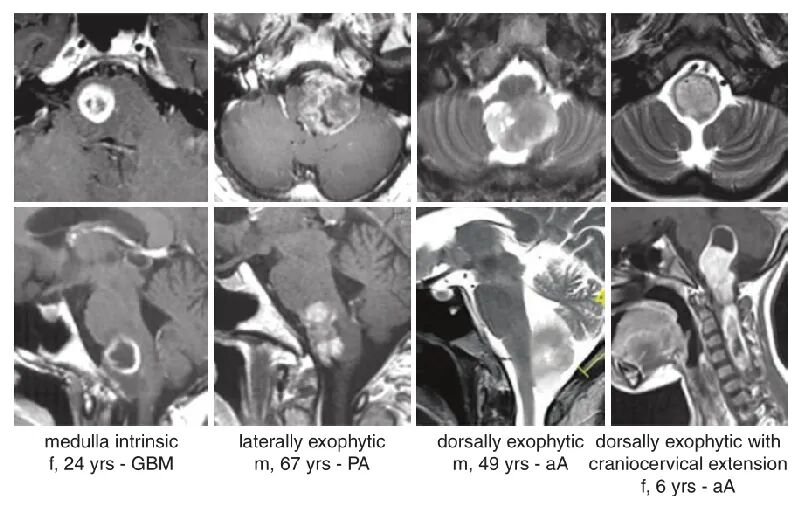
德国巴特朗菲教授总结了临床上遇到的不同性质的延髓胶质瘤,并区分了4种不同的类型。其中,13个肿瘤局限于脑干下部,其他病变在外生性生长,9个肿瘤主要生长在外侧,8个肿瘤向下方延伸从延髓进入脊髓。
▼图:MRI显示延髓区肿瘤的部位与范围代表性图像4列分别为本组4例不同患者。其中,aA为间变性星形细胞瘤,GBM为胶质母细胞瘤,PA为毛细胞星形细胞瘤。
手术切除是颅内局灶性低级胶质瘤治疗的主要手段,对于一些恶性高级胶质瘤,尽管可能预后很差,但首次手术应做到尽可能地完整切除,也将使患者尽可能获益,也能尽量避免二次开颅手术可能带来的更多伤害。手术中不仅要切除肿瘤,且要完全保护延髓神经血管,进而避免哪怕丝毫损伤可能带来的致命后果。
原则上,手术主要是为了切除尽可能多的肿瘤,尽可能不破坏基础中枢神经系统实质的组织。目的是使脑干减压并确定病理,在高级别胶质瘤中,手术或可延长患者的生存期和提高患者的生活质量。在界限分明的病变中,我们试图达到总体或几乎全切肿瘤,同时减少肿瘤体积,而无需进行放射治疗。
INC德国巴特朗菲教授也在诸多的临床实践中得出结论:在部分脑干肿瘤患者,即使是一些比较复杂的脑干延髓肿瘤,显微手术切除也是行之有效的。他在该专著中展示的诸多脑干延髓病变中,很多病例切除率良好,术后效果良好,并发症发生率低。
巴教授的手术结果和30多年的经验,验证了手术在脑干延髓胶质瘤的整体治疗中起着重要作用。持续电生理监测手术有助于指导肿瘤切除和避免手术并发症。此外,根治性肿瘤切除应至少在所有可以很好地鉴别的局灶性低级别肿瘤中进行尝试,因为肿瘤切除率可能有利地影响患者的长期预后和生存率。






