罕见、巨大、复杂——当这三个词同时形容一个脑膜瘤时,手术难度不言而喻。肿瘤同时累及硬膜内及硬膜外结构的脑膜瘤非常罕见,这是一例累及窦汇、上矢状窦、枕骨及头皮的巨大复杂性跨骨性脑膜瘤的完全切除案例分享。
患者为48岁男性,因头痛加剧伴视物模糊3天就诊。术前影像提示窦汇区存在一约11×5厘米的轴外占位,明显强化;血管造影显示病变已致上矢状窦、窦汇及左侧横窦近端闭塞,皮质静脉经Labbe静脉引流,深部引流则依赖枕窦。手术在影像引导立体定向技术辅助下,实施广泛头皮切除、颅骨切除联合静脉窦探查,术中注意保护受累皮质静脉,完整切除已闭塞的上矢状窦、左侧横窦部分及受侵的大脑镰、小脑幕,并对直窦、窦汇和右侧横窦管壁进行初期修复以维持深部引流通畅,头皮缺损采用背阔肌游离皮瓣重建。术后18个月磁共振随访未见肿瘤复发。
这则案例来自于INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学院前院长William T.Couldwell教授等发表的研究《Surgical management of a transosseous meningioma with invasion of torcula,superior sagittal sinus,transverse sinus,calvaria,and scalp》,以下是研究分享。

脑膜瘤起源于蛛网膜颗粒中的蛛网膜帽细胞,这些细胞在硬脑膜静脉窦附近尤为丰富,并可形成累及上矢状窦、窦汇及横窦的硬膜内肿瘤。硬膜外脑膜瘤可发生于硬脑膜以外的部位,如皮肤、鼻咽部、颈部或骨骼。原发性硬膜内脑膜瘤可侵袭颅骨生长或转移至硬膜外部位。多数病例累及颅底、眶周及额顶区的凸面或颅缝。
当脑膜瘤“跨界”生长,如何实现安全全切?
一名48岁男性因持续3天加重的头痛和视物模糊至急诊就诊。体格检查发现存在下方视野偏盲,枕后部可触及巨大坚硬隆起,表面皮肤无异常。患者无吸烟史,无恶性肿瘤病史,胸部、腹部及骨盆的筛查性计算机断层扫描(CT)未提示恶性病变。头颅磁共振成像及磁共振血管成像(MRI/MRA)显示一个11×5cm的肿块,跨越幕上及幕下延伸至双侧顶叶与枕叶,并侵犯上矢状窦、窦汇及横窦近端(图1)。
肿瘤经颅骨侵犯至枕部头皮及真皮层。脑血管造影显示上矢状窦、窦汇及横窦近端部分节段血流消失(图2)。深部静脉经枕窦引流(图2),皮质静脉经增粗的Labbe静脉引流(图3)。肿瘤血供丰富,主要动脉供血来自颈外动脉的脑膜支及小脑后下动脉(图4)。术前采用弹簧圈及聚乙烯醇颗粒对颈外动脉的肿瘤供血动脉进行了栓塞治疗(图4)。本病例的鉴别诊断包括血管外皮细胞瘤、脑膜瘤、肉瘤及隐匿性恶性肿瘤。
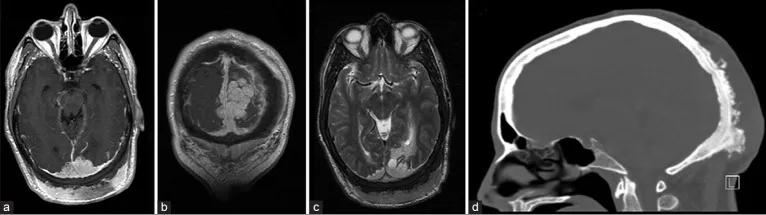
图1.轴位(a)与冠状位(b)增强T1加权MRI显示肿瘤包绕上矢状窦后部并延伸至窦汇。可见枕部头皮异常增厚。(c)轴位T2加权MRI序列显示枕叶白质异常高信号,符合肿瘤实质侵犯所致血管源性水肿。(d)增强CT扫描骨窗位矢状面图像显示肿瘤浸润导致枕骨同时存在骨质增生和增厚
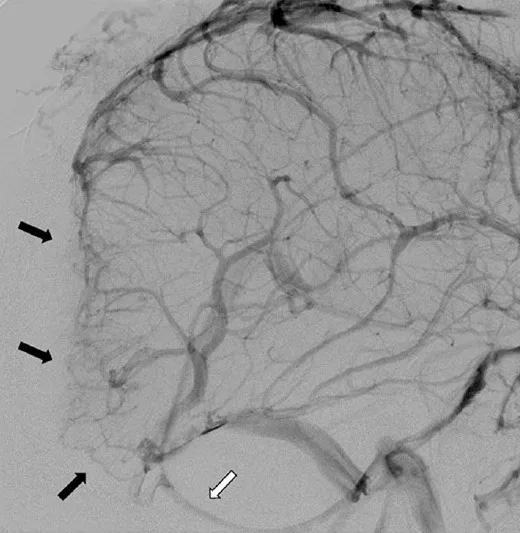
图2.左侧颈内动脉注射后脑血管造影侧位观。后颅窝/轴外肿瘤侵犯并闭塞了7cm长的上矢状窦后部、窦汇及横窦近端(黑色箭头)。横窦远端可见血流重建。深部静脉经连接直窦与左侧颈静脉球的枕窦引流(白色箭头)
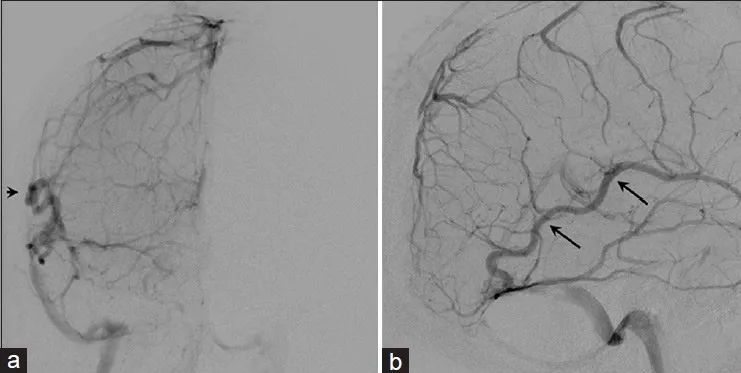
图3.右侧颈内动脉注射静脉期脑血管造影前后位(a)与侧位(b)观。皮质静脉经扩张的Labbe静脉引流(黑色箭头)
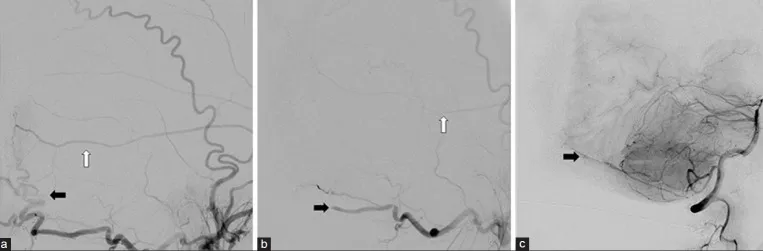
图4.左侧颈外动脉注射栓塞前(a)与栓塞后(b)图像。主要供血动脉包括枕动脉(黑色箭头)和脑膜中动脉(白色箭头)分支,已成功栓塞。右侧颈外动脉的类似分支亦进行了栓塞(未显示)。(c)右侧椎动脉注射显示小脑后下动脉发出的脑膜后动脉分支参与脑膜瘤供血。此分支未行栓塞
手术过程
首先对异常头皮及受累枕骨进行小切口切开活检以获取组织学诊断。病理分析确认为世界卫生组织(WHO)I级脑膜瘤。为行确定性治疗,患者取俯卧位,使用Mayfield三钉头架固定。在影像引导立体定向导航下,计划实施广泛头皮切除、颅骨切除及静脉窦探查术以实现肿瘤全切。头皮以环形方式大范围整块切除,术中冰冻病理诊断确认头皮切缘无肿瘤浸润。下方颅骨明显异常,表现为骨质增生与肿瘤软组织浸润区交错存在。通过立体定向技术定位上矢状窦、窦汇及横窦轮廓,沿静脉窦及计划骨瓣(涵盖幕上及幕下区域)外周放置多个钻孔。使用高速磨钻配合磨头及足板完成颅骨切除。
剪开双侧顶叶与枕叶表面的硬脑膜。采用标准显微外科技术从脑组织表面分离肿瘤。明确观察到肿瘤对脑组织的广泛侵犯,并可见被肿瘤寄生的扩张皮质血管,因其引流至Labbe静脉而予以保留。随后沿肿瘤追踪至与外观正常的上矢状窦交界处。用3-0 Vicryl缝线结扎正常的近端静脉窦,切开静脉窦及大脑镰至未受侵犯的直窦并予保留。
继续向窦汇及左侧横窦方向切除,该两处结构均被肿瘤广泛侵犯并已闭塞。对受侵的静脉窦壁进行结扎并切开,小脑幕连同肿瘤主体一并切除。右侧横窦未受侵犯。使用6-0 Prolene缝线对右侧横窦及直窦的残留管壁进行一期修复。术野探查未见大体肿瘤残留。
采用缝合的Alloderm硬脑膜补片及钛网颅骨成形术完成重建。随后整形外科团队将患者调整为侧卧位,取左侧背阔肌游离皮瓣行软组织覆盖。使用8-0尼龙缝线将胸背动脉与左侧颞浅动脉吻合,采用2mm静脉吻合器将胸背静脉与颞浅静脉吻合。将肌瓣覆盖于闭式引流管上,再以刃厚皮片移植覆盖。最后佩戴头胸外固定架以防止术后皮瓣受压。
术后情况
患者术后转入ICU。初期出现视觉障碍伴视力下降,在住院康复期间逐渐改善。最终病理诊断仍为WHO I级脑膜瘤。头胸外固定架持续使用6周。术后6个月随访时,患者可借助老花镜阅读报纸,但术前存在的下方视野偏盲无明显变化。术后18个月常规MRI随访显示无肿瘤复发或再生迹象。
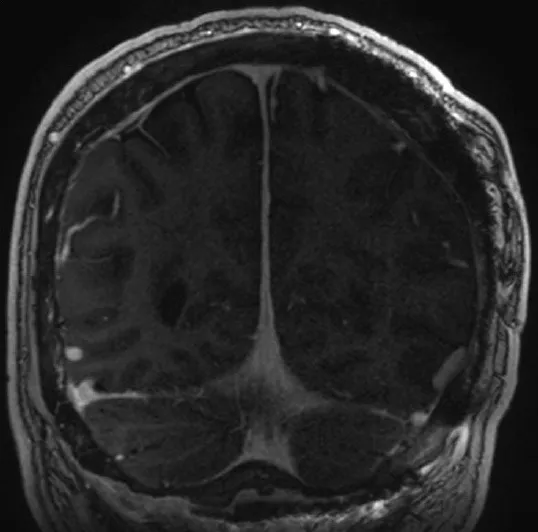
图7.术后18个月冠状位增强T1加权MRI显示跨骨性脑膜瘤已实现全切,未见复发或再生迹象
结论
本文阐述了一例侵犯枕叶、上矢状窦后部、窦汇、横窦、颅骨及头皮的大型跨骨性脑膜瘤的完全切除术。通过Labbe静脉的皮质静脉侧支引流和通过枕窦的深部结构静脉侧支引流,使得切除受累静脉窦壁的手术得以顺利完成且无并发症。采用背阔肌游离皮瓣进行头皮重建,使得侵犯头皮的肿瘤得以完全切除。




