颅内脑膜瘤占中枢神经系统所有原发性肿瘤的25%至40%。其中约30%是偶然发现的,而其余部分通常在肿瘤压迫邻近神经结构产生症状时才被检出。显微外科切除术是治疗脑膜瘤的金标准。33岁女性,因颈部剧烈疼痛、身体右侧感觉异常,查出枕骨大孔脑膜瘤。INC巴特朗菲教授为其安全全切,术后6年未复发,状态良好。无神经功能损伤。

枕骨大孔脑膜瘤,起源于颅颈交界区的蛛网膜层,该区域前方界于斜坡下三分之一与C2椎体上缘之间,外侧从颈静脉结节延伸至C2椎板上缘,后方从枕骨鳞部前缘延伸至C2棘突。由于毗邻颅底神经和血管结构,如椎动脉的V3和V4段、第IX–XII对颅神经、小脑后下动脉和脑干,枕骨大孔脑膜瘤在术前和术后都容易导致多种神经功能缺损。这些解剖关系使得手术入路具有挑战性,因为大多数(>80%)枕骨大孔脑膜瘤起源于枕骨大孔的前方或前外侧,即齿状韧带的前方。
除了位置和解剖边界外,决策和治疗还受到肿瘤的组织学分级、时序性生长行为以及患者的年龄、健康状况和合并症的影响。在某些情况下,当病变或切除术本身导致机械性不稳时,可能需要进行稳定性手术。对于有症状的枕骨大孔脑膜瘤或有明确生长证据的肿瘤,首选治疗是手术切除。
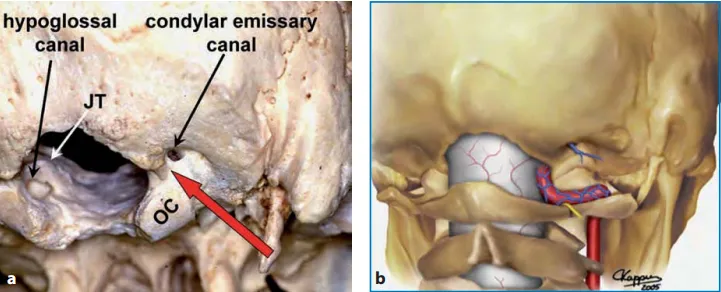
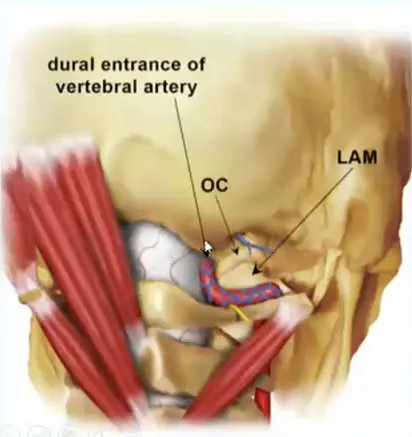
图:枕骨大孔区,从右背外侧和下角观察颅骨(a)和右背外侧颅骨区图示(b)。如大箭头所示,枕骨大孔前缘和神经轴前表面的直线视图被枕骨大孔外侧缘、髁状突后导管和寰枕关节内侧部分阻挡。通过部分磨除椎动脉硬脑膜入口正外侧的骨质结构,可以充分扩大手术视角,以便安全地操作神经轴的前外侧。OC:枕髁,JT:颈静脉结节。
01临床表现
许多报道强调枕骨大孔区肿瘤的临床表现千变万化,在许多报道中,主要讨论该疾病的临床症状和体征与脑积水、多发硬化、颈椎病、髄内肿瘤、脊髓空洞症和腕管综合征的鉴别诊断。一些报道讨论了枕骨大孔区脑膜瘤的一些非特异性症状的原因,例如实体觉缺失或手部骨间肌萎缩。自从CT和MRI应用以后,症状和体征不再成为诊断的主要依据。根据患者症状的严重程度可将患者分类,作者采用了Yasargil等提出的分级系统:I级指有单一症状;Ⅱ级指有轻度或中度症状;Ⅲ级指有明显的颅神经、脑干和小脑症状;Ⅵ级指患者卧床。
首发症状常为上颈部疼痛和枕部头痛,伴颈强直。运动和感觉功能障碍不常见。在明确诊断时,分别有53%和42%患者有运动和感觉功能障碍,30%有后组神经麻痹,13%有括约肌功能障碍。有严重神经功能障碍的包括四肢麻痹(11例)、偏瘫(5例)和截瘫(1例)。1例昏迷,伴完全性四肢麻痹;1例四肢麻痹的患者仅能维持坐位,卧位时出现呼吸暂停。其他特殊的情况还包括蛛网膜下腔出血,脊髓空洞和其他并发症。

02枕骨大孔区脑膜瘤手术策略
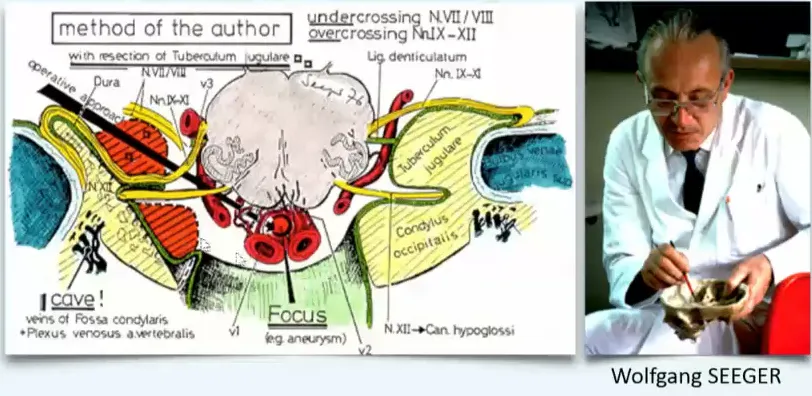
图:INC巴特朗菲教授导师Seeger教授手绘枕骨大孔区
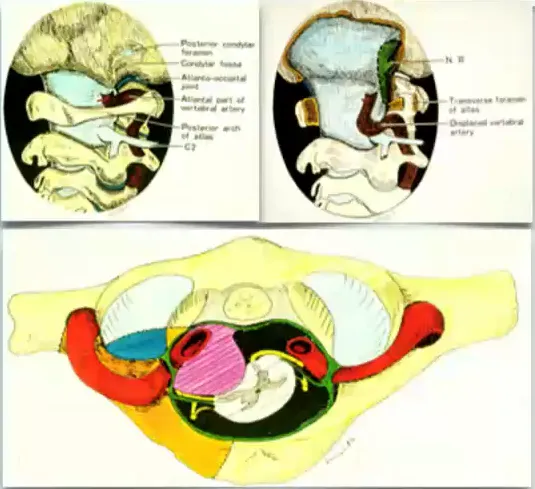
图:巴特朗菲教授及其导师Seeger教授共同绘制,从背外侧、枕下、经髁入路到下斜坡和颅颈交界处的前部。图自Neurosurgery 29:815-8211991
INC巴特朗菲教授在论文《Dorsolateral Approach to the Craniocervical Junction背外侧入路到颅颈交界》中深入分析了颅颈交界区的各类病变,其中从枕骨大孔区脑膜瘤的背外侧入路具体手术案例入手,重点分析枕骨大孔区脑膜瘤背外侧入路及如何达到安全全切。

03皮肤切口
皮肤切口,我们习惯在耳后乳突和中线之间使用曲线或直线型皮肤切口,少数患者术前计划进行颅颈背侧融合手术(图13.4)。切开前,用局麻药和肾上腺素(1:200000)渗入头皮。暴露外肌层筋膜后,切取筋膜片作为移植物用于硬脑膜的水密闭合。为了充分放置皮肤切口,在患者剃光的皮肤上清楚地标出横窦和乙状窦的走行、乳突尖端和下颈项线。皮肤切开后,分离上颈线和乳突的肌肉插入物,胸锁乳突肌和头脾肌外侧,斜方肌和半脊髓头肌内侧。尽可能在肌肉纤维方向上部分分开,枕动脉在头夹肌深部分离并电凝处理。
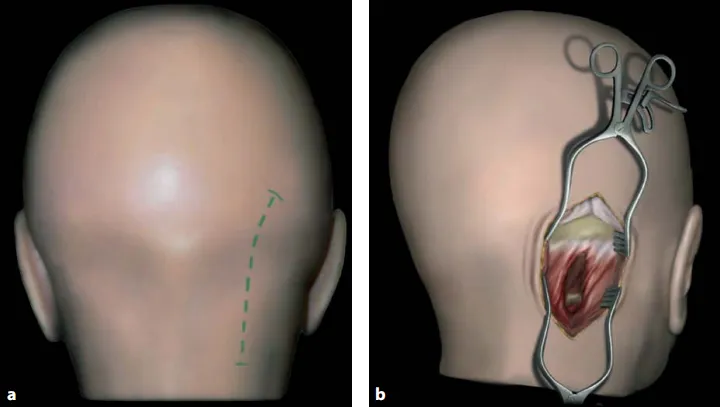
图13.4:轻度弯曲的皮肤手术切口(a)和使用两个自持式牵开器(b)在初始阶段进行的手术暴露
04、C1颈椎动脉外露
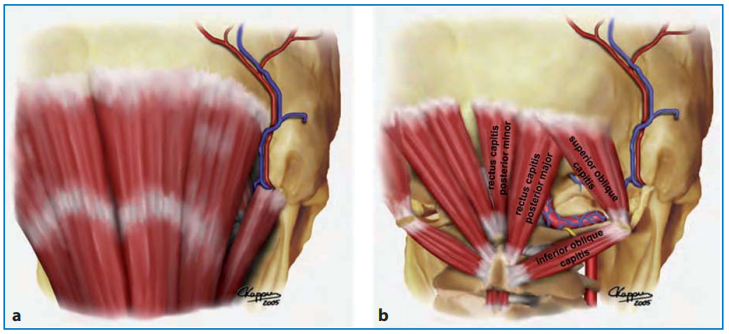
图:颅颈背侧区域浅层肌肉层(a)和深部肌肉层(b)的图示
05、枕骨大孔后缘显露及切除术
图13.5:经枕髁入路的术野集中在枕骨大孔背缘、椎动脉硬脑膜入口和寰枕关节。
06、“C-O”弓的概念
第一步是暴露外侧枕下颅颈区,如图13.5所示。在此之后,进行足够的枕下外侧颅骨磨除,使枕骨大孔后缘保持在图13.6所示的位置。仔细检查暴露区域,从侧面和下方轻轻分离硬脑膜,将枕骨大孔后缘与硬脑膜分开,清楚识别乙状窦远端和颈静脉球近端(图13.7)。暴露远端乙状窦的内侧部分是很重要的,因为这个结构是一个很好的定位标志,表明了乙状窦的外侧界限暴露枕骨大孔的背缘含有更多的松质骨,比鳞片厚,因此类似于寰椎弓。将枕骨视为改良的椎骨有助于我们对颅颈解剖的理解。
事实上,从胚胎学上讲,部分枕骨来源于寰椎。因此,枕骨大孔的后缘可视为一个改良的椎弓根,与C1椎弓根相似,可以称为“C0”(“C-zero”)弓这个概念,寰枕关节只是一个低活动度的椎间关节,类似于低于这个水平的关节,除了椎动脉,也许还有导静脉。然而,如果处理得当,这两种血管结构在暴露期间不会造成严重问题。例如,从形成髁状突导管的周围骨骼上分离后,静脉很容易凝结和收缩。使用金刚砂磨钻,使导管逐渐打开,并暴露到颈静脉球。同时,去除枕骨大孔的后缘,如有必要,也可以磨除寰椎弓,如图13.8所示。
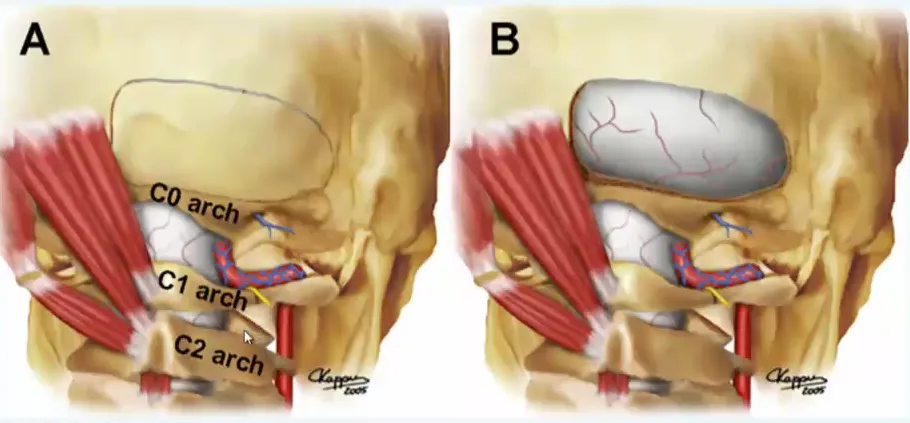
图13.6:图示为骨瓣开颅的轮廓设计。枕下颅骨磨除暴露小脑硬脑膜,而枕骨大孔(所谓的“C0”弓)的背外侧缘保持原位。在操作中,颅骨磨除不一定需要延伸到中线。
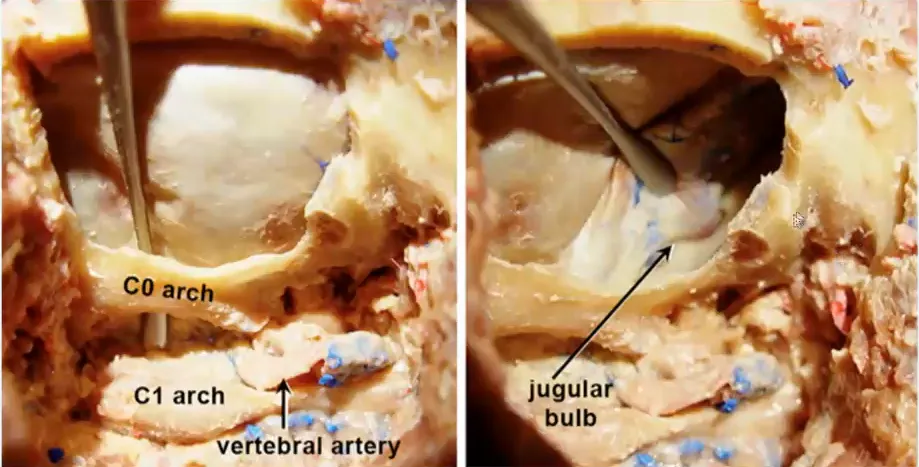
图13.7:尸解显示类似于上图所示的手术视野暴露,枕骨大孔的背缘(“C0”弓)留在原位,将硬脑膜与此缘分离(a)。其余枕骨外侧鳞片、枕骨大孔外侧缘、颈静脉突和寰枕关节内侧部分对应于随后切除的区域,即经髁入路的关键点(b)
07后颅窝开颅C1椎板切除术
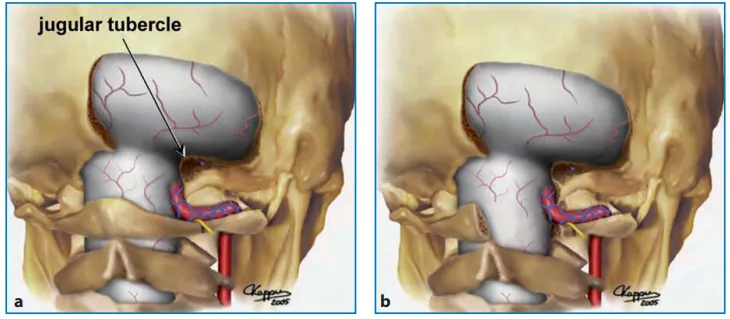
图13.8:切除枕骨大孔后缘(所谓的“C0”半椎板切除术)和部分钻取枕髁和颈静脉结节后典型暴露的图示;这种暴露可以不进行(a)或包括(b)C1半椎板切除术
08脑膜瘤背外侧入路操作技巧详解
典型的脑膜瘤常伴有硬脑膜浸润,这是其血管供应的部位(图13.13)。一些脑膜瘤表现为“斑块状”生长;另一些脑膜瘤的硬脑膜附着区有限且小于肿瘤直径。在临床中,这是两种不同的情况。当“斑块状生长”的脑膜瘤有较高的出血倾向和需要更多的术中电凝凝固时,切除小面积脑膜瘤很容易进行。此外,后一种肿瘤也倾向于包绕颅神经IX-XII,并侵犯舌下神经管和颈静脉孔的神经部分,使切除更加困难。在这两种情况下,基本原则是切开第一齿状韧带,电凝凝固阻断脑膜瘤的血供(图13.13)。下一步,将最靠近腹侧硬脑膜的肿瘤部分切除,以创造一个手术术野,使剩余的背侧肿瘤部分沿着从下脑干向硬膜腹侧的方向逐步移动。在这个动作中,应尽一切努力避免压迫周边神经。寰枢椎背弓(dorsal atlantal arch)的水平通常是神经最大受压的部位(图13.14)。在这种情况下,与C1半椎板切除术相比,在打开硬脑膜之前进行C1椎板磨除是有帮助的,以避免在硬膜内操作时对神经造成任何额外的牵拉压迫。
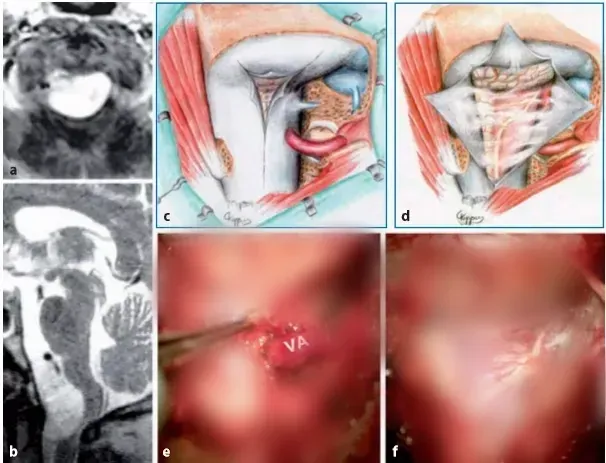
图13.13 a,b术前MR图像(T1-W增强扫描,b矢状T2-W)显示一个大的枕大孔脑膜瘤,该脑膜瘤向背侧生长,严重压迫颈髓。c、图示硬脑膜切开,肿瘤的背外侧和腹侧部分暴露,通过侧面反射硬脑膜和椎动脉的远端V3部分。e、f相应的术中照片显示通过侧面反射硬脑膜,可以直接接触到肿瘤基底的硬脑膜(VA,椎动脉)
大多数脑膜瘤是非常纤维状的,不容易在超声吸引器的帮助下切除。这种肿瘤的碎片被显微切割器明显的切割,而肿瘤周围的蛛网膜则被轻轻地切开,以分离PICA的神经根和分支以及引流静脉。在许多情况下,脑膜瘤的范围远远超出中线,并累及对侧椎动脉。在切除这些远端肿瘤部分时必须考虑到这一点,以避免损伤远端小血管。同样,对侧舌下神经也可能被肿瘤累及。这些神经根也通过蛛网膜切开术保护了下来。
在肿瘤大体被全部切除后,肿瘤基底需要被充分凝固,原因有两个:
1.获得充分的局部止血作用;
2.当无法完全切除舌下神经管内浸润的硬脑膜时,可避免肿瘤复发。
虽然大多数脑膜瘤由颅内和椎管内组成,但其他肿瘤可能局限于C1水平。在这种情况下,以椎动脉硬脑膜为中心的有限的硬膜外暴露就足够了。
09、枕骨大孔区脑膜瘤预后如何?
本病的预后主要取决于肿瘤的切除程度及并发症发生情况。文献报道手术的死亡率为5%左右。若肿瘤未能完全切除,肿瘤复发者约5%死于术后3~5年。术前有严重神经功能缺失者,术后恢复较困难。60%的病人术后可生活自理或从事轻工作。因此,要提高枕骨大孔脑膜瘤的手术效果,必需早期诊断、早期治疗。
10、枕骨大孔区脑膜瘤治疗须知
●学习颅颈交界处的解剖学
●根据肿瘤的范围来调整手术入路
●注意脊髓前动脉
●脑干严重粘连肿瘤时,不追求全切
●不要在颅神经上进行直接手术操作
●注意硬脑膜水密缝合