肿瘤切切切不难,切得好却不易!
后脑勺疼痛,竟是长了脑瘤!
29×39×38 mm —— 一个巨大岩斜区脑膜瘤!
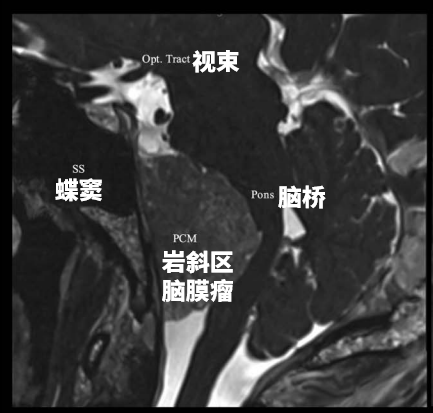
挤压“生命禁区”脑干,与神经血管结构紧密粘连。
最终,在INC福教授的定制化手术策略之下,从术前栓塞、入路考量到实施手术,无需开颅,仅右侧单鼻孔入路,一双“筷子”便成功全切肿瘤。
脑干复位良好!未见脑脊液漏及新发神经功能障碍,术后一天下地,术后一周顺利出院。
一、以为只是小小头痛,结果脑子里藏了个“炸弹”!
生活中头痛很常见,33岁的诺亚总感觉后脑勺隐隐作痛,起初他以为只是工作太累,直到疼痛越来越频繁,才不得不去医院检查。当CT结果出来的那一刻,都震惊了——他的颅底岩斜区竟然藏着一个足足有4厘米大的脑膜瘤!这个“不速之客”挤压脑桥,但无继发性脑积水,仅仅普通头痛,让人防不胜防。
“这个肿瘤到底潜伏了多久?”诺亚越想越后怕。如果不是这次及时就医,后果简直不敢想象。
1. 肿瘤位置深、体积大,已经压迫脑干;
岩斜区脑膜瘤是起源于以岩-斜裂为中心的中上斜坡及三叉神经内侧岩骨的脑膜瘤。因岩斜区位置隐匿,解剖结构复杂,肿瘤压迫脑干与颅底神经及血管,被认为是神经外科最棘手的疾病之一。
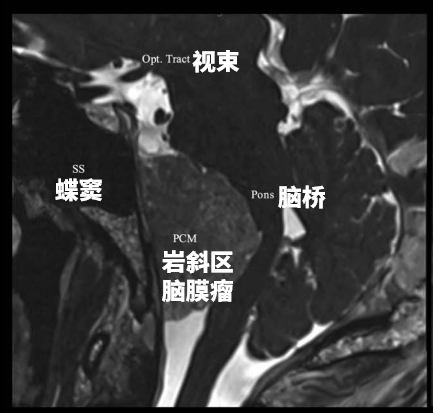
诺亚术前影像,左侧岩斜区脑膜瘤,呈不均匀强化。
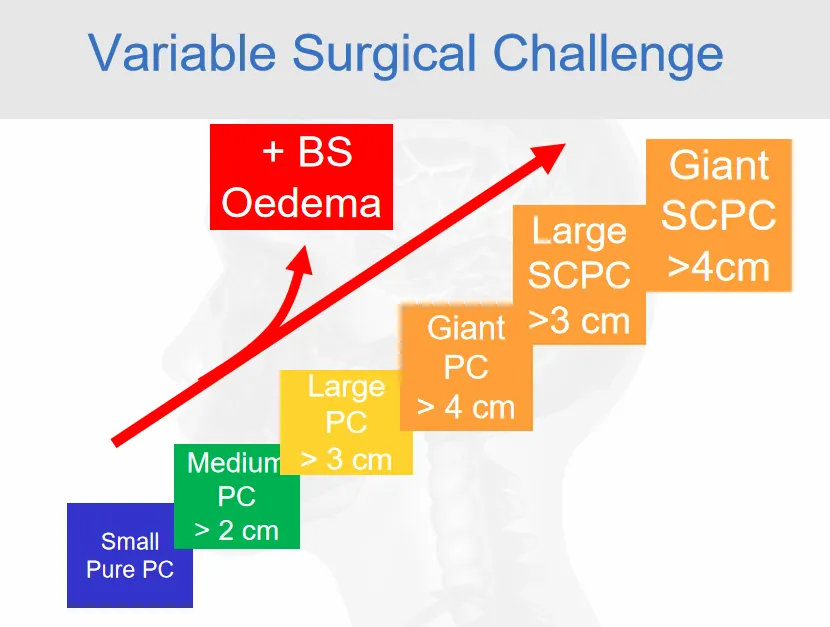
▼岩斜区脑膜瘤,随着肿瘤大小增大及脑干水肿机率增加,手术难度逐渐增加
2. 供血动脉显露困难。
主要是咽升动脉和颈内动脉硬脑膜分支,术中易损伤出血。咽升动脉是滋养软腭、咽鼓管、口鼻咽及部分椎旁骨骼肌的重要血管,同时在后组颅神经、鼓室、部分后颅窝硬膜也有其分布, 手术中对血管的处理和保护极其重要。
手术不该只是切切切,更要懂得该不该切,如何切。手术核心目标是实现肿瘤全切除,同时最大限度降低神经系统并发症。因此,关于手术策略的决定必须考虑这些关键因素。
二、开颅 VS 经鼻内镜!福教授如何“定制”策略?
诺亚的主刀医生是INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(福教授),这位对于颅底肿瘤极为擅长的显微镜+神经内镜“双镜联合”手术大咖。他将“为了患者而战”这个理念贯穿到每一位患者的治疗细节中,为不同的患者量身定制个体化治疗方案。同为岩斜区脑膜瘤,为何有的需要开颅,有的要进行经鼻内镜手术?
福教授、施罗德教授等共同参与了治疗共识解读中,对于手术入路的选择就进行了深入的解读。乙状窦后入路较适合向后颅窝大范围生长延伸的岩斜区脑膜瘤;经岩骨入路在岩斜区脑膜瘤未向下或向外侧延伸至内听道的情况下,它是一种选择;而起源于正中线的斜坡中段肿瘤是内镜经鼻入路的良好候选……
选择合适的手术入路应考虑肿瘤的位置(后颅窝、中颅窝或横跨颅中、后窝)、患者的年龄、术前神经功能障碍(包括听力、面瘫等)、手术切除范围以及外科医生对手术技术的信心。不同的手术入路(甚至是联合入路)都可以取得很好的效果,但没有哪一种手术入路就一定是最好的——要因病制宜。

福教授北京天坛医院手术交流时,就为一名岩斜区脑膜瘤成功手术。肿瘤位于岩尖区,且已经压迫脑干和左颞叶,福教授十分具有针对性地选择了采用颞下岩前入路。这一入路也是经改良后的 Kawase 入路,可以直达岩尖,提供更好的视野,显著提高手术的切除率。同时,该入路降低了对颞叶、脑干或颅神经牵拉损伤的可能性,极大程度上降低术后并发症,保障了预后质量。
点击阅读:天坛医院手术纪实 | 4.5cm脑膜瘤紧压脑干成功手术,勇敢辣妈的彪悍人生!
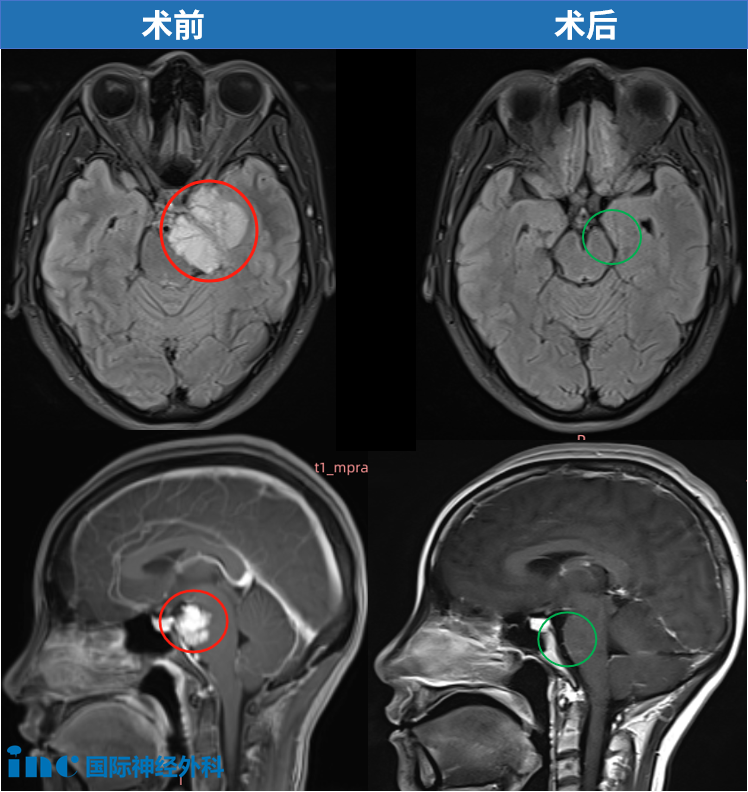
而诺亚的肿瘤CT上看是个后颅窝硬膜外钙化病灶,核磁上表现为左侧岩斜区一个占位性病变,向后压迫脑干,所以福教授选择经鼻内镜手术——兵分两路:先通过血管栓塞术切断肿瘤的"粮草供应",再采用先进的单鼻孔内镜技术精准切除。
手术难点1:血供丰富,术中出血难以控制
具体分析:由于已知该肿瘤的血供丰富,福教授在手术前进行了DSA检查,显示其供血动脉主要为咽升动脉及脑膜垂体干。
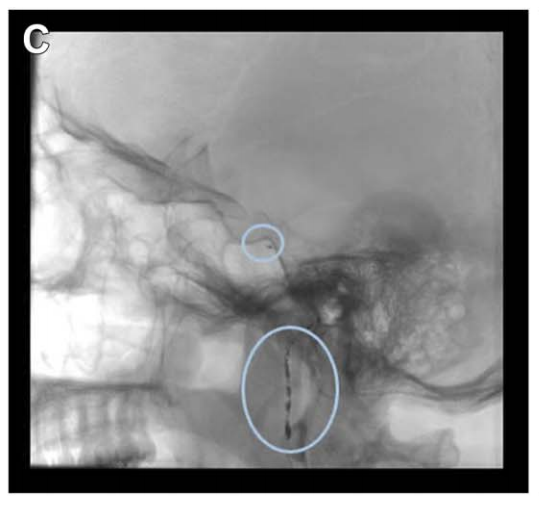
诺亚术前栓塞咽升动脉及脑膜垂体干
要求:切断肿瘤的血供,减少术中出血。
福教授策略:栓塞可减少出血、软化肿瘤,便于切除。本例主要供血动脉为咽升动脉的颈静脉孔支;虽在磨除 JT 后可显露,但其深而偏外的走行限制早期电凝,故支持术前栓塞指征。为降低后组颅神经损伤风险,选用弹簧圈栓塞。栓塞可减少出血、软化肿瘤,便于切除。
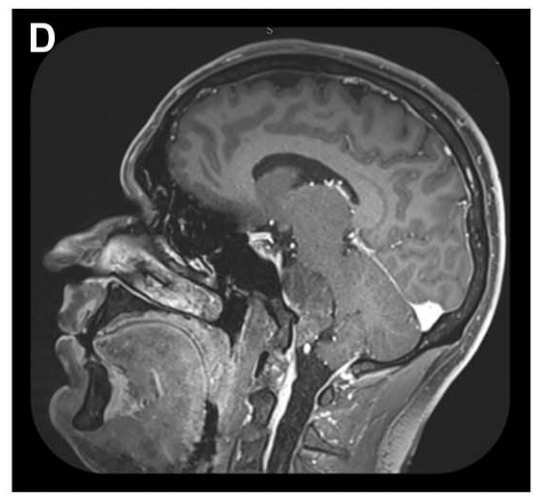
矢状位 MRI 显示肿瘤经栓塞后血供部分阻断(部分去血管化)。
手术难点2:肿瘤位置深在,与神经、血管粘连严重
具体分析:MRI诺亚术前栓塞后3D-CISS序列多平面重建 MRI,可见脑膜瘤与神经血管结构的复杂关系。
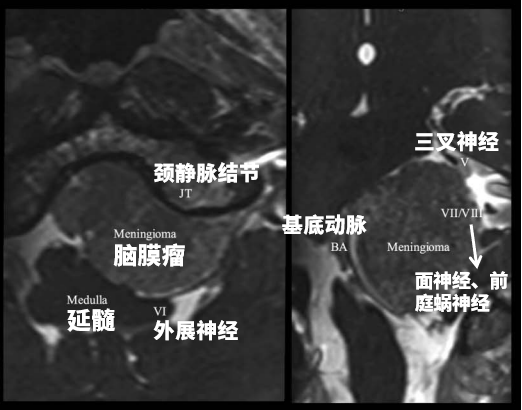
要求:手术必须要在保留神经功能的基础上进行安全切除,同时不损伤周围重要血管,谨慎将肿瘤与其剥离开来。
福教授策略:内镜经鼻经斜坡入路(EETA)可提供由内侧向外侧抵达斜坡及枕骨大孔的通道,然而,所有扩展内镜经鼻入路均须经翼突入路并需广泛开放蝶窦,造成鼻腔解剖结构破坏。
此外,针对脑膜瘤等硬膜内病变的颅底重建仍是主要挑战,常需取鼻中隔黏膜瓣进行颅底重建。尽管扩展内镜经鼻入路创伤更小,但仍伴随鼻腔并发症,而鼻中隔黏膜瓣的使用是重要因素之一。点击阅读,了解更多:微创经鼻内镜手术≠无损伤,失去嗅觉、鼻腔结构破坏、大出血…居然会有这些并发症

为最大限度降低颅底手术对生活质量的影响,福教授选择单鼻孔入路,结合“筷子”技术配合角度镜及器械操作,该术式在保留鼻腔解剖结构的同时,通过蝶窦颅腔化及鼻咽顶黏膜缝合重建,避免使用鼻中隔黏膜瓣。
独创“筷子技术chopsticks technique”

福教授在学术沙龙中演示筷子技术操作技巧,“鼻腔的结构,内镜术前是什么样子,手术后也应该是维持原样!”
与双鼻孔技术不同,该入路在不扩展经鼻通道的情况下即可实现对侧岩斜区的直接抵达。“筷子技术”是核心,将狭小的鼻腔作为内镜和其他器械的“通道”,从而保护了鼻内部的结构,在单鼻孔狭窄的空间内也能获得360°的手术视野,将原本操作空间不足的劣势,转变为提升可操作性的优势。
完整的鼻中隔及蝶窦前壁为内镜与吸引器提供支点,使得在关键神经血管结构附近实现毫米级精准控制。此外,器械与内镜也不会“打架”,手指上极其微小的动作,在吸引器的尖端也能获得所需的移动幅度,从而有利于提高操作的精准度。
三、一个鼻孔进去全切肿瘤,术后一周出院
在福教授的手术理念下,这场与岩斜区脑膜瘤的艰难战役正式开启。福教授的精细操作,经鼻咽上壁进入蝶窦(SS)后,首先确认左侧旁岩段颈内动脉,继之磨除低位中线旁斜坡及左侧颈静脉结节(JT),直至显露舌下神经管。完成肿瘤去血管化后,切开硬膜,仔细分离肿瘤,实现 Simpson I 级全切除。

图:现国际通行的Simpson分级预测脑膜瘤复发的关系
关闭术腔时,以腹部脂肪填塞硬膜内腔及蝶窦,并缝合鼻黏膜,表面覆盖硅胶片保持湿润;硅胶支架留置 4 周后取出。
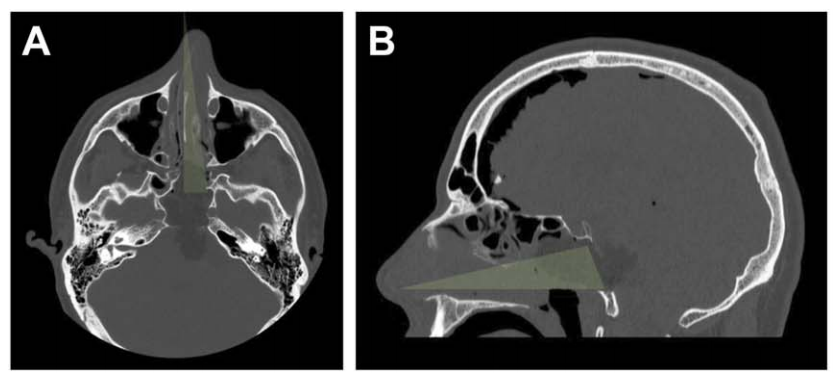
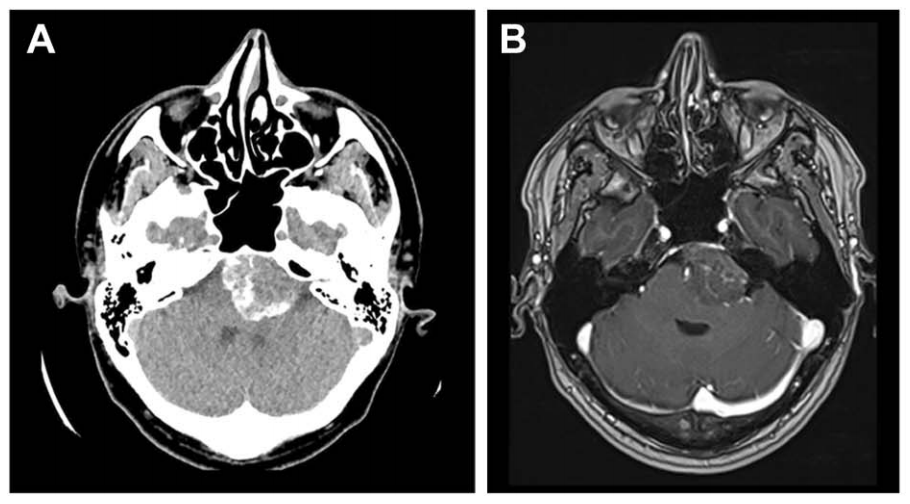
A、B:术后 CT 轴位及矢状位,绿色显示单鼻孔入路,鼻腔完整性得以保持;鼻中隔、上颌窦、后组筛窦及左侧蝶窦间隔均完整。

C:为抵达肿瘤外侧部分,已行左侧颈静脉结节(JT)磨除。
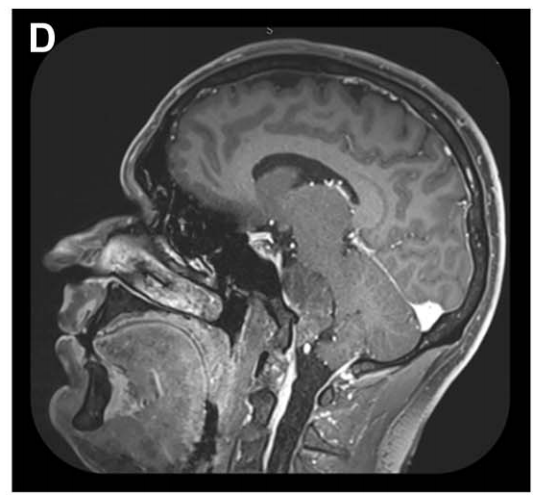
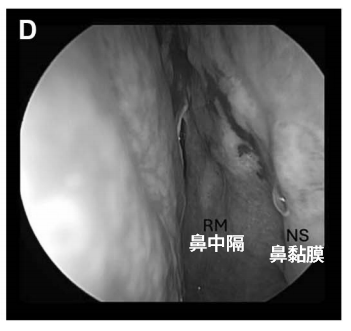
D:蝶窦被颅腔化并以自体脂肪填充,鼻黏膜缝合;肿瘤全切除,未见脑脊液漏。
术后恢复:术后第 1 天即开始下床活动,术后无神经功能障碍、脑脊液漏或感染发生,1 周后出院。
术后 4 周内镜复查显示鼻黏膜缝合处愈合良好,无结痂,患者无鼻部不适主诉。
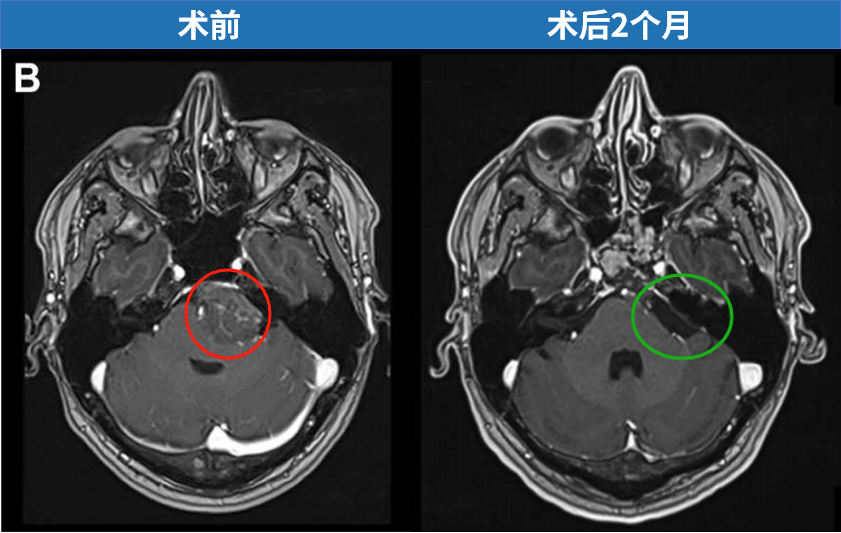
分别在术后 1 周行 CT 及 MRI、2 个月行二次 MRI 复查,结果均提示肿瘤全切除。组织病理学示 WHO I 级。
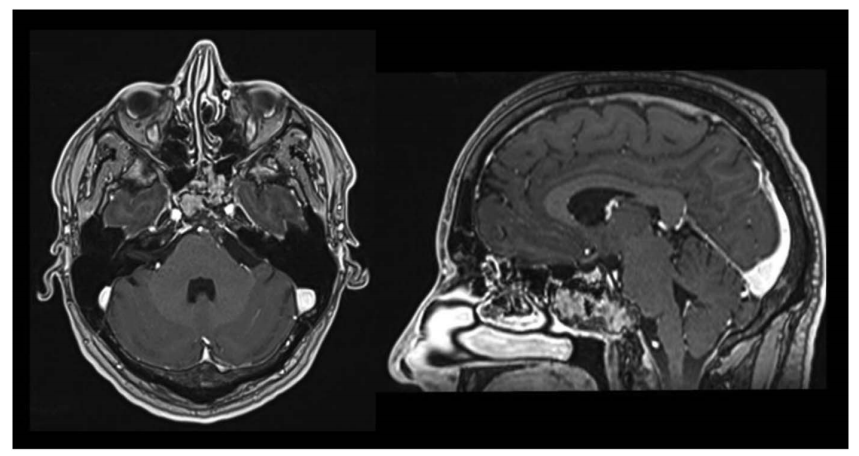
术后 2 个月 MRI 轴位及矢状位示:脑膜瘤已完全切除,脑干复位良好。
以上案例来源于福教授等2025年7月发表于《Oper Neurosurg (Hagerstown)》杂志的论文《Mononostril Endoscopic Endonasal Chopstick Technique for Low Petroclival Meningioma With Sphenoidal Sinus Cranialization and Rostral Mucosal Closure》中。




