案例目录
1、48岁较大脊索瘤复发患者,Froelich教授中国示范手术
2、6岁仅重18kg“苹果大”脊索瘤,单鼻孔、仅8mm切口,不开颅成功手术
3、37岁女性复发难治性脊索瘤5年4次手术
4、21岁女性颅颈交界处脊索瘤顺利全切
5、复杂脊索瘤长在斜坡、鞍区、侵犯海绵窦
6、40岁男士脊索瘤,Froelich教授鼻内镜下手术全切
7、33岁男士脊索瘤,Froelich教授经鼻内镜入路全切肿瘤
8、显微镜+神经内镜双镜联合全切巨型脊索瘤
48岁较大脊索瘤复发患者,福教授中国示范手术
病情回顾:
48岁的苏先生2019出现无明显诱因的视野缺损,伴视力下降,遂就诊当地医院。行颅脑磁共振检查,提示占位性病变,脊索瘤可能性大。2019年-2023年患病期间苏先生经历了4次复发3次手术,(两次经鼻内镜,一次开颅),一次脑积水分流术,近期肿瘤再次复发,症状再次加重,肿瘤位置在斜坡鞍区,包饶重要的椎基底动脉、动眼外展等神经,挤压三脑室,下丘脑、视神经等重要结构,手术难度较大。
术前症状:视力下降,视野缺损,言语不清,吞咽困难,呛咳,眼球活动障碍,走路不稳,上肢无力,嘴角抽搐,体重下降。
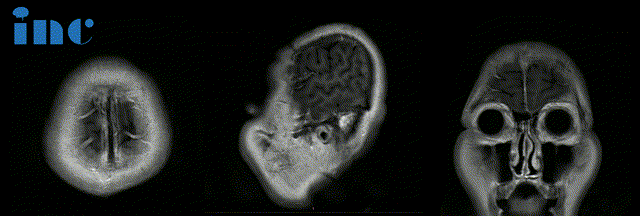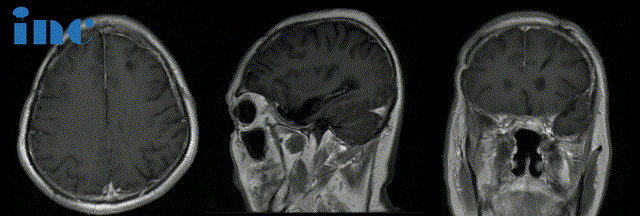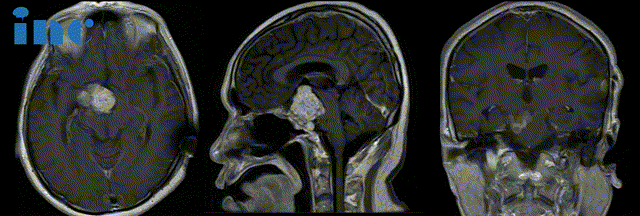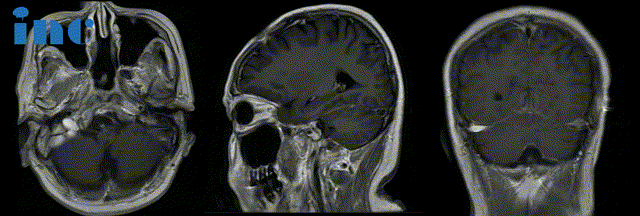
术前:肿瘤体大,广泛累及颅底结构,侵蚀斜坡、鞍内鞍上、海绵窦区,包裹右侧颈内动脉。肿瘤向上推挤视神经、视交叉,到达三脑室底部;向后上方推挤脑干和基底动脉,部分肿瘤边缘与脑干分界欠清。
治疗过程:
2023年5月,福教授应邀访问苏州大学附属独墅湖医院(苏州市独墅湖医院),苏先生抓住了这个机会,咨询福教授能否为自己手术,在经过一系列评估以及术前紧急补充激素等措施,2023年5月15日,INC法国福教授为苏先生做了四次开颅手术,在术中,福教授联合应用显微镜和内镜,运用的“筷子手法”,术后当晚核磁显示肿瘤已基本全切。这对夫妻是幸运的,在这场风险较大、具挑战的手术中重获新生。
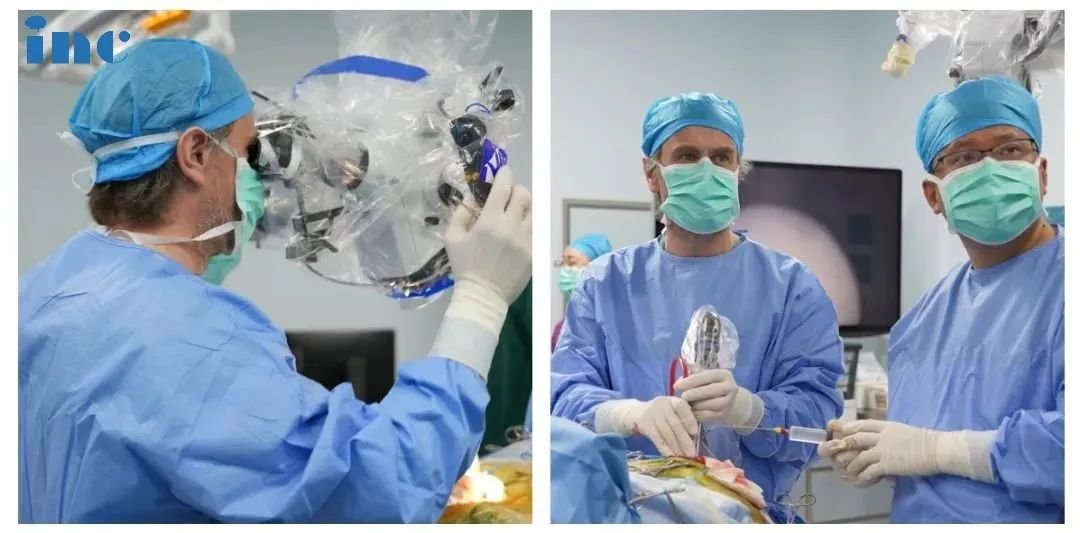
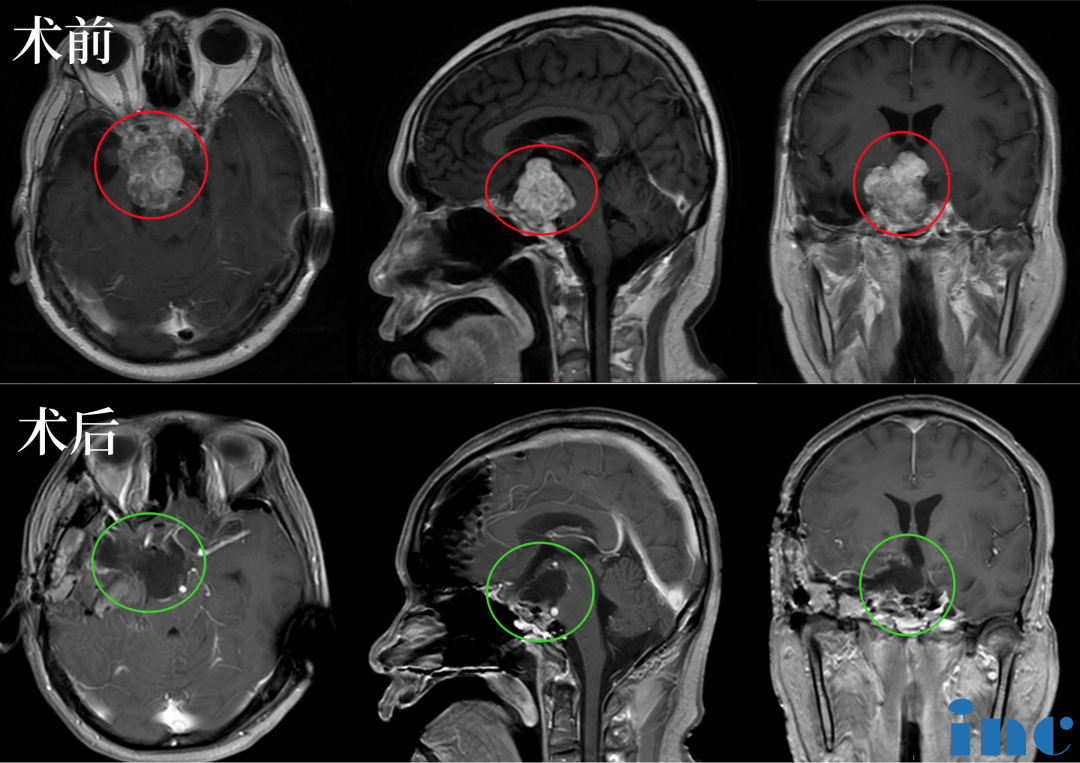
术后:手术顺利,术中将鞍上鞍内、海绵窦区、三脑室肿瘤切除
术后苏先生神志清楚,四肢活动良好,无新增并发症。术后2个月,INC团队为了让更多患者了解到他们的治疗经历,在康复医院采访这对夫妻。在妻子鼓励和陪伴下,如今,康复医院里苏先生的状态一天天恢复变好。“现在是好多了,这两天感觉更有信心了。”
6岁男孩较大脊索瘤,单鼻孔8mm切口,不开颅成功手术
福教授8月初还在苏州大学附属独墅湖医院为一名6岁脊索瘤患儿实施了高难度示范教学手术。6岁的宁宁因头疼,行走不稳等症状被诊断为颅底脊索瘤。肿瘤位置不同,体大,明显压迫脑干,宁宁在国内接受了一开始手术,部分减少肿瘤的体积。然而,剩下的肿瘤仍然很大。宁宁父母走投无路之际从国内神外专家得知福教授即将来华的消息,果断进行了远程咨询。幸运的是他们如愿得到了教授充满希望的回复并决定请他进行二次手术。从远程咨询到成功手术仅10天,术后10天顺利出院。


18kg,这么小体重患儿全身只有1500ml左右的血液含量,再一次手术难度较大,危险系数较高。手术中10%(150ml)的出血量,宁宁可能就会休克;出血量达到20%,就会危及生命。如何解决这个困境?福教授决定进行单鼻孔入路神经内镜手术,采用多种角度镜,运用“筷子技术”,用仅仅8mm的创口,切除了直径达50mm的肿瘤。在减少出血点的同时,将手术风险尽可能降到较低。术中,年幼的宁宁鼻内空间很小,实行单鼻孔入路手术难度较大。福教授术后也直言道:“困难,像是打了很大的一场仗”。而此时距离一开始手术仅37天,幸运的是这次手术近全切肿瘤,宁宁术后3天转出ICU,无任何新增并发症。
37岁女性复发难治性脊索瘤5年4次手术
病情回顾:
37岁的Carol生活幸福、事业稳定。本以为能够陪伴孩子一起成长下去的她,居然被脑瘤这一恶魔缠住了。5年前,在一次体检时不幸被确诊为颅颈交界区脊索瘤,期间Carol经历了4次手术及多次化疗,然而不幸的是,还是没有根除脊索瘤,肿瘤凶猛地蔓延至大脑斜坡、椎动脉、岩尖、脑干等复杂又关键的区域。如果不做手术,所剩时日无多,但做手术却早已丧失最佳时机。难度大、风险高、治愈率低,先前手术的医院已不愿再次为Carol手术。
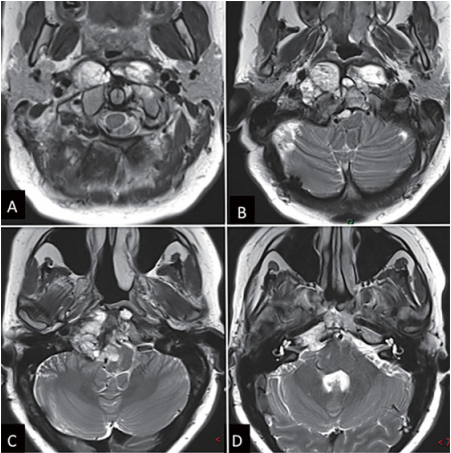
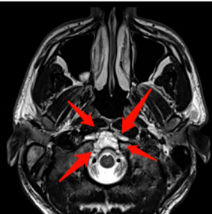
图1:内镜下鼻内镜入路前的术前影像。(A-D)MRI T2 WI显示一个较大脊索瘤延伸至椎前间隙和齿状突周围。肿瘤横向延伸至舌下管和颈静脉孔,并向内侧延伸至硬膜内间隙。肿瘤从斜坡中部延伸至枢椎齿状突周围。
治疗过程:
根据Carol目前复杂的病情,福教授及时调整策略,采取经鼻内镜+开颅显微镜分阶段手术。一阶段经鼻内镜切除中线为主的肿瘤,在二个远外侧入路开颅切除侧方肿瘤,达到最大水平的顺利切除肿瘤(▼图2)。
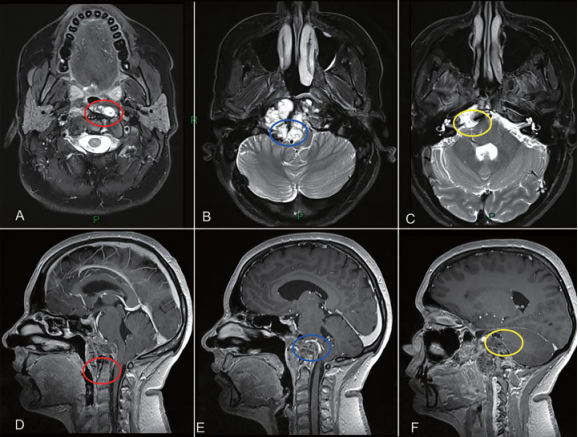
图2:颅颈交界区肿瘤手术治疗策略分析,肿瘤的旁正中部分可以通过经鼻内镜手术切除。枢椎齿状突周边肿瘤(A和D处红色圆圈)、侵犯硬膜内部分的肿瘤与后循环接触(B和E处蓝色圆圈)和先前乙状窦后入路手术的粘连(C和F处黄色圆圈),这些部位的肿瘤更适合二期远外侧开颅手术。
21岁女性颅颈交界处脊索瘤顺利全切
病情回顾:
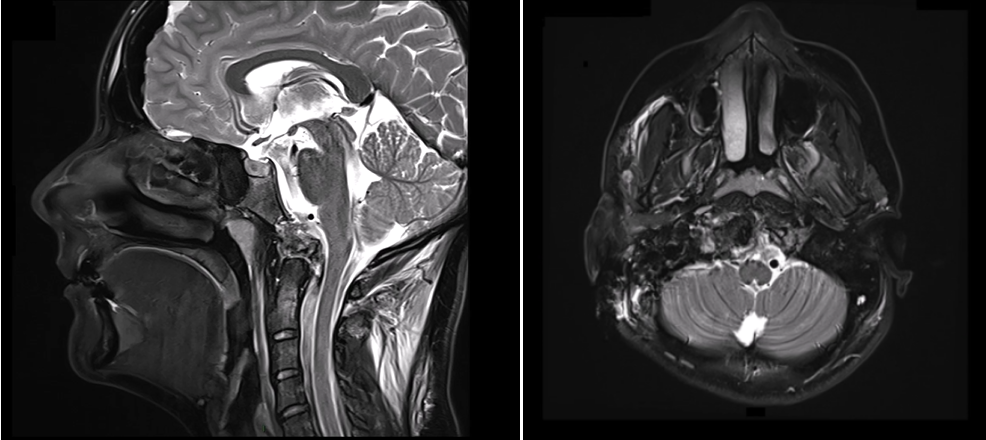
21岁法国女孩,出现颈部疼痛,MRI检查显示肿瘤集中在枕骨大孔和颅颈交界区的内部,病变拓展至硬膜内,累及双侧椎动脉。该名脊索瘤患者还伴有明显的骨质损害和硬膜内延伸。
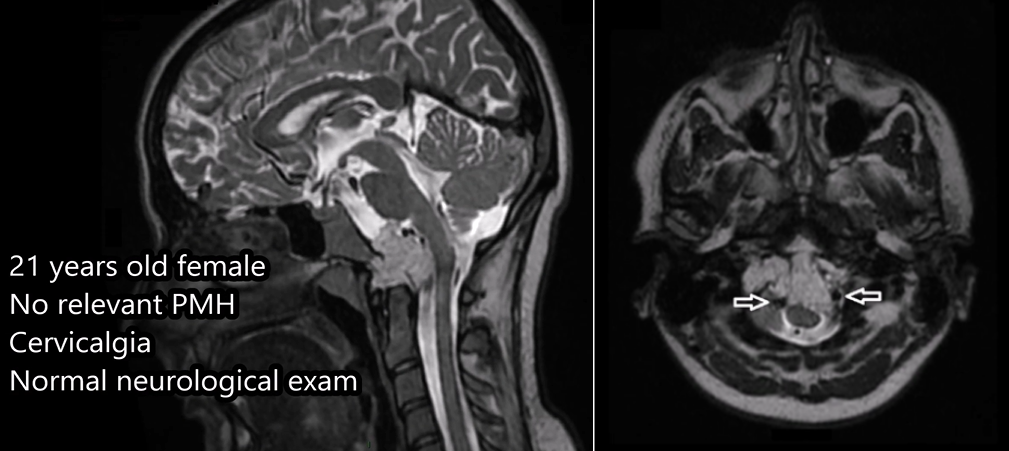
术前MRI
治疗过程:
福教授为这名患者使用一种不太常见的颅颈交界区手术入路——前外侧入路。这种手术入路初期由福教授的导师伯纳德·乔治(Bernard George)阐述,当然福教授也证明了他对这一手术入路的熟练掌握及高超的手术技术。使用前外侧入路并以进入颅颈交界区,顺利地切除肿瘤。
▼手术体位:仰卧位

▼手术切口:
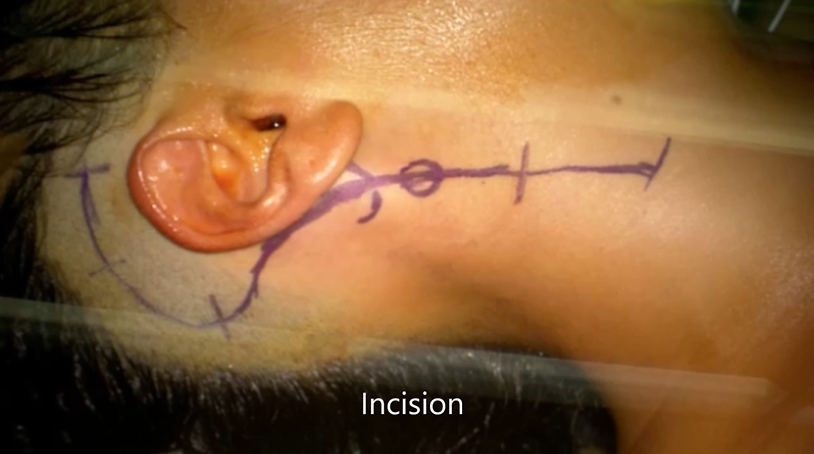
▼术后情况:由于部分骨质被切除,术后几天接受了枕颈融合术。固定头颈部来保障头部的稳定性,以确保患者的生命顺利。
术后MRI证实了在没有并发症的情况下实现了全切
复杂脊索瘤长在斜坡、鞍区、侵犯海绵窦
病情回顾:
福教授一例复杂脊索瘤手术案例,这位病人的颅底脊索瘤较为复杂,长在了颅底斜坡、鞍旁、侵犯了海绵窦内的面部感觉及运动神经,并压迫脑干。位置及其复杂,手术风险较大,手术具挑战。患者情况危机急需手术,面对如此复杂棘手的脊索瘤,福教授会如何做手术决策?

治疗过程视频纪实:
在详细分析了肿瘤的位置及生长特性后,其主刀医生福教授为病人选择了神经内镜下经鼻手术入路可直接抵达肿瘤位置,风险较低。
该病人海绵窦长在鼻腔之后距离约1cm,手术时福教授注意保护窦里的神经血管,用2小时得以暴露瘤体。颈内动脉就在这里附近,需要特别注意保护,破裂出血随时会有致命风险。
手术后较大部分的肿瘤被切除,很小部分瘤体和神经、血管、脑干等缠粘无法切除。术后病人将住院治疗8-10天。
40岁男士脊索瘤,Froelich教授鼻内镜下手术全切
病情回顾:
一名40岁脊索瘤男士,神经系统检查正常,既往无病史,颈痛病史2年。
治疗过程:
福教授术中通过磁共振成像(MRI)监测术后神经功能缺损和术后肿瘤大小情况。在双鼻孔入路,鼻内窥镜下以30度和45度角行。随后,制作一个心形皮瓣,钻取斜坡以暴露病变。在初始减压后,轻轻钻取C1环以到达齿状突内及周围的肿瘤,并进行完整切除。
福教授为其经鼻神经内镜全切除后,无神经功能缺损,无肿瘤残余,无其他并发症,这对于术后长期生存效果有较大意义。目前,他正在接受后续的质子放疗。
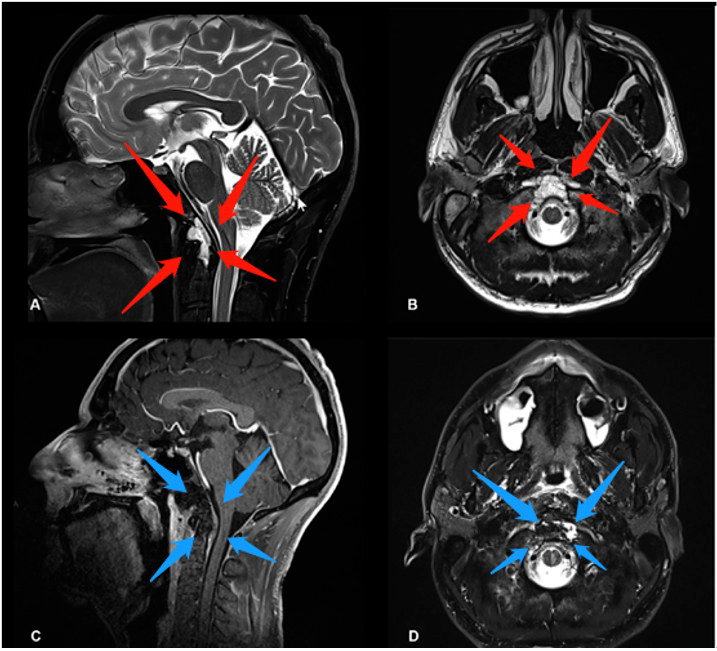
图1,术前术后影像资料对比,术前(红色箭头):图A、B显示了下斜坡及齿状突可见中线占位病变,影像学表现为脊索瘤侧伸有限。术后(蓝色箭头):图C、D显示了用于闭合瘤腔的脂肪移植物,没有肿瘤残留。术后MRI显示完成了肿瘤全切除。术后患者无神经功能缺损。病理检查显示为
典型脊索瘤。
33岁男士脊索瘤,Froelich教授经鼻内镜入路全切肿瘤
病情回顾:
一名33岁男士得了发病率百万分之一的斜坡脊索瘤,不愿开颅,他接受了神经内镜微创经鼻手术。手术切除率很高,目前他已术后健康正常生活了5年之久,而且复查时并无发现脊索瘤复发增长。
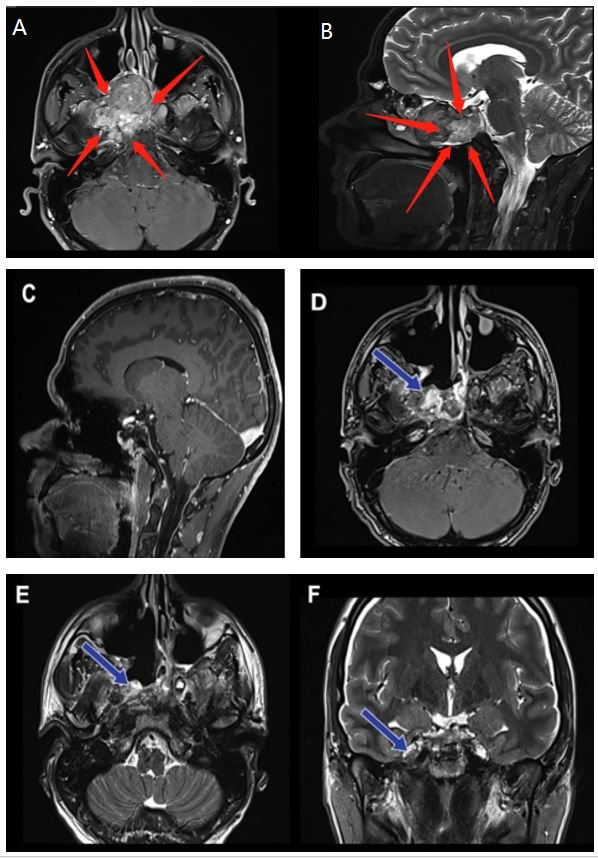
术前(红色箭头):A、B图显示位于右海绵窦中心的脊索瘤病变。病变集中在右侧海绵窦和翼骨上,并在右侧邻卵圆孔。
手术过程:神经内镜单鼻孔经蝶窦手术切除
术后(蓝色箭头):C图表示矢状位显示无肿瘤残余。D、E、F图显示轴位、冠状位脊索瘤被绝大部分切除。
显微镜+神经内镜双镜联合全切巨型脊索瘤
病情回顾:
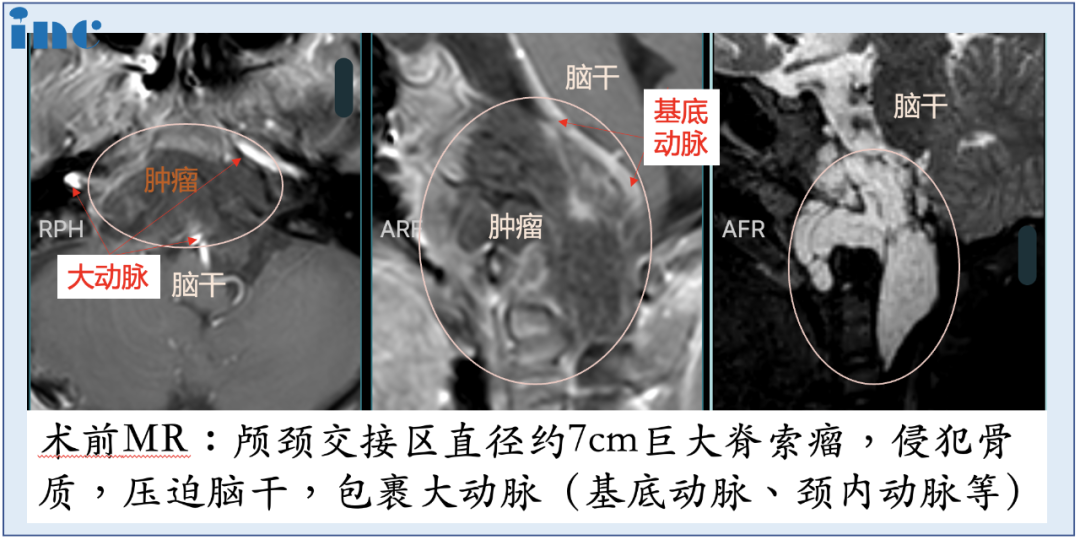
患者26岁,男,主诉颈部疼痛、严重吞咽障碍、双侧舌下神经麻痹(右侧完全麻痹伴舌萎缩,左侧部分麻痹)。MRI和CT扫描(图3A-C)显示较大颅颈交界区脊索瘤,肿瘤较大直径达10cm、瘤体积96.5cm³,肿瘤并向双后外侧延伸浸润性生长,较多侵犯右侧,肿瘤延伸至椎前间隙、下斜坡、双侧枕骨髁、一颈椎C1的前弓以及C2的齿状突,较大肿瘤压迫脑干和双侧椎动脉移位,并向硬膜内压迫扩张。
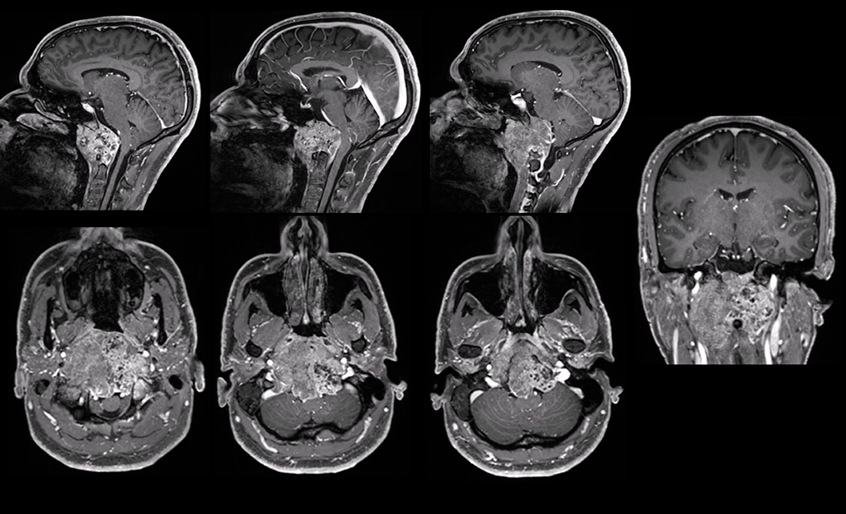
手术记录:福教授考虑肿瘤已经导致颅颈交界区骨质结构的广泛损害和侵蚀,术前评估手术后会出现颅颈不稳定。因此,经远外侧经髁入路进行显微镜+神经内镜双镜联合切除肿瘤,然后枕颈融合术(OCF)。
▼使用神经内镜辅助探查肿瘤,备行内镜手术
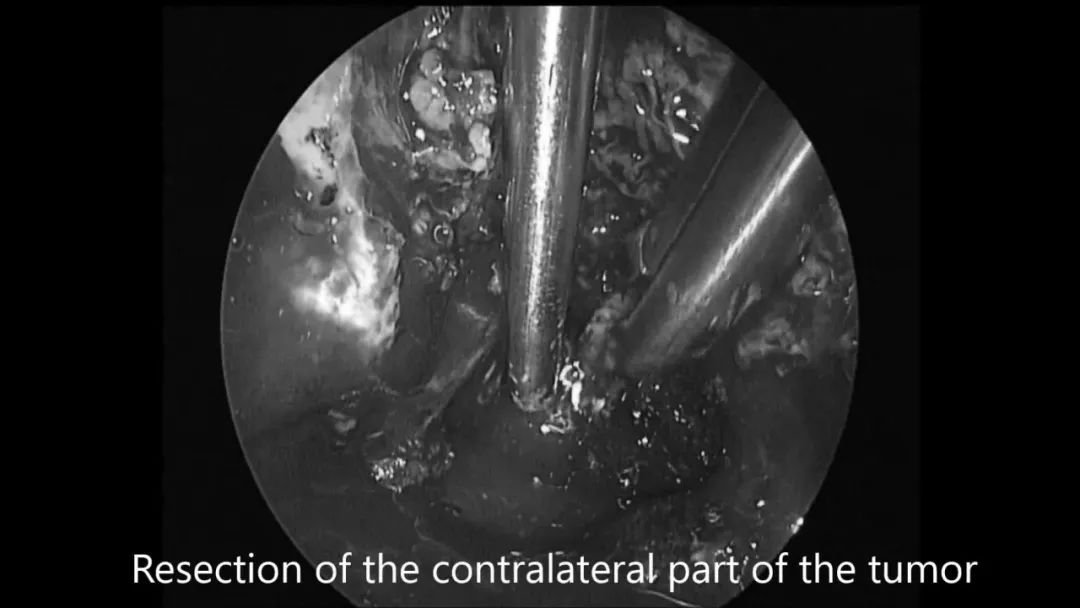
▼“筷子技术”神经内镜切除对侧肿瘤
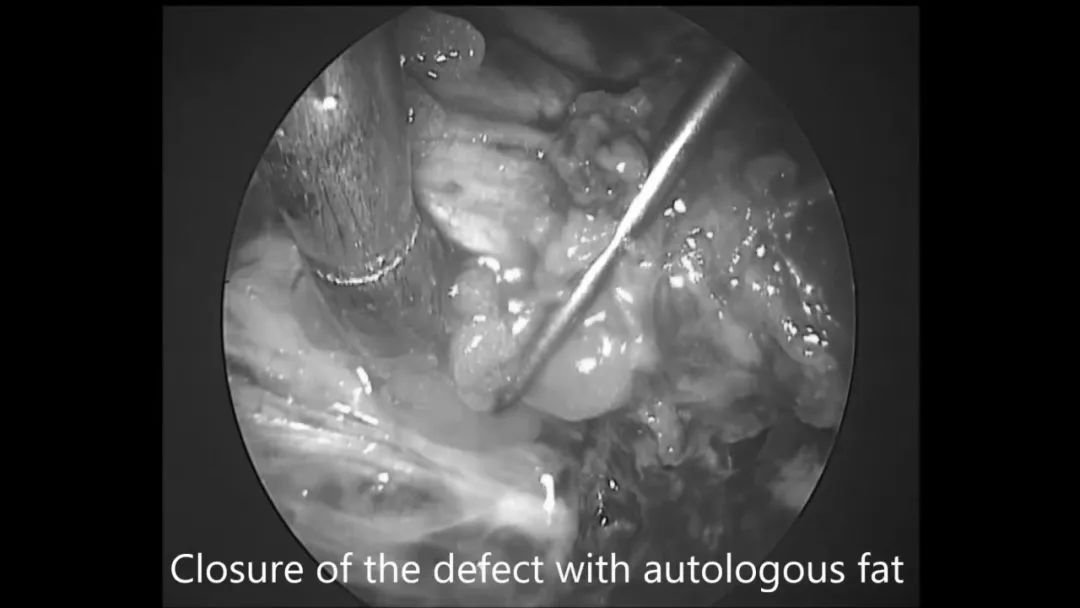
▼使用自体脂肪填充瘤腔及关颅
▼使用PMMA材料枕髁重建
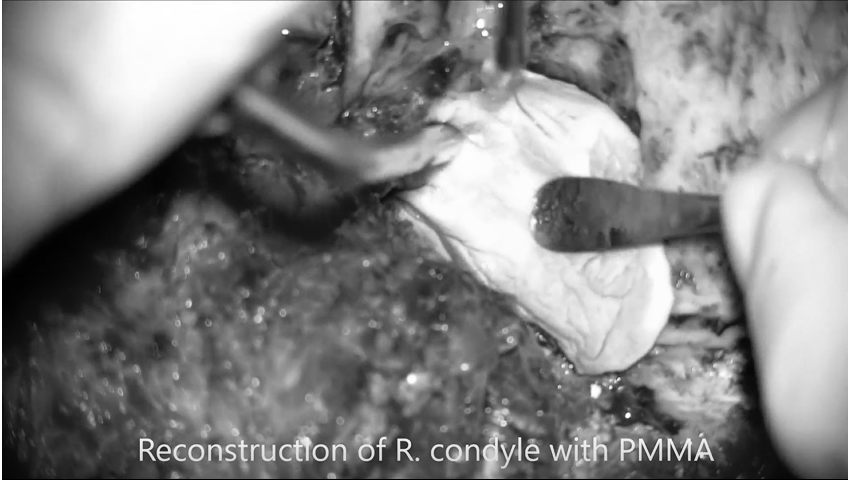
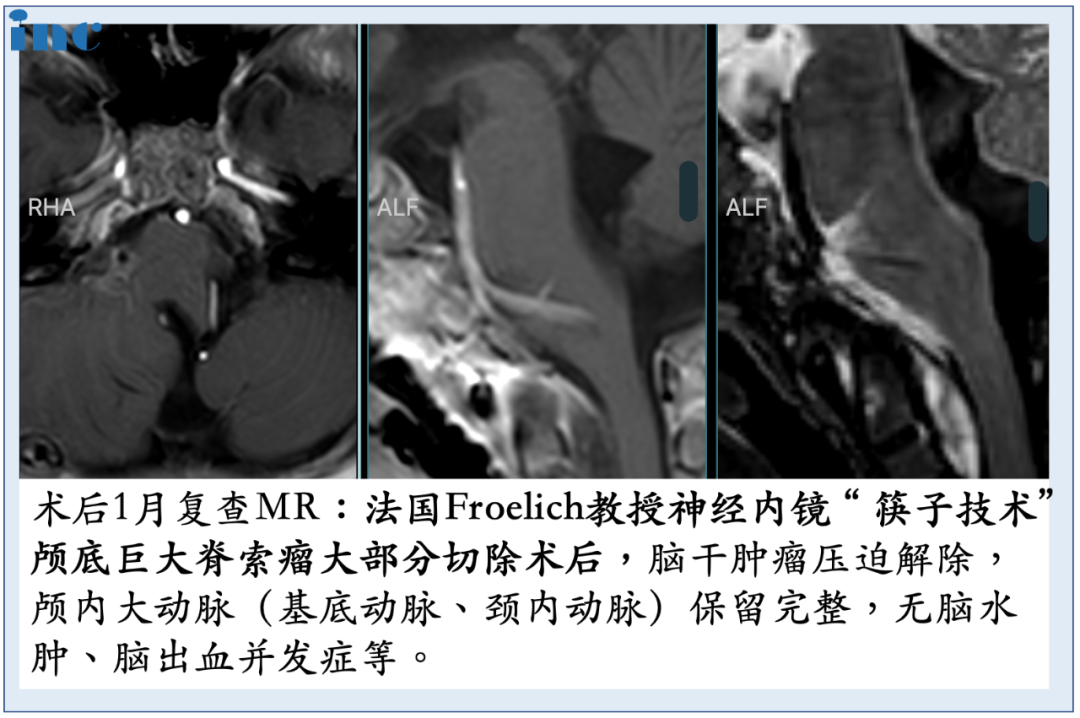
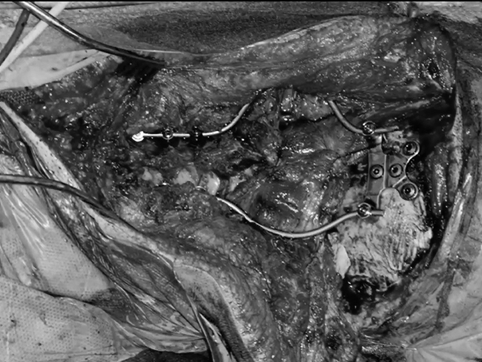
使用Roy-Camille技术进行枕颈融合术(C0-C3-C4-C5),固定根钉以曲线方式横向弯曲,为后续质子治疗创造一个无金属的定位及治疗通道。术后CT和MRI显示肿瘤完全切除。病理证实为典型脊索瘤。在术后恢复中,患者吞咽功能好转和颈部疼痛缓解。8周后,他接受了质子治疗。
▼将根钉弯曲以便于后续质子治疗
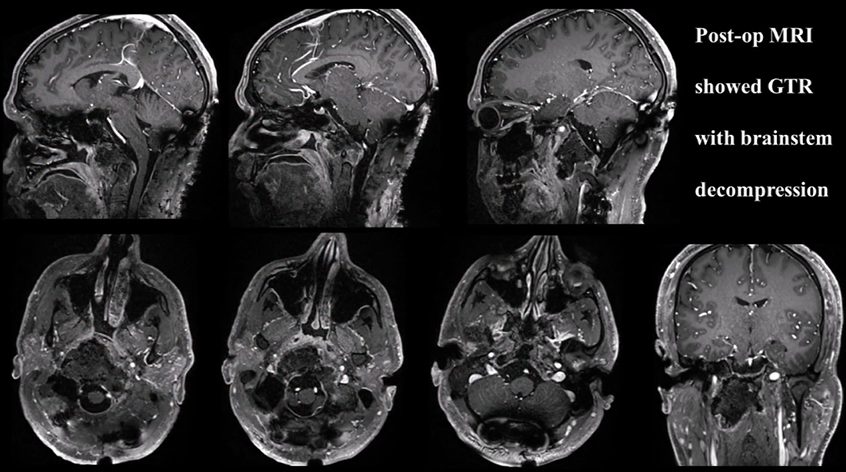
▼术后MRI显示肿瘤完全切除,且脑干解压
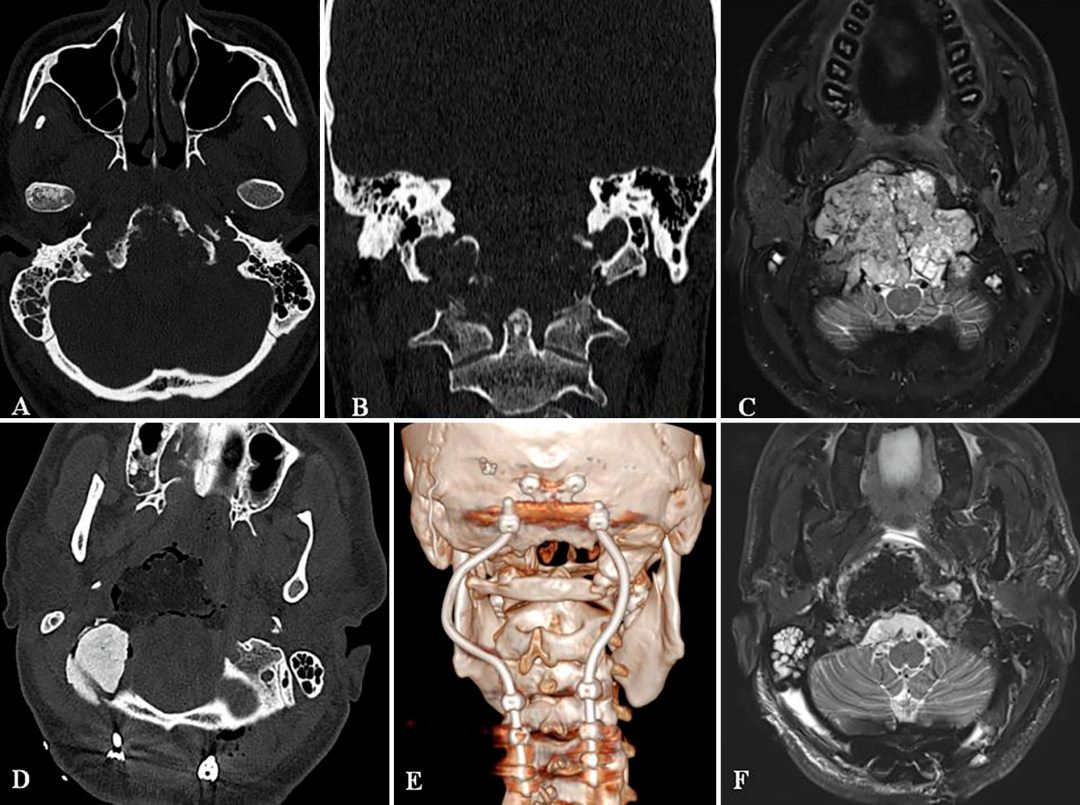
A和B:术前CT扫描显示颅颈交接区脊索瘤,侵犯斜坡-枕髁并呈溶骨性损害。C:术前MR显示肿瘤较大延伸,并浸润长入硬膜内的脑实质。D:术后CT显示PMMA枕髁重建稳定良好。E:术后三维CT显示C0-C3-C4-C5枕颈融合稳定,与根钉弯曲有利于PBRT治疗。F:术后MR显示全切肿瘤和脑干延髓占位压迫得到解除。




