癫痫,一个并不陌生的词,却有着种种令人心悸的含义。如果你曾看到过身边的人突发癫痫,那时的场景恐怕一辈子都难以忘怀。
由于癫痫发作时的症状剧烈,如浑身抽搐、口吐白沫、咬舌等,因此常使人感到恐惧。
小儿癫痫被列为儿童难治性及高发病率的神经系统颅脑疾病,需要手术进行治疗,比如颞叶切除术、半球切除术等。然而,无论是哪一种手术,儿童患者都要进行开颅。
100多年以前,开颅手术堪比“酷刑”,患者不仅要承受极大的痛苦,死亡率更是高达90%。对于成人来说尚且如此,更何况是在儿童和青少年患者身上开颅。
脑袋上“动刀”不可谓不“凶险”,尽管在医学飞速发展的今天,开颅手术死亡率逐渐降至5%以下,但依然存在一些可怕的术后并发症,如颅内出血、脑水肿、窒息和呼吸功能障碍、切口或颅内感染等。
有没有可能无需开颅就可以轻松“消灭”癫痫呢?
有可能。
磁共振MRI引导的激光间质热疗(LITT)使用立体定向技术,可以将纤细的激光光纤直接植入颅内病灶的核心,并使用激光热能破坏病灶,达到类似于手术切除的效果。

Rutka教授与LITT
除难治性癫痫外,LITT对很多传统需要开颅手术的神经外科疾病,如胶质瘤、转移瘤、放射性脑坏死等,都有一定的优势:创伤小、治疗效率高、对病灶周围的皮层破坏小、精准度高等,大多数患者可以在治疗后第二天出院回家。
这种微创不开颅的新技术在成人当中已经有较多的临床验证,而它也同样适用于儿童癫痫患者。
目前很多临床研究得出结论:LITT提供了一种治疗小儿脑部病变的微创选择。INC旗下世界神经外科顾问团(WANG)专家成员、国际神经外科专业知名杂志《Journal of Neurosurgery》主编James Rutka教授为帮癫痫患者,尤其是儿童患者争取更佳预后,会根据患者自身情况,为其提供LITT治疗方案。

加拿大James T.Rutka教授
世界神经外科学院院长(2011-2014)
美洲神经外科学院院长(2012)
美洲神经外科医师协会主席(2010-2011)
国际神经外科专业知名杂志《Journal of Neurosurgery》主编(2013年至今)
多伦多大学外科学系教授、系主任(1999年至今)
多伦多大学儿童病院、亚瑟和索尼亚拉巴特脑瘤研究中心主任(1998年至今)
加拿大勋章(Order of Canada,2016年)
“国际微笑勋章”(International Order of Smile)(2006年)
值得一提的是,Rutka教授所在的SickKids医院是较早一批拥有完整LITT技术设备的儿童医院,他曾多次在世界神经外科大会及INC中国年会上向世界国际神外同仁介绍其关于LITT的成功案例和临床成果。

Rutka教授关于LITT技术的研究
Rutka教授指出,癫痫手术的前景发生了巨大变化——正在从开放的切除手术向微创的、神经调节的、靶向性断开或消融手术转变。
现代癫痫外科医生配备了更多的技术辅助设备,这些辅助设备不仅影响手术决策,还影响致痫区域的手术定位方式,而LITT这一微创技术的广泛运用更为癫痫的治疗带来了新的希望。
LITT 2-4mm的切口旨在造成最小的组织破坏,只需将可释放激光的探针深入脑部即可消融致痫灶,因此只需要一次缝合,也不需要重新打开先前的硬膜闭合,减轻了开颅手术为患者带来的身心压力,同时避免了伤口裂开、脑脊液泄漏和感染等固有风险。
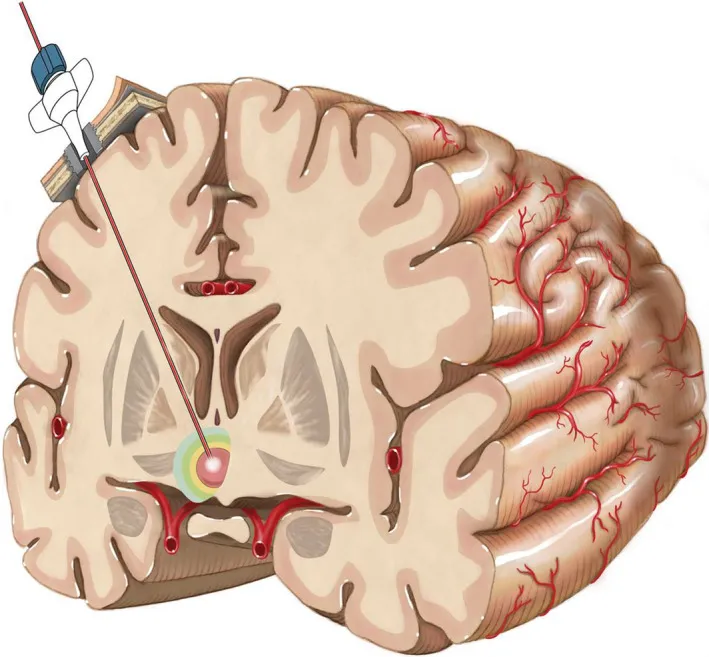
将激光探针通过使用不同立体定向或导航平台的固定螺栓插入目标区域。图为下丘脑错构瘤的治疗方法展示
Rutka教授还在论文中称,LITT技术已在其临床中被广泛运用,并不断被更多患者接受。这项技术利用了三个关键要素:
(1)立体定向方法,将激光探针精确定位在治疗目标内;
(2)手术激光系统随时间变化的热组织消融;
(3)MRI热像仪可实时监测温度变化和组织破坏。
在手术过程中,实时MRI会生成患者大脑的实时温度图。这使外科医生能够连续监测脑组织温度,确保激光诱导的损伤有效地靶向病灶,而不受周围健康组织的限制。
结合立体定向病灶精准定位技术,LITT往往可以带来令人意想不到的治疗效果。随着对其利用经验的不断累积,教授发现LITT不止适用于癫痫,还可用于治疗下丘脑错构瘤(Hypothalamic Hamartoma,HH)和内侧颞硬化,包括局灶性皮质发育不良(Focal Cortical Dysplasia,FCD)、海绵状血管瘤、以及放射性坏死等。
局灶性皮质发育不良(FCD)和下丘脑错构瘤(HH)是两种可能导致癫痫的脑皮质发育异常情况。
01
局灶性皮质发育不良(FCD)
FCD是耐药性癫痫比较常见的病因之一,其根本病理改变是大脑皮层发育畸形,临床表现为幼儿时期发作的局灶性癫痫。
FCD的早期诊断及治疗能有效减轻患者神经发育障碍的症状。FCD在儿童时期常出现局灶性癫痫,约60%的患者在4岁前发作,约90%的患者在12岁前发作。
FCD的癫痫症状通常于患者儿童时期即发作,其发病年龄可能与FCD病灶大小、位置及组织病理学亚型相关。
02
下丘脑错构瘤(HH)
HH患者会出现各种类型的癫痫,包括痴笑性(gelastic)癫痫、流泪性(dacrystic)癫痫等。
痴笑性癫痫发作是HH患者较为典型和常见的表现,其特征是一阵阵大笑,虽然这不是能确定诊断的特殊病征。HH导致的癫痫发作起病通常发生在婴儿期,但也可能早于新生儿期或晚到青春期。
HH也常与性早熟、行为障碍和进行性认知功能减退有关。
对于这两种情况导致的癫痫,治疗可能包括药物治疗、手术治疗以及其他非药物治疗方法。由于FCD和HH导致的癫痫通常对药物治疗反应不佳,因此可能需要考虑手术治疗。
手术的目的是移除致痫灶,从而减少或消除癫痫发作。对于HH,由于其位置深且复杂,手术风险较高,因此治疗时需要仔细评估风险与收益。
令人惊喜的是,LITT治疗下丘脑错构瘤在癫痫发作和行为控制方面显示出更高的疗效,而且并发症发生率较低。
LITT如何“消融”小儿癫痫?
Rutka教授在LITT技术方面造诣深厚,曾利用LITT技术治疗过无数小儿癫痫患者。这些孩子中有患癫痫每天发作上百次的;有首次开颅失败想要避免再次开颅的;也有过于年幼而无法接受开颅手术的……
案例一
12岁男孩局灶性皮质发育不良
开颅手术后癫痫复发
12岁的男孩Jason患有额叶癫痫,伴有运动机能亢进的癫痫发作,神经成像检查结果显示:右侧额内侧下基底病变。为了治好孩子的额叶癫痫,Jason父母决定让孩子接受开颅右额叶病灶切除术,病理资料显示为局灶性皮质发育不良(FCD),术后三个月无癫痫发作。
然而非常不幸的是,三个月后Jason的癫痫复发了,但是考虑到孩子年纪尚小,太短时间内再次接受开颅手术可能会造成术中或术后损伤,于是找到INC加拿大Rutka教授,希望教授为Jason进行不开颅的LITT治疗。
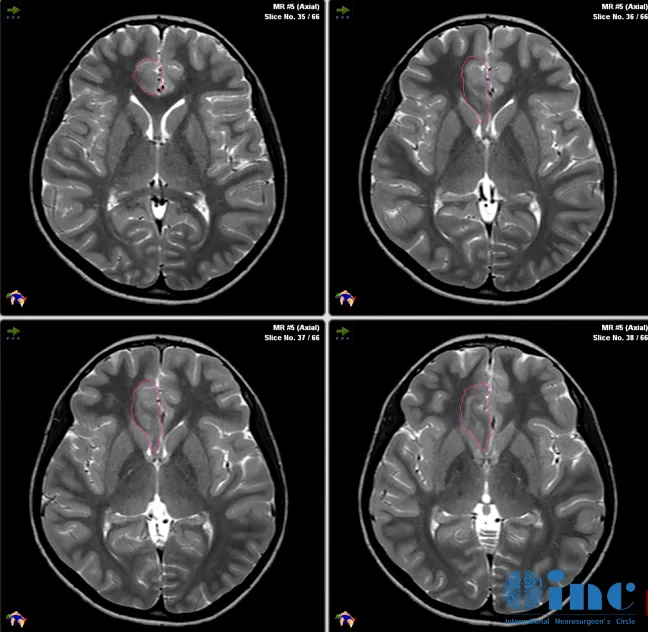
在MRI引导技术,教授团队清晰地识别病灶与周围健康脑组织的位置关系,进而制定精确的手术路径,成功消融了Jason脑内残余的病变组织。
Rutka教授和他的团队正在为其手术
LITT手术后Jason很快便出院了,之后他便没有癫痫发作了,而且近期随访显示其生长发育和智力发育正常,而且癫痫并未复发。
案例二
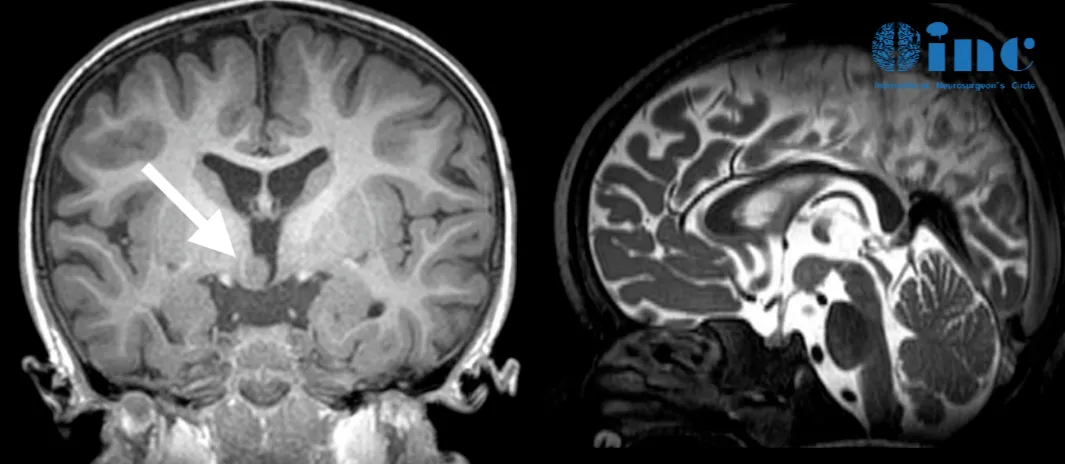
两岁幼童下丘脑错构瘤
致痴笑样癫痫
2岁的俊俊父母发现孩子总是不受控制似的做鬼脸,发出痴笑的表情,并且频率一天比一天高。
神经系统检查和核磁共振检查结果提示:颅内下丘脑错构瘤致使痴笑样癫痫发作。服用药用治疗后,痴笑样癫痫依然无法控制,只有手术切除孩子颅内的下丘脑错构瘤才能真正治好孩子的癫痫症状。
然而他们担心开颅手术会造成并发症,而且孩子年纪较小,术后护理难度更大。在多方打听后他们找到了INC加拿大Rutka教授,决定咨询教授是否有不开颅就能消融俊俊下丘脑错构瘤的办法。Rutka教授回复可以为俊俊实行LITT消融病灶。
Rutka教授及其团队做了非常充分的准备,LITT利用的是先进的磁共振成像MRI引导技术,可以清晰地识别病灶与周围健康脑组织的位置关系,进而制定精确的手术路径。

Rutka教授及团队LITT手术准备中
手术在俊俊头部皮肤上切一个约2-4毫米宽的小切口,之后在其中插入激光光纤探头,将探头引导到病灶目标所在的位置,利用脉冲激光消融或烧掉肿瘤组织即可。在教授和其团队成员的努力下,俊俊的病变得到了很大程度的消融。
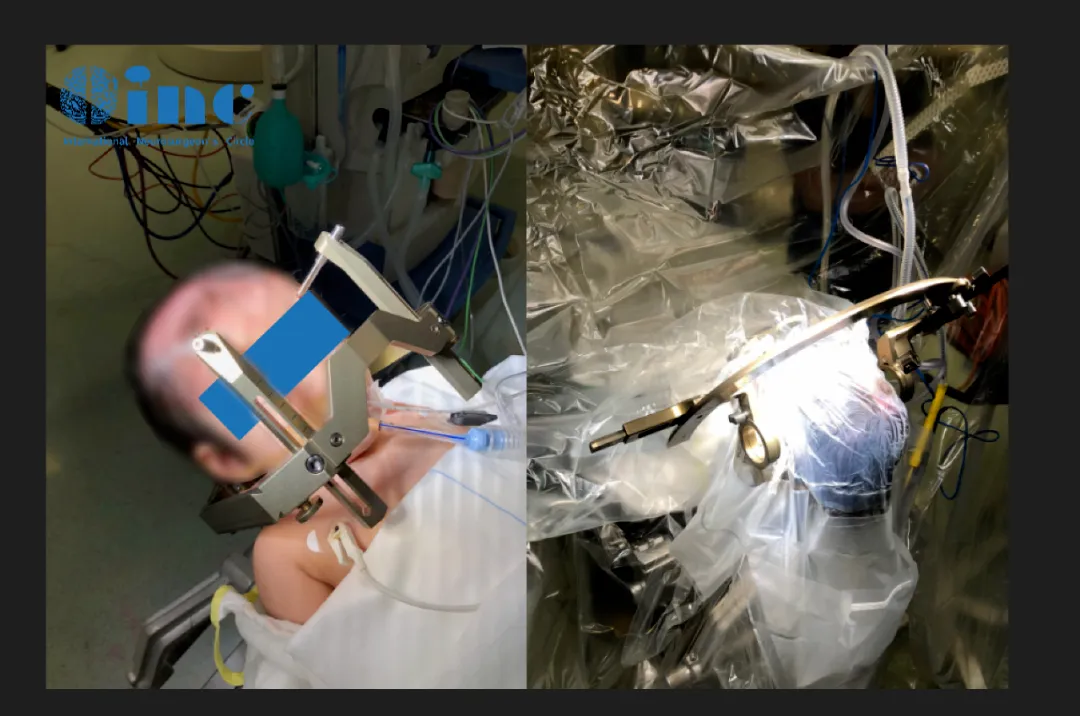
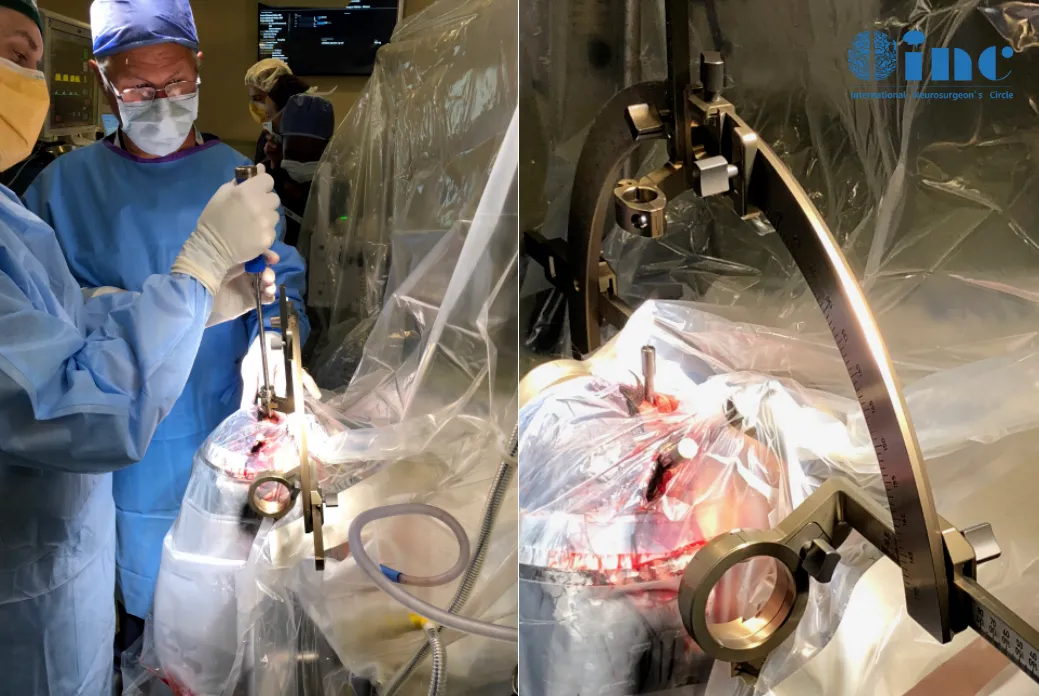
教授及其团队为患儿先行固定框架,并对患儿进行无菌铺巾

按照手术方案设定手术入路轨迹后,插入激光探针准备消融
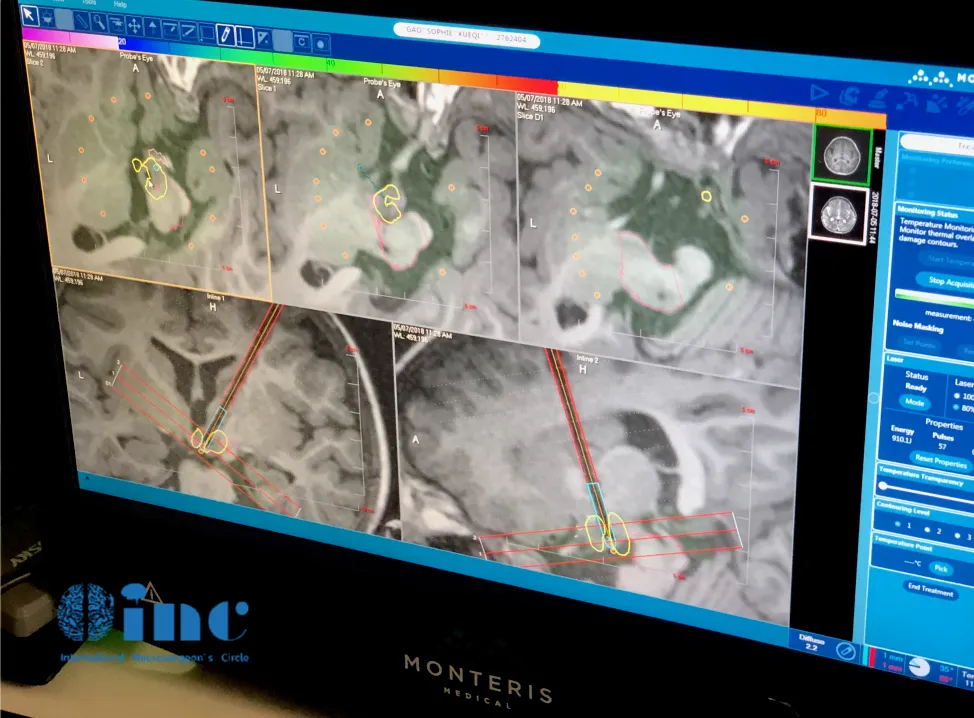
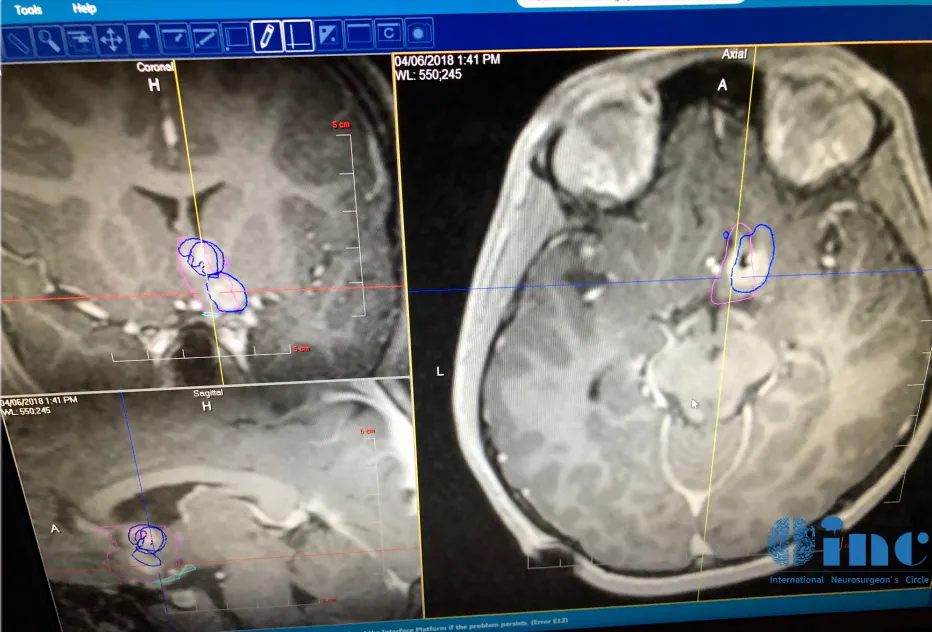
术中核磁共振监测下的激光消融全程热成像图
术后俊俊恢复很快,第二天意识清楚,仅仅一周就回到了国内。回国后俊俊的癫痫再也没有发作过,恢复得很好,身体发育也十分正常。
后记
Rutka教授作为世界儿童脑肿瘤大咖,对胶质瘤、纤维瘤、颅咽管瘤、室管膜瘤具有多年的临床经验,擅长激光间质热疗(LITT)、清醒开颅术及显微手术。目前的研究重点为儿童脑瘤和癫痫的外科治疗。
Rutka教授认为,与射频消融和立体定向放射外科手术等其他微创治疗方案相比,LITT具有许多优势,例如实时图像引导、潜在的更大消融量以及即时、无延迟风险的治疗效果等。
同时,LITT极易与其他微创癫痫手术技术“强强联合”,相信这项技术未来会令更多癫痫患者,尤其是儿童患者受益。
参考资料:James T.Rutka et al.How technology is driving the landscape of epilepsy surgery.Epilepsia.2020 May;61(5):841-855.




