神经胶质瘤是在中枢神经系统的神经胶质细胞中形成的脑癌或脑肿瘤。胶质细胞是围绕并支持神经细胞的那些。一些脑癌起源于身体其他部位,而神经胶质瘤则起源于中枢神经系统,通常被称为“原发性”脑瘤。脑胶质瘤的治疗方法有哪些?相关阅读:8岁女孩5cm较大基底节区脑瘤成功切除记。
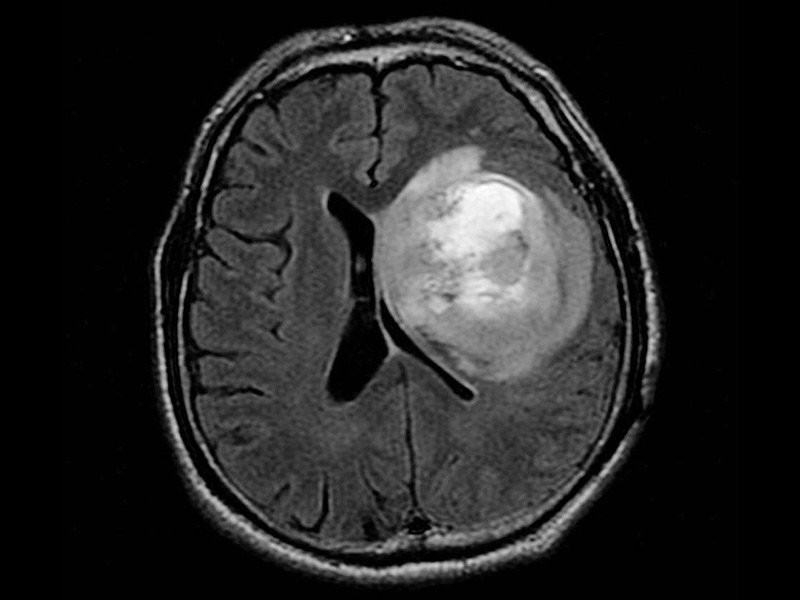
除了其起源的位置以外,神经胶质瘤还具有许多特征。恶性神经胶质瘤的一个重要特征是它们没有清晰可辨的界限或“弥漫性”。即使被去除,部分神经胶质瘤也经常残留并导致复发。虽然神经胶质瘤不会扩散到中枢神经系统之外,但在疾病的复发阶段,通常会在整个脑干中发现多个神经胶质瘤。
超过97%的脑胶质瘤较严重儿童(弥漫性桥脑胶质瘤)在三年内死亡。神经胶质瘤在儿童中不成比例地普遍存在,它们是年轻人中癌症死亡的二大原因。然而,不同形式的神经胶质瘤有不同的预后和治疗方法。超过97%的脑胶质瘤较严重儿童(弥漫性桥脑胶质瘤)在三年内死亡。
脑胶质瘤的治疗方法有哪些?随着新疗法、影像学技术的发展以及对中枢神经系统肿瘤生长过程的深入研究,人们对中枢神经系统恶性肿瘤的治疗热情越来越高。尽管进行了的研究和治疗脑癌,但大多数患者的临床结果仍然令人沮丧。对多种肿瘤亚型、行为和结果的认识使人们对治疗胶质瘤的个体化药物产生了兴趣。这种新的范式要求在诊断时对肿瘤表型进行评估,以便针对每个患者进行针对性的治疗。研究涉及干细胞、纳米技术和分子医学的新疗法将为胶质瘤患者提供多样化的治疗选择。
手术治疗是胶质瘤治疗的中心力量
脑胶质瘤的外科手术,主要以减少肿瘤细胞数量,减少肿瘤负荷,减轻颅腔压力,减除神经功能缺失为目的。目前的胶质瘤手术,已经进入了一个微创时代,与前相比,更为顺利,创伤更为小,肿瘤切除更为完全。显微镜应用于脑胶质瘤的切除,可以更加清晰地辨别肿瘤与脑组织的边界,以及周围重要的神经血管等结构,从而能够在顺利的情况下,较大化地切除胶质瘤。神经导航的应用,将胶质瘤的手术切除,提高到新的高度。神经导航与汽车导航相类似,可以使外科医生在手术前从切口的设计、术中功能脑区的辨认以及手术切除方式的选择等方面,更加精确和细化。
在一份关于报道69例实施显微手术治疗的胶质瘤患者临床资料显示,69例患者肿瘤全切除56例,次全切除10例,部分切除3例.其中肿瘤全切组1,3,5年生存率分别为89.3%,76.8%,50.0%。肿瘤切除程度及病理性质是影响脑胶质瘤患者生存率的重要因素。
化疗是清除残留病灶的重要辅助
化疗是经静脉,通过循环系统到达瘤区杀死残留肿瘤细胞。对于脑胶质瘤而言,比较经典的有PCV(环己亚硝脲、长春新碱、甲基苄肼)、替莫唑胺等,花样繁多。目前较流行的是替莫唑胺单药口服化疗方案,不需输液,副作用小,容易耐受,服用方便。去年起,已纳入医保报销,也逐渐被广泛大众所接受。如果经济条件稍差的患者,可以选择静脉化疗。
质子治疗是对隐蔽位置肿瘤新选择
放疗局部杀伤肿瘤,对于危及重要部位的脑胶质瘤而言,三维适形放射治疗(3DCRT)和调强放射治疗(IMRT)都是比较常用的放疗方式。而立体定向放射治疗(SRT)仅适用于<3cm的病灶,对于脑胶质瘤这种广泛浸润和弥散的肿瘤不适用,目前主要应用于肿瘤复发后的补充放射治疗。
近年来,质子治疗逐渐被越来越多的医生和患者接受,因为其先天的生物学分布优势,可能成为未来放射治疗的新选择。质子治疗可使风险下降近10%。对于肿瘤内的剂量分布,质子治疗正常脑组织的低剂量照射范围要小得多,既能将癌细胞杀死,又不对周围组织和器官产生损伤,可减少治疗后对病人智力的影响。




