胶质瘤复发有必要二次手术吗?国际卫生组织l级胶质瘤(GIIG)是一种扩散性浸润大脑的低生长性肿瘤。它们通常发生在年轻患者中,癫痫发作是较常见的临床表现。由于其生长速度慢,大多数患者在几年内保持正常或临床检查正常。然而,随着时间的推移,肿瘤细胞会获得基因突变,从而导致间变性转化。在晚期,神经功能缺损是常见的,这种恶性转化是GlIG患者死亡的主要原因。
许多学者认为手术是GIIG的合适治疗方法,即影响再生障碍转化的发生和患者生存期。在切除位于非手术区的GIG期间,术中电刺激(IES)标测已被证明是一种宝贵的工具,因为它能够识别和保留功能较限,从而较大限度地扩大切除范围,降低彭曼缺损的风险。
然而,尽管越来越多的作者认为手术是GIIG患者的优选治疗方法,但对复发肿瘤的最佳治疗仍存在争议,是当肿瘤位于功能区时。问题是,在一个有说服力的区域内,当前的GIIG可能从本质上过滤在一开始操作期间需保留的功能边界。这鼓励了这样一种观点,即切除是不可能的,因为这将有很高的风险损害功能区并导致二次长期性缺损。作为一种顺式疗法,通常建议采用其他疗法,如化疗。
在本研究中,我们报告了连续19例功能区内出现神经胶质瘤的患者,他们接受了两次手术。一种手术是在最初诊断时进行的,二种是在肿瘤复发时进行的。本研究的目的是分析功能区内复发性GIIG再次手术住院患者的功能和肿瘤学结果。
患者案例统计分析
诊断时患者的平均年龄为33.5岁(范围为21.6至45岁)。共有8名女性和11名男性。爱丁堡量表评估了19名右撇子和1名左撇子患者。出现症状包括17例癫痫发作(9例部分性癫痫发作,8例全身性癫痫发作),1例感觉障碍,1例颅内压升高。
12例患者在一次手术前的神经系统检查正常,1例患者有轻微的左臂运动无力,2例患者有语言流畅性下降和轻微命名障碍。一次手术前中位术前KPS为90(范围为60至100)。没有关于4名患者术前神经状态的准确信息,他们在另一家诊所进行了一开始手术。
术前MRl显示16例为左侧病变,3例为右侧病变。全部病灶在Tl加权序列中均为低信号,在T2加权序列中均为高信号。注射钆后无损伤。12个病灶位于额叶(8个位于辅助运动区,4个位于外侧前运动皮质/额下盖),3个位于边缘旁区,累及岛叶,1个位于后颞叶,2个位于顶叶(一个位于顶叶内侧,另一个位于顶叶上部和中央后回),1个位于枕叶(主要视区)。术前肿瘤体积的中位数为43.5毫升(范围为18至110毫升)。

一开始手术
在3例患者中,在一开始切除前对病变后,进行了活检。在一开始手术之前,没有患者接受过辅助治疗(化疗或放疗)。
从诊断到手术前的中位时间为9.1个月(范围0至79.2个月)。未记录任何术中或术后并发症。术后,5名患者出现运动障碍,9名患者出现语言障碍,1名患者出现感觉障碍,2名患者出现象限盲。这些缺陷在术后7-10天内恢复。
2名患者在其他机构进行了手术,出现象限性眩晕,13名患者的神经功能状况没有变化,术前13例慢性癫痫患者中,有6例癫痫发作消失(在抗癫痫药物下持续),5例癫痫发作频率和强度降低,2例未见变化。KPS为80/4,90/8,100/5。18名患者(94.7%)恢复了正常的社会职业生活。术后3个月的MRI显示15例患者进行了次全切除,4例患者进行了部分切除。术中残留肿瘤体积为3ml(范围1-50ml)。肿瘤切除的中位比例为90.6%(范围为20%-99%)。
组织病理学检查显示,每位患者均为国际卫生组织II级胶质瘤:11例为少突胶质瘤,8例为无融合细胞瘤。Ki-67中位数为5%(范围0-10%)。
在一开始手术和二次手术之间,9名患者接受了进一步治疗:8名患者接受了化疗(6名患者使用替莫唑胺,2名患者使用其他化疗药物),1名患者接受了放疗和化疗(替莫唑胺)。
二次手术
一开始和二次手术之间的中位时间为4.1年(范围1至7.78年)。在二次手术中,10名患者的癫痫发作强度和/或频率增加,5名患者的癫痫发作强度和/或频率增加出现新的神经功能缺损(4名患者临床稳定)。
术前神经系统检查显示1名患者出现阿米尔德右半偏瘫,2名患者出现感觉障碍,4名患者出现语言障碍(语言流利度降低、持续性和命名障碍),1名患者出现偏盲,1名患者出现象限性失语。神经心理学评估显示6名患者存在记忆和注意力障碍。KPS中位数为90(范围70至100)。
11例患者术前MRI显示注射钆后增强(图1和2)。患者术前肿瘤体积为30毫升(范围为5至130毫升)。
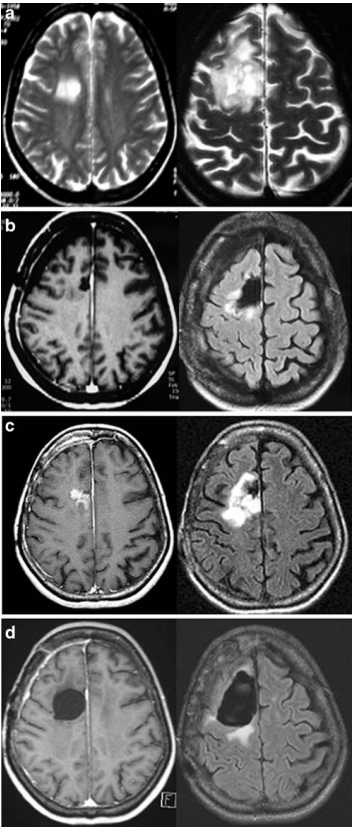
图1
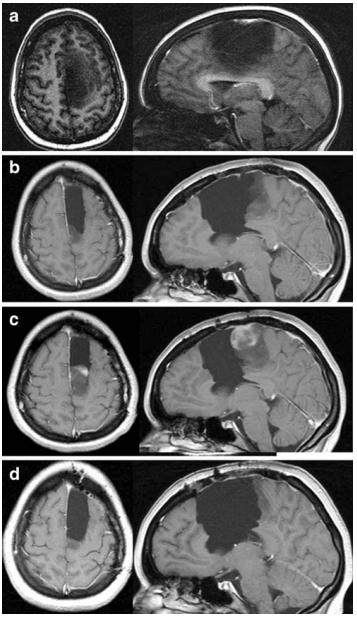
图2
全部患者均采用术中皮质-皮质下标测进行二次切除。没有手术或术后死亡率。在术后中期,6名患者出现新的语言障碍,10名患者出现新的语言障碍,1名患者出现新的感觉障碍。除三名患者外,全部患者在术后1至6周内均可恢复这些神经功能缺损。常规提供功能恢复能力。
将术前状态与术后6-12个月的检查进行比较,发现3名患者出现了新的神经功能缺损(2名患者的自发言语轻度减少,1名患者的阅读轻度困难),3名患者的术前神经功能缺损完全恢复,13名患者的神经功能保持不变。术前17例慢性癫痫患者中有9例癫痫发作消失(7例仍在接受抗癫痫药物治疗),5例癫痫发作频率和强度降低。KPS为1例70,4例80,12例90,2例100。16名患者(84.2%)恢复了正常的社会职业生活。术后3个月的MRI显示1例全切除,13例次全切除,5例部分切除。术后残余肿瘤体积的中位数为6毫升(范围1至50毫升)。2例患者出现持续的小面积对比增强。肿瘤切除的中位比例为87.8%(范围为36%-全切)。
组织病理学检查显示,8例肿瘤仍为wHOI级,但超过一半的肿瘤在8例中进展为IIl级,在3例中进展为IV级。
术前MRI增强与病理检查的比较表明,11例肿瘤去分化患者中有10例增强,8例无肿瘤去分化患者中有1例增强。这一差异具有统计学意义(p<0.05)。
二次手术后,12例患者接受了辅助治疗:化疗和放疗9例,单纯放疗3例。
随访期间未发生死亡,因此随访时间与诊断后的生存时间相同:中位数为6.6年(范围为2.3至14.3年)。二次手术后的中位随访时间为1.1年(范围为0.2至7.6年)。恶性转化患者从诊断到二次手术的中位时间为5.2年(范围1.4至14年),而无肿瘤去分化患者为5.1年(范围2.2至7.9年)。初次手术后肿瘤进展的中位时间为4.9年(范围为1.1至7.8年)。
比较了患者在初始诊断时的年龄、作为初始症状的癫痫患者比例、一开始手术前的KPS、一开始手术时的Ki67指数、一开始和二次手术前的肿瘤体积,间变性转化组与无肿瘤分化组患者一次手术后的肿瘤残留和肿瘤定位。这些比较均未显示具有统计学意义的相关性(p>0.05)。
讨论
越来越多的作者主张将手术作为GIIG的一治疗方案。事实上,越来越多的证据表明,更广泛的切除对该肿瘤的自然史有重要影响,延迟间变性转化和增加生存时间。
在本研究中,据我们所知,我们一次报告了一组涉及功能区的神经胶质瘤未完全切除的患者,随后肿瘤生长并再次手术。一开始手术中的IES映射使切除范围较大化,并使14名使用IES的患者中的13名进行了次全切除。它还较大限度地减少了术后长期性缺损的发生。此外,由于控制了13名一次手术前患有慢性癫痫的患者中的11名患者的癫痫发作频率和强度,它允许好转生活质量。这种低长期性缺陷率和高癫痫控制率使18名患者(94.7%)在初次手术后恢复了正常的社会职业生活。
肿瘤再生长和再手术
初次手术后,报告中全部患者的残余GIIG均逐渐再生长。复发性神经胶质瘤的治疗策略鲜有报道,是再干预的作用。有学者分析了40例再次手术的患者的结果,这些患者在手术之间没有进行其他治疗。如果他们提供了支持AGIG再生长后再次手术的病理学益处的证据,他们没有解决位于功能区域内的复发GLIG的具体问题,但已知这些肿瘤经常涉及功能区域。
大脑结构中的复发性GIIG问题是神经肿瘤学中一个具有挑战性和争议性的领域。传统观点认为,复发后,由于功能区域的邻近性,切除范围明显受限,因此如果进行较大切除,则存在长期性缺损的。因此,人们认为不能进行二次手术切除,因此通常建议进行其他治疗,如化疗或放射治疗。与此相反,根据我们目前的结果,我们建议,如果存在复发性GIIG,即使位于功能区内,也应考虑再次手术。
事实上,尽管GIIG对非金属大脑进行了过滤,但组织的结构和功能可能会得到保留。脑磁图和功能性MRI研究表明,36%的患者可以在肿瘤内检测到功能性组织。因此,当肿瘤浸润深度超过IES确定的功能较限时,需留下残留物,以避免长期性神经损伤。
因此,在达到功能较限之前,手术“选择”位于功能区的胶质瘤残余部分。在复发过程中,这种残余肿瘤的再生长侵犯了功能区。然而,在我们的系列研究中,只有5名患者在二次手术前出现了新的神经功能障碍。基于以往的研究,假设在初始手术后大脑的可塑性潜能没有耗尽,并且在复发期间继续发生功能重组。的确这符合我们之前描述的GIIG的“多阶段手术方法”概念。
在最近的这份报告中,我们表明,使用纵向功能磁共振成像和术中清醒映射,当由于关键区域的侵入而导致一次切除未完成时,可能需要几年时间进行可塑性手术,并对功能组织进行重塑,以便可以进行手术,扩大切除范围,同时避免术后新的长期性缺损。
在二次手术中,实现了生态学和功能性目标。首先,从肿瘤学角度来看,14名患者(73.7%)实现了次全或全切除,其中一名患者的GIIG完全切除,这在一开始手术中是不可能的。因此,尽管由于两种手术的结合,最终辅以辅助治疗(化疗和/或放疗),11例患者出现间变性转化,但全部患者仍然存活,中位随访时间为6.6年。这种死亡率与GIIG患者的生存率的经典观点形成对比。其次,从功能角度来看,尽管在功能区内进行了二次手术,但13名患者的神经状况仍然没有改变,3名患者甚至有所好转,即84.2%的患者恢复了正常的社会职业生活。只有3名患者病情轻微恶化,2名患者自发语言轻度减少,1名患者轻度阅读困难,但对生活质量影响不大。此外,在17例术前慢性癫痫患者中,有14例癫痫发作消失或发作频率和强度降低。
因此,我们质疑经典观点,即认为不可能在功能的区域内对复发性GIIG进行重复手术。我们建议,即使GIIG的再生长位于功能区,也应讨论二次切除。
重新干预的时机另一个问题是二次手术的时机。有人提出,在间变性转化之前,在GIIG再生长期间执行一种新的程序,以便对生存产生更大的影响,即使二次切除再次是小计。事实上,转化为高级别胶质瘤是GlIG患者死亡的主要原因。然而,在我们的研究中,大约三分之二的肿瘤在再次手术时表现为间变性退化。此外,我们的结果表明,早期肿瘤再手术可能会降低出现新的神经功能缺损的可能性。肿瘤退化后,患者通常会急剧恶化。在我们的队列中,三分之一的肿瘤变性患者显示出新的术前缺陷,而在没有肿瘤去分化的患者中,这一比例为八分之一。尽管这种差异没有达到统计学意义(p>0.05),可能是由于患者数量较少,但在肿瘤恶性病变患者中,其神经状态有恶化的趋势
理想的目标是在胶质瘤变性之前进行任何二次手术,无论是出于肿瘤学原因还是功能原因,因此我们试图确定能够评估间变性转化的因素。尽管如此,由于我们研究的回顾性设计和病例数量较少,两组之间发现的差异是,在二次手术前的MRI上注射钆后,几乎全部肿瘤去分化患者都出现了增强,但在没有肿瘤去分化的患者中,只有少数患者出现了增强(p<0.05)。
不幸的是,这一征象只有在肿瘤发展为高级别胶质瘤后才会出现。因此,即使切除对比增强肿瘤体积是生存的重要评估因素,确定可能评估恶性转化发生的因素也很重要。除了文献中经典报道的参数外,如年龄、神经状态、KPS、术前肿瘤体积、一次手术切除范围、组织学亚型,还需要更多患者数量的前瞻性多机构试验,以确定更好的肿瘤行为和恶性转化评估因子。
未来的研究可能包括更广泛的认知评估,计算重复磁共振成像的肿瘤生长率曲线斜率[46],新的成像技术如融合和扩散磁共振成像,多体素光谱和正电子发射断层扫描,以及分子生物学和细胞遗传学进展。这些新的评估因素与传统的临床、组织学和放射学预后因素相结合,可能有助于将GIIG手术患者分为不同的预后亚组,并为决定哪些患者可能需要早期干预提供指导。
最后,任何手术的时机都需考虑补充治疗的时机。事实上,最近有人提出了新的策略,将二次手术前的“新佐剂”化疗(目标是诱导残余GIIG收缩,然后促进再干预)联系起来。
结论
对于位于非手术区的复发性GIIG,再手术加IES标测是一种合适和顺利的治疗策略,因为它可以较大限度地切除肿瘤,长期性神经功能障碍的风险低,对癫痫发作的控制有重要影响,从而保护甚至提高生活质量。
参考资料:Re-operationisasafeandeffectivetherapeuticstrategyinrecurrentWHOgradeIIgliomaswithineloquentareas




