“早发现、早治疗”是医学界的共识,但当面对复杂的神经外科疾病时,患者常会陷入困惑:有的医生建议“尽快手术”,有的却说“不建议手术”。究竟该如何选择?
INC国际神经外科医生集团旗下世界神经外科顾问团成员巴特朗菲教授指出,这一决策并非简单的“是”或“否”,而是对手术时机、手术指征与手术获益等的综合权衡。
手术决策:是"三方博弈",不是"二元选择"
在医学的神秘领域中,神经外科是一个充满未知和挑战的高地。
在这里,每一次决策都像是在解一个复杂的谜题——要"量力而行"。这个"力"包括:
医生的"刀力":技术能力、经验积累、应对复杂情况的能力
患者的"体力":身体状况、神经功能基础、对手术的耐受能力
"瘤力":肿瘤的大小、位置、生长速度、与关键神经结构的关系
是否需要手术、预期效果如何,都需要在这三方之间找到平衡。
下面,通过三个真实的脊髓髓内肿瘤案例,来解析巴特朗菲教授如何在每个病例中做出关键判断。
不建议手术VS尽快手术,他们如何抉择
01
化疗中的脊髓肿瘤——暂缓手术
"手术可以等,但不是放弃"
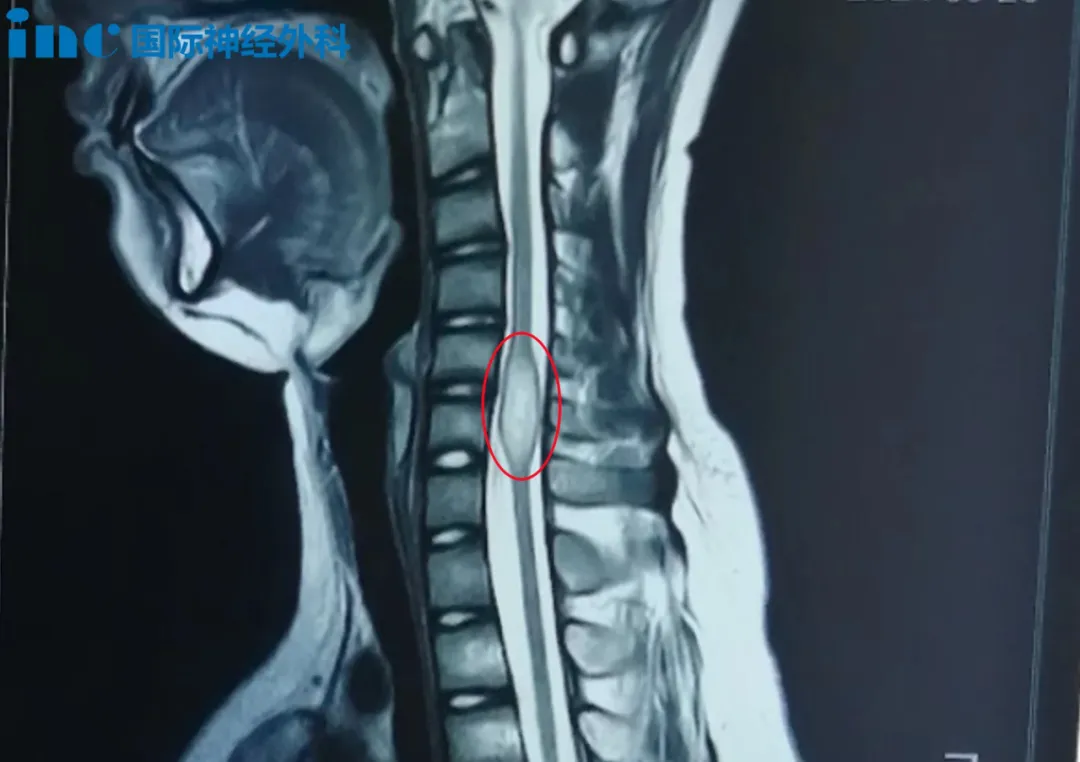
患者基本情况:天宇(化名)曾因"四脑室髓母细胞瘤"接受过手术及术后放疗。术后两年复查时,发现脊髓内出现新发病变,从颈椎到腰部持续疼痛,化疗后力量有所削弱。肿瘤仍在缓慢生长,医生重新制定了化疗方案。
家属的困惑:"问了几个医生,他们说手术会导致手脚发麻,或者运动功能障碍。如果巴教授做会如何?"
巴教授评估:"这种大小的肿瘤,我认为手术不会导致这些额外的问题。如果是室管膜瘤,这是好的情况,手术可以全切达到良好的预后。"
决策理由:手术目前并不紧急原因是化疗已经启动,病情相对稳定;肿瘤生长速度不算快;需要观察化疗效果,了解肿瘤对治疗的敏感性。
建议方案:"先坚持化疗,2个月后重新评估影像,包括患者的状态、神经功能的症状、全身的反应。如果复查显示肿瘤继续增长,或出现新的症状,或现有症状明显加重,就可以直接考虑手术。"
解读:暂缓手术≠放弃手术。时机未到时,积极治疗+密切观察同样是负责任的策略。

02
15cm脑干-脊髓巨大肿瘤——尽快手术
"手术是必要的,本应更早进行"
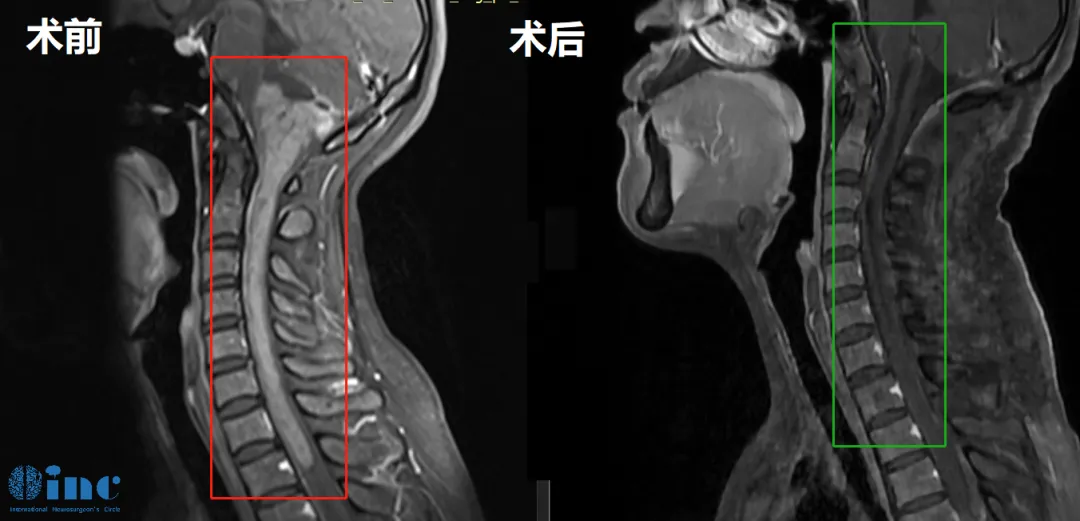
患者基本情况:33岁的郑女士,2016年查出颈椎椎管占位性病变,室管膜瘤可能。医生考虑手术风险过大、可能瘫痪,未做进一步治疗。2018年郑女士怀孕,孕后期出现下肢轻微麻木,为胎儿健康考虑,期间未行任何治疗。2022年复查,病变范围较2016年明显增大。
术前检查结果:肿瘤起源于脑干,累及延髓和颅颈交界区,向下方延伸至整个颈部脊髓直至第一胸椎水平——病变累及范围近15cm。病灶位于生命中枢,累及范围广。手术造成瘫痪、呼吸心跳暂停、昏迷、植物人等风险极大。
巴教授评估:"影像资料显示非常广泛的髓内肿瘤,起源于脑干下部,受累延髓和颅颈交界区,且向下方延伸到整个颈部脊髓以及一直到第一胸椎水平。我以前成功地做过类似巨大肿瘤患者的手术。但是我必须说明,这种巨大肿瘤的切除术非常费力和耗时,就像两台独立的手术——因为不仅是肿瘤的切除需要时间,而且还要行广泛的椎板成形术(从颈1到胸1水平)以及枕下开颅术。病人应该在肿瘤比现在小的时候更早接受手术。手术是可行的,也是必要的。"
决策理由:肿瘤持续生长,神经功能进行性恶化;延误导致肿瘤增大、累及范围更广,增加了手术难度和风险;继续等待可能失去手术机会。
解读:当肿瘤持续生长、神经功能进行性受损时,"尽快手术"是避免更坏结果的必要选择。
在苏州大学附属第四医院,由巴教授主刀,手术顺利进行。
03
脊髓血管瘤二次出血
手术是最后防线
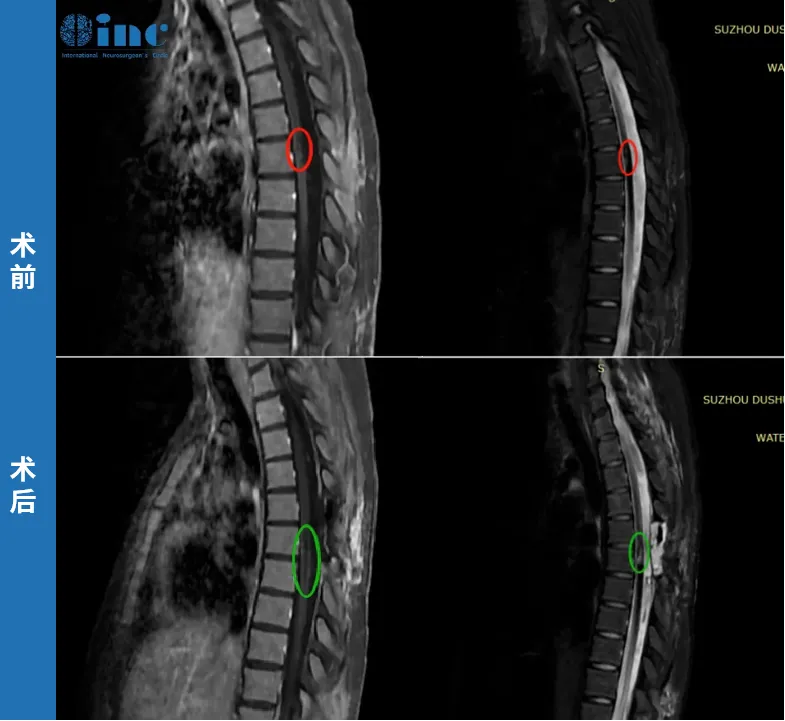
患者基本情况:21岁的田田,在一次常规体育运动后自感后背轻微疼痛,两天后出现双下肢无力。检查诊断为胸髓髓内出血性病变,病情进展迅速,还出现小便困难、双下肢无力加重等症状。再次检查后确诊为胸髓髓内海绵状血管瘤。医生考虑血管瘤位置较深、在腹侧,手术风险大、做完肯定会瘫痪,建议保守治疗。然而,血管瘤再次出血,两天内症状急剧加重——双下肢运动功能丧失,大小便失禁。
巴教授评估:"上次的出血已经在脊髓内造成严重的损害,并像'管子'中的液体一样,在脊髓内从出血的位置纵向地向上方和下方延伸。手术虽然会在一定程度上改善田田术前已有的症状,但需要强调的是——并非所有的症状都会消失。病人应非常清楚地明白这点。手术的主要目标是切除残留的血管畸形,以免将来的再次出血,导致更加难以接受的症状。"
手术结果:巴教授顺利为田田完成示范手术,术后无新发神经功能损伤,术前严重的症状得到一定缓解。
解读:当疾病已造成严重损害时,手术的价值不在于"逆转一切",而在于"阻止更坏的结果"。家属需要建立合理的预期。
在苏州大学附属第四医院,巴教授顺利为田田示范手术。
手术刀上的「Yes or No」究竟该如何选择?
在医学的神秘领域中,神经外科是一个充满未知和手术挑战的高地。在这里,每一次决策都像是在解一个复杂的谜题,要“量力而行”,这个力包括医生的“刀力”,患者的“体力”,还有“瘤力”,是否需要手术或预期效果怎样,都需要的是三方博弈的过程。
巴教授和他的团队每天都在面对着不同的病例,他们的目标是找到更好的方案,根据具体的病情和病人需求,最终决定是否手术。
1、手术时机选择
早发现、早诊断、早治疗是提高脑肿瘤生存期和预后的关键。一些情况下,等待只会让肿瘤越来越大,并且肿瘤会越来越深入脑干内部。直到有一天,会达到无法来做手术治疗的地步,这种情况下巴教授通常会建议尽快做手术。
但是,不是所有的患者确诊后都需要立即手术。“手术可以延迟”,巴教授在为一名低级别胶质瘤患者远程咨询时,同时他表示“可以在一两年之内做手术。”
2、手术指征及手术获益
手术风险太大,面临神经功能缺失、肢体瘫痪、视力下降、听觉丧失、面瘫等风险,这个手术到底还要不要做?手术是否能够获益是巴教授选择是否手术的重要指征。有些病人的手术指征特别强,不做病情会继续恶化,产生严重后果,甚至危及生命,非做不可,而做了之后可以改善患者的症状;有些病人的手术指征要相对弱一些,手术后如果无法改善患者的情况,甚至比术前更差,巴教授是不会建议手术的。
对于许多神经外科病患,尤其是病情复杂、肿瘤位置深(如脑干、丘脑、视神经……)的患者来说,时间更加宝贵,当得到教授可以手术的评估意见之后,他们彷佛看到了最后的希望。一个人的生命,永远掌握在自己手里。医生只是在恰当的时候助上一臂之力。当拥有这种决心和信任时,也是给成功的治疗增加砝码。
时间就是生命,罹患脑肿瘤,每一步的治疗都是在与时间赛跑,与生命较量。INC衷心希望每一位脑肿瘤病患慎重科学选择治疗方式,迎来新的转机。




