CPA区内发现的其他异常占位病变不到1%,也因此对术前准确诊断产生挑战性。虽然各种磁共振成像(MRI)序列的引入,能够对颅内肿块进行更早和更准确的诊断,但CPA病变可能会被误诊,因为它们可以通过非特异性的症状、体征和放射学表现阻碍人们对瘤种的辨别。不准确的诊断可能导致不理想的治疗策略。因此,为了提高参CPA病变患者的术前诊断和治疗预后,我们对CPA区病变的诊断进行如下总结。
特定瘤种
CPA内异常病变包括皮样囊肿、脂肪瘤、神经肠囊肿、神经上皮囊肿、胆固醇肉芽肿、副神经节瘤、脊索瘤、软骨肉瘤、垂体腺瘤、内淋巴囊瘤、蛛网膜囊肿、转移瘤、非前庭神经鞘瘤、胶质瘤、淋巴瘤、室管膜瘤、乳头状瘤、血管母细胞瘤和髓母细胞瘤等。前庭神经鞘瘤
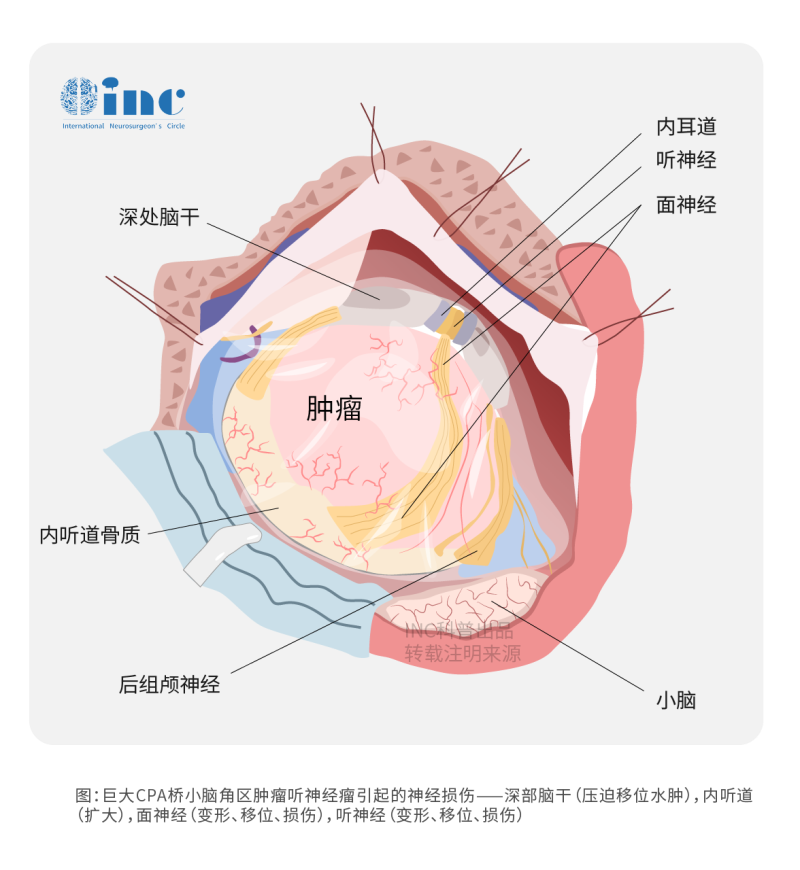
听神经瘤起源于听神经鞘,也叫听神经鞘瘤、前庭神经鞘瘤,是临床中常见的脑瘤疾病。肿瘤本身为良性,容易治疗不完全、反复复发及出现耳聋、面瘫、甚至瘫痪等,严重影响生活质量。95%的听神经瘤是自然发生的,没有任何家族史的证据,只有5%的遗传性疾病称为2型神经纤维瘤病(NF2)。诱因包括环境噪音、手机辐射、接触有害的物质等。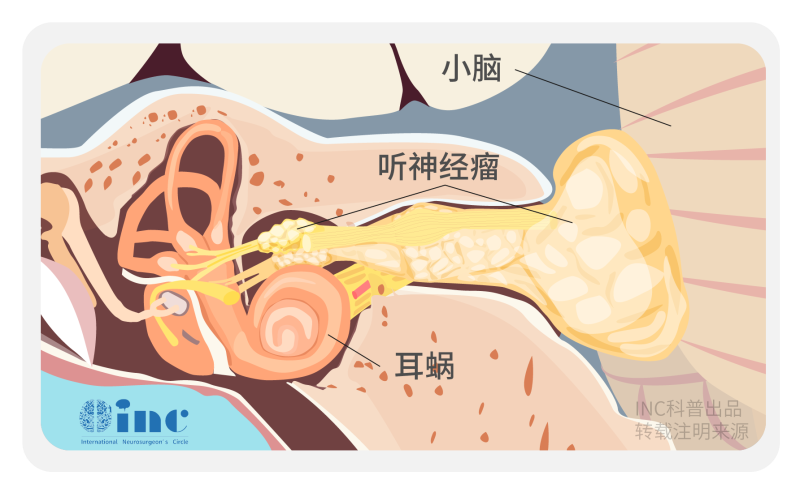
早期较常见的症状包括同侧感音神经性听力下降、头晕、眩晕、走路不平衡、不对称耳鸣,如果未及时治疗或发现,中晚期会出现严重共济失调、面瘫、肢体瘫痪、吞咽困难等等。听神经瘤的具体位置和大小是引起听力损失、耳鸣或头晕等症状的主要因素,无论有无症状,都应定期进行影像检查及门诊随访。
脑膜瘤
脑膜瘤是起源于脑膜及脑膜间隙的衍生物,主要分布于岩骨的主要静脉窦。位于CPA的脑膜瘤通常位于岩骨的后表面或岩幕交界处。由于脑膜瘤的解剖位置不同于VS,听力损失往往发生在疾病过程的后期,其他脑神经更容易受累。此外,当病变尺寸较小时,脑膜瘤比VSs更容易出现面神经症状——面瘫。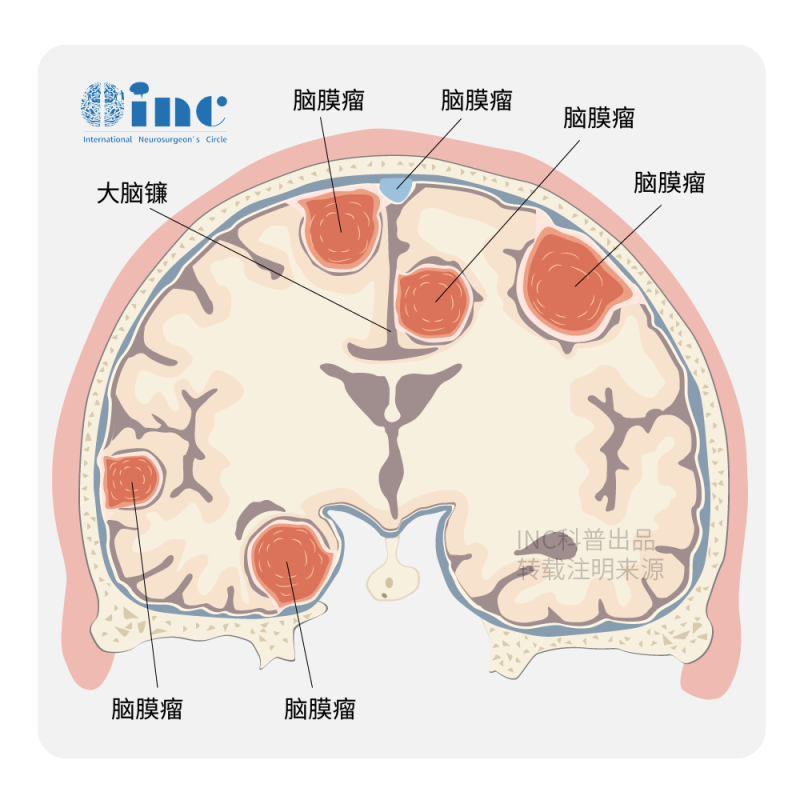
放射学上,与VS相比,由于脑膜瘤侵犯周围颅底骨的倾向更高,CT扫描可能显示骨质损害或骨质增生。脑膜瘤可能表现为同质性肿块,基底平坦,偏离内耳道(IAC),尽管它们可能侵犯IAC并导致其扩张。钙化和硬脑膜尾的存在可能有助于区分脑膜瘤和VSs。VSs和脑膜瘤在T1加权MRI上呈等信号或低信号,在T2加权序列上呈可变信号强度。此外,这两个病灶通常会随着对比度的增强而明显增强,有时难以在影像学上区分这两个病灶。
表皮样囊肿
表皮样囊肿是CPA三常见的肿瘤。它们包围并环绕神经和动脉,而不是压迫其移位。面部抽搐、疼痛、痉挛和虚弱往往发生得更早,表皮样囊肿的发病率相对高于VSs。放射学上,表皮样囊肿表现为低密度病变,边缘不规则,偏心于IAC,可能导致岩尖侵蚀。T1加权成像呈低信号,T2加权成像呈高信号。与蛛网膜囊肿相反,蛛网膜囊肿是该病变的主要鉴别诊断,表皮样囊肿在扩散加权成像上显示高信号强度。
转移性恶性肿瘤
CPA中较常见的转移性恶性肿瘤包括乳腺癌、肺癌、皮肤癌(黑色素瘤)、胃肠道癌和泌尿生殖道癌。症状的迅速发展,包括面神经受累和体重减轻。在CPA转移病灶中可以看到相邻脑实质水肿。病变的多样性可能会导致临床医生将转移视为CPA中肿块的重要考虑因素。此外,影像学上软脑膜受累可能是转移瘤的另一个特征。根据CPA中肿块的具体位置,呈现的症状有所不同。非前庭神经鞘瘤
CPA中很少出现非前庭神经鞘瘤。根据不同的症状模式、神经解剖位置、形状以及颅底孔和椎管内的关系,这些病变通常很容易与VSs区分开来。三叉神经神经瘤
三叉神经瘤是少见的肿瘤。患者通常表现为面部麻木或疼痛。在影像学上,大多数三叉神经瘤位于VSs的头侧,在CPA池中具有前后方向,并可能延伸到Meckel洞穴。MRI显示T1等信号或低信号肿块,T2加权序列显示等信号。面神经神经鞘瘤
80%的面神经瘤累及两个相邻的神经段,通常呈哑铃状。面神经神经鞘瘤的临床和影像学表现相似,因此很难与VSs区分。颞内面神经瘤可显示输卵管扩张。脂肪瘤
脂肪瘤很少发生在CPA内。它们倾向于包围和包裹正常的相邻神经血管结构,并伴有密集的粘连,产生进行性、局灶性症状。临床上,表现症状类似于听神经瘤,伴有不对称听力损失和耳鸣。放射学上,它们在CT上表现为均匀的低密度病变,可能导致IAC增宽。脂肪瘤的特征是其在未增强T1加权MRI序列上的高信号强度。皮样囊肿
皮样囊肿除了鳞状上皮外,还可能含有脂肪、毛发或皮脂腺。它们通常是中线病变,很少侵犯CPA的侧面。由于脂肪含量的原因,他们在T1加权MRI序列上显示出高信号强度,并且可能有提示性的脂肪液水平。蛛网膜囊肿
蛛网膜囊肿是蛛网膜层分裂的结果。这些病变可继发于先天性畸形、感染、创伤、脑室内压升高或胚胎。这些病变通常伴有听力损失,非典型病例也可能伴有面部无力。在影像学上,蛛网膜囊肿的衰减和信号强度与脑脊液几乎完全匹配。与表皮样囊肿在扩散加权成像上具有高信号强度相反,蛛网膜囊肿与脑脊液一样,在扩散加权成像上具有低信号强度。颈静脉球瘤
颈静脉球瘤是CPA中发现的较大的一组肿瘤,当它们发生时,会出现搏动性耳鸣、头痛、听力丧失和不平衡以及发音困难和吞咽困难。传导性听力损失和鼓膜后红色搏动性肿块是这种肿瘤的特征性体征。除VII和VIII脑神经麻痹外,还可能发生IX、X、XI和XII脑神经麻痹。动脉造影显示颈外动脉和颈内动脉的丰富复杂的血液供应。选择性插管咽升动脉,可以看到致密的肿瘤腮红。增强MR图像显示一种强烈的增强模式,这种模式通常是均匀的。




