六岁的鑫鑫,因在幼儿园意外摔伤头皮就诊,CT检查意外捕捉到松果体区阴影与局部钙化灶;进一步MRI精查,一枚22×14×17mm的占位病变随之浮出水面。
三十六岁的晴晴,不过是因鼻炎顺带行颅脑CT,影像报告上"松果体占位性病变"几个字令她猝不及防——彼时病灶仅16×15×12mm,安静地潜伏于颅脑深处。
三十七岁的若涵,以间歇性低热辗转就诊,影像检查在松果体区发现一枚0.6cm的结节状异常信号。
十六岁的霖霖,因颈部不适至当地医院检查,CT发现松果体钙化。
四个人,四次看似普通不过的就医,四份指向同一解剖位置的影像报告。他们的年龄横跨六岁至三十七岁,就诊原因毫无交集——外伤、鼻炎、低热、颈部不适——却不约而同地在无意间揭开了颅脑深处同一区域的秘密——松果体区。
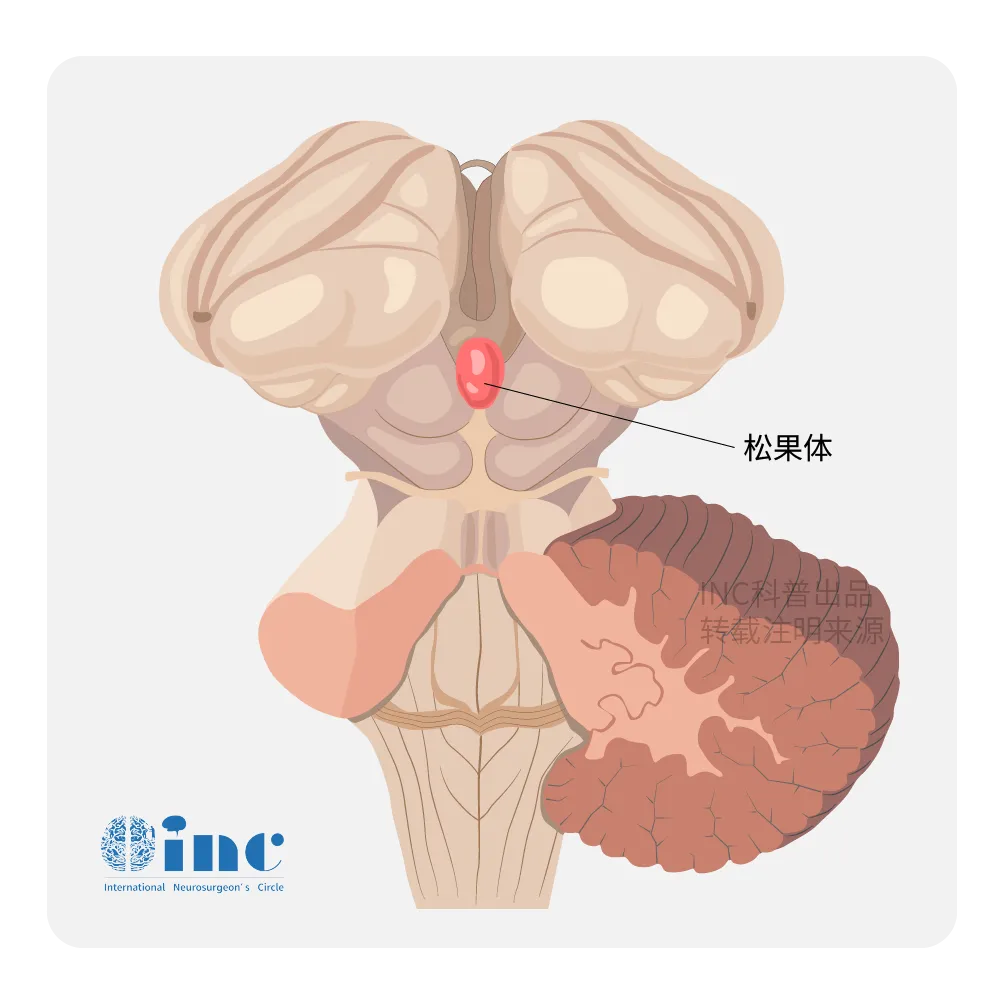
为何松果体区肿瘤的早期表现如此分散,如此沉默,如此难以预判?
松果体腺体积极小,位于大脑半球深部、两侧丘脑之间,紧邻中脑顶盖与第三脑室后部。其解剖位置的高度隐蔽性,决定了该区域肿瘤在相当长的时间内不会产生定位明确的神经系统体征。
患者往往在出现症状时,肿瘤已经相对较大,甚至已经导致脑积水。脑积水常引发一系列典型症状,比如头痛、呕吐、嗜睡、记忆力减退。对于婴儿,还可能出现头围异常增大,甚至癫痫发作等症状。
这些症状与数十种常见疾病高度重叠:
1、头痛——与紧张性头痛、偏头痛、颈椎病、高血压性头痛相混淆;
2、视力模糊与眼球运动障碍——与视神经炎、青光眼、糖尿病视网膜病变相混淆;
3、步态不稳与共济失调——与内耳前庭疾病、多发性硬化、脑供血不足相混淆;
4、记忆力减退与认知功能下降——与睡眠障碍、焦虑症、早期阿尔茨海默病相混淆。
在未系统接受神经影像学筛查的情况下,漏诊是可能发生的,这是松果体区肿瘤本身的症状学陷阱所致。
三类核心症状,临床医学有严格界定?
01颅内压升高三联征
松果体区肿瘤生长至一定体积后,会压迫或侵犯中脑导水管,阻断脑脊液正常循环通路,导致梗阻性脑积水。颅内压进行性升高后,患者将出现经典三联征:头痛、呕吐与视乳头水肿。
其中头痛具有显著特征性:以晨起最为剧烈,弯腰或Valsalva动作(屏气用力)时加重,卧位休息后部分缓解。这一规律与体位相关颅内压变化密切相关,在临床问诊中具有重要的鉴别价值。
02Parinaud综合征
这是松果体区肿瘤的高度特异性体征,由肿瘤直接压迫或侵犯中脑顶盖(上丘)所致,具体表现为:
·双眼上视麻痹(仰视受限)
·瞳孔对光反射迟钝,但调节反射相对保留(光-近分离现象)
·集合-退缩性眼震(向上注视时眼球出现异常回缩运动)
·眼睑退缩(Collier征)
Parinaud综合征在临床实践中识别率偏低,部分原因在于非神经外科或神经内科医生对上述体征的系统性检查缺乏重视,或将单一症状割裂诊断。一旦患者出现上视受限,即便未伴随其他症状,亦应立即行头颅MRI排查。
03内分泌与发育异常
松果体是褪黑素合成的核心腺体,参与调控昼夜节律与性腺发育的抑制机制。肿瘤对松果体功能的破坏可导致:
·性早熟(多见于儿童,尤其是男性患者中的绒毛膜癌或混合性生殖细胞肿瘤病例)
·睡眠节律严重紊乱
·下丘脑受累时出现尿崩症
对于儿童与青少年患者,性早熟合并头痛是极具警示意义的症状组合,应被视为神经影像学检查的强适应证。
松果体区肿瘤:超过17种肿瘤
目前的研究表明,松果体区是一个复杂的肿瘤“集中地”,已知有超过17种不同类型的肿瘤可以在此处发生。高度异质的病理类型,其生物学行为、治疗策略与预后存在本质差异。
生殖细胞瘤是松果体区最常见的肿瘤类型,这种肿瘤在不同地区的发病率有显著差异:在美国和欧洲人群中占比约为21%至44%,而在日本人群中显著更高,达到43%至70%。紧随其后的是星形细胞瘤、畸胎瘤和松果体母细胞瘤。有趣的是,许多松果体区肿瘤并非单一类型,而是由多种细胞类型构成的“混合细胞型”肿瘤,其中生殖细胞肿瘤(GCT)、室管膜瘤和松果体细胞瘤尤为典型。
松果体实质细胞肿瘤包括松果体细胞瘤(WHO I级,生长缓慢,手术全切后预后良好)、中度分化的松果体实质细胞肿瘤(WHO II/III级,生物学行为居中)以及松果体母细胞瘤(WHO IV级,高度恶性,需要手术、放疗与化疗的综合治疗)。三者虽同源,却代表截然不同的疾病实体。
其他病理类型包括成熟畸胎瘤(手术切除可治愈)、胶质瘤(治疗策略与幕上胶质瘤相近)以及海绵状血管瘤、表皮样囊肿等良性病变。
这一病理谱系的高度多样性,决定了松果体区肿瘤不存在"一刀切治疗方案"——每一例患者的诊疗路径,均需建立在精准病理诊断基础之上的个体化决策。
哪些人应当主动排查?
基于松果体区肿瘤的发病规律与流行病学特征,以下人群具有较高的主动筛查价值:
症状层面:出现晨起规律性头痛、不明原因的上视受限、步态不稳且无内耳疾病依据、视力进行性下降且眼科检查未能明确病因者,均应将颅内病变纳入鉴别诊断;
年龄层面:松果体区生殖细胞肿瘤好发于10至35岁人群,男性发病率显著高于女性(约4:1)。儿童期出现不明原因性早熟或颅内压升高症状,应高度警惕;
既往检查层面:如已行头颅CT检查而未发现异常,不能作为排除松果体区病变的依据——CT对松果体区小病灶的分辨率显著低于MRI增强扫描,在具备经济条件的情况下,高场强MRI应作为首选筛查手段。正确的诊断起点:神经外科专科评估
松果体区肿瘤的诊疗复杂性决定了其不适合在单科室框架内完成。标准的诊疗路径应包括:以薄层增强MRI(含弥散加权、灌注成像)为影像基础,以血清及脑脊液肿瘤标志物(AFP、β-HCG、PLAP)为生物学参考,以神经外科、神经肿瘤科、放射肿瘤科、神经影像科的多学科协作(MDT)为决策机制,最终通过神经内镜活检或手术取得病理,确立个体化治疗方案。




